Comunicati stampa
28 maggio 2025
Giovani e sanità pubblica: un ragazzo su 5 non conosce il proprio medico di famiglia. Poca consapevolezza su ticket, fascicolo sanitario elettronico e screening oncologici. L’intelligenza artificiale irrompe nella quotidianità, ma manca ancora la formazione
Un’indagine condotta tra studenti degli ultimi anni delle scuole superiori rivela un preoccupante scollamento tra le nuove generazioni e il Servizio Sanitario Nazionale (SSN): oltre la metà non sa cos’è il ticket, 1 ragazzo su 5 non conosce il proprio medico di famiglia e oltre l’80% non ha mai usato il Fascicolo Sanitario Elettronico (FSE). In controtendenza, quasi il 40% utilizza tutti i giorni strumenti di intelligenza artificiale (IA) come ChatGPT, un dato che apre uno scenario ambivalente: se utilizzati per cercare informazioni su temi sanitari, l’assenza di adeguate competenze scientifiche e digitali può esporre i giovani a contenuti fuorvianti, con possibili ripercussioni sulla loro salute e sul corretto utilizzo dei servizi sanitari.
«La difesa del diritto costituzionale alla tutela della salute – afferma Nino Cartabellotta, Presidente della Fondazione GIMBE – deve coinvolgere anche le nuove generazioni, già a partire dall’età scolastica. Con il progetto La Salute tiene banco, offriamo agli studenti strumenti concreti per diventare cittadini consapevoli, in grado di tutelare la propria salute e riconoscere il valore del SSN».
«Avviato nel gennaio 2023 – spiega Elena Cottafava, Segretaria Generale della Fondazione GIMBE e responsabile del progetto – La Salute tiene banco punta a diffondere tra i ragazzi una visione globale della salute, promuovere l’alfabetizzazione sanitaria, contrastare la disinformazione e favorire un utilizzo consapevole e responsabile del SSN».
Ad oggi, il progetto ha coinvolto oltre 5.500 studentesse e studenti degli istituti superiori di tutta Italia. Durante gli incontri, i partecipanti hanno risposto a quiz interattivi su temi cruciali come il funzionamento del SSN, la prevenzione e l’uso degli strumenti digitali. «L’obiettivo – spiega il Presidente – è raccogliere dati oggettivi sul livello di conoscenza dei giovani in merito alla sanità pubblica, così da orientare in modo mirato ed efficace le strategie di informazione e formazione».
Metodi. Nel periodo ottobre 2024-marzo 2025 la Fondazione GIMBE ha realizzato 33 incontri in 30 istituti scolastici di varie città italiane: Alanno (PE), Bari, Bologna e provincia, Cesena, Chiavari (GE), Cuneo, Ferrara, Foggia, Modena, Parma e provincia, Piacenza, Ravenna e Roma. Durante gli incontri, che hanno coinvolto 4.200 studenti degli ultimi anni delle scuole superiori, tramite la piattaforma Mentimeter è stata condotta una survey di 7 domande.
Risultati. Si riportano di seguito i risultati principali, rimandando all’appendice per i dettagli sulla survey.
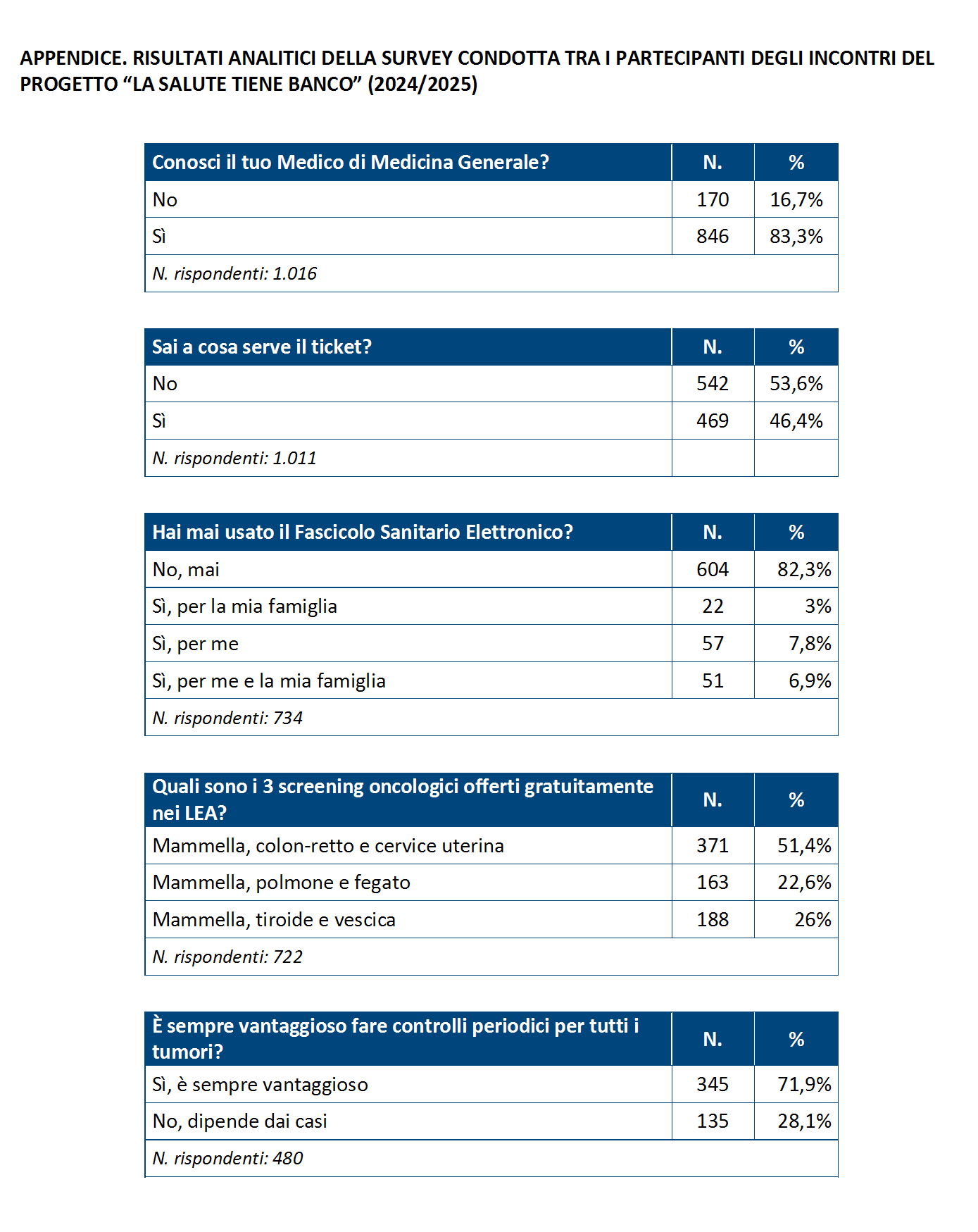
- Conoscete il vostro Medico di Medicina Generale (MMG)? L’83,3 % degli studenti dichiara di averlo già incontrato, mentre il 16,7 % non sa ancora chi sia il proprio medico di famiglia. «Il passaggio dal pediatra al MMG – sottolinea Nino Cartabellotta – avviene al compimento del 14° anno come un semplice atto amministrativo, senza alcun accompagnamento clinico o relazionale. E così, una quota non trascurabile di adolescenti resta priva di un riferimento sanitario proprio nel momento in cui iniziano a cambiare bisogni e ad emergere fragilità. Per garantire una vera continuità assistenziale, questo “passaggio di consegne” deve trasformarsi da procedura burocratica in un percorso guidato».
- Sai a cosa serve il ticket? Il 53,6% degli studenti dichiara di non sapere a cosa serva il ticket sanitario, ovvero la quota che i cittadini versano per contribuire alle spese del SSN. Una lacuna significativa, sulla quota a carico dei cittadini per visite, esami e farmaci di fascia A, indispensabile a co-finanziare il SSN. «Che oltre la metà degli studenti non conosca la funzione del ticket – commenta Cartabellotta – è un segnale da non sottovalutare. Denota non solo un deficit informativo, ma anche un distacco culturale dai meccanismi che regolano il funzionamento del SSN. La consapevolezza dei costi condivisi della sanità pubblica è essenziale per formare cittadini responsabili e coinvolti nelle scelte di salute».
- Hai mai usato il Fascicolo Sanitario Elettronico (FSE)? L’82,3% degli studenti dichiara di non aver mai utilizzato il FSE né per sé né per un familiare. Un dato in parte spiegabile con l’età – molti sono minorenni o appena maggiorenni – ma che rivela comunque una più ampia carenza di informazione, anche tra chi ha pieno accesso allo strumento. «Che oltre 8 studenti su 10 non abbiano mai utilizzato il FSE – commenta Nino Cartabellotta – fa suonare un doppio allarme: da un lato, la scarsa conoscenza di uno strumento digitale strategico; dall’altro, l’assenza di percorsi educativi sulla gestione consapevole della salute. Senza alfabetizzazione sanitaria e digitale già a scuola, i giovani non riusciranno ad essere protagonisti attivi nel rapporto con il Servizio Sanitario Nazionale e la digitalizzazione della sanità rischia di restare una riforma incompiuta e distante dalla quotidianità delle persone».
- Quali sono i 3 programmi di screening oncologici offerti gratuitamente dal SSN? Solo poco più della metà degli studenti ha risposto correttamente, identificando i tre screening oncologici inclusi nei Livelli Essenziali di Assistenza (LEA): mammella, cervice uterina e colon-retto. Il resto del campione ha fornito risposte errate o ha ammesso di non conoscere la risposta. «Anche se il campione è composto da ragazzi ancora lontani dall’età per accedere agli screening – commenta Cartabellotta – queste lacune confermano l’urgenza di rafforzare l’alfabetizzazione sanitaria già a scuola. Conoscere l’esistenza e il funzionamento degli screening oncologici significa promuovere la cultura della prevenzione e, in prospettiva, migliorare l’adesione futura ai tre programmi efficaci e gratuiti che il SSN offre per ridurre la mortalità specifica per tumore».
- È sempre vantaggioso fare controlli periodici per tutti i tumori? Il 71,9% degli studenti risponde erroneamente che è sempre utile sottoporsi a esami di laboratorio o strumentali per diagnosticare precocemente qualsiasi tipo di tumore. «Purtroppo – commenta Cartabellotta – questa convinzione nasce da messaggi che confondono la prevenzione con il ricorso indiscriminato ai test diagnostici: una forma di consumismo sanitario che alimenta esami inutili, determina spreco di risorse ed espone ai rischi della sovra-diagnosi e di trattamenti non necessari».
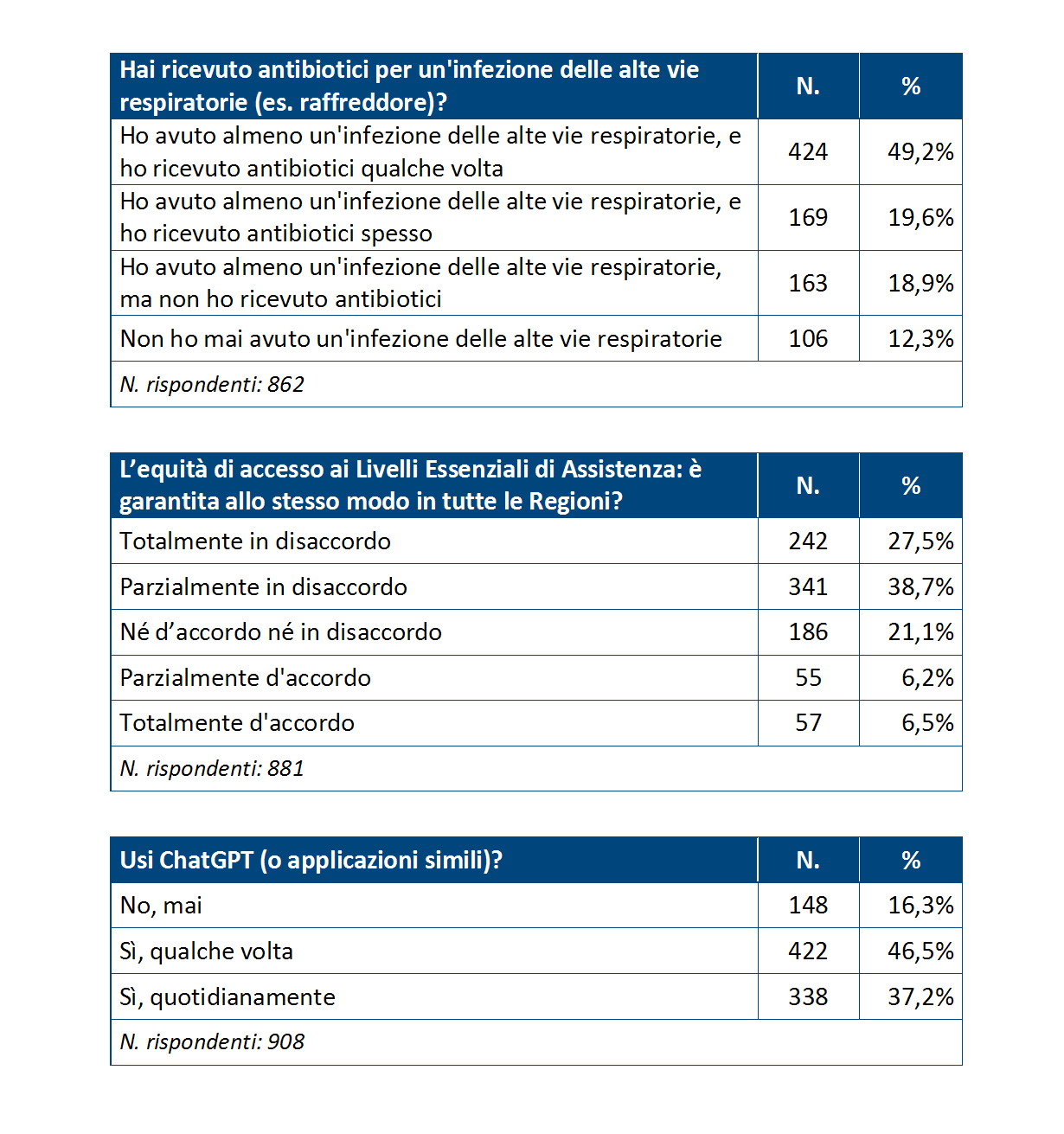
- Hai ricevuto antibiotici per un'infezione delle alte vie respiratorie (es. raffreddore)? Uno studente su 5 “spesso”, uno su 2 “qualche volta” e il 18,9% “mai”; il 12,3% dichiara di non aver mai avuto una infezione delle alte vie respiratorie. «Seppur con i limiti insiti nella domanda che non definisce un arco temporale – commenta Cartabellotta – nel campione esaminato emerge un potenziale utilizzo inappropriato degli antibiotici nelle infezioni delle alte vie respiratorie, visto che oltre due terzi dichiarano di avere ricevuto una prescrizione almeno una volta».
- L'equità di accesso ai LEA è garantita allo stesso modo in tutte le Regioni? Due studenti su tre (66,2 %) ritengono di no, dichiarandosi in totale o parziale disaccordo; il 21,1 % resta neutrale e il 12,7 % ritiene che il SSN sia uniforme su tutto il territorio nazionale. «La parte “mezza vuota del bicchiere” – osserva Cartabellotta – è rappresentata da quel terzo di ragazzi che non percepisce (o non prende posizione) su divari regionali così marcati: segno che c’è ancora molta strada da fare per rendere tutti pienamente consapevoli dei diritti che dovrebbero essere garantiti ovunque».
- Usi ChatGPT o applicazioni simili? Il 37,2% degli studenti usa quotidianamente tali strumenti e il 36,5% sporadicamente. Segno che l’intelligenza artificiale sta diventando parte integrante della quotidianità delle nuove generazioni. Tuttavia, questa diffusione non è accompagnata da un’adeguata alfabetizzazione all’uso critico e consapevole, soprattutto in ambito scientifico o sanitario. «Che oltre 8 studenti su 10 utilizzino strumenti di intelligenza artificiale – osserva Nino Cartabellotta – rende prioritario integrare nei percorsi scolastici l’educazione all’uso responsabile di queste tecnologie. In sanità, in particolare, è fondamentale saper distinguere fonti affidabili da contenuti fuorvianti: senza adeguate competenze scientifiche e digitali, l’IA rischia di diventare veicolo di disinformazione, piuttosto che uno strumento per approfondire le conoscenze».
«I risultati della survey – chiosa Cartabellotta – restituiscono un quadro di luci e ombre. I giovani sono in larga parte consapevoli delle diseguaglianze regionali in sanità. Mancano però conoscenze specifiche sugli screening oncologici offerti dal SSN e 7 studenti su 10 sono convinti che eseguire test diagnostici in maniera indiscriminata equivalga sempre a “più salute”. Altri dati evidenziano criticità importanti: la scarsa conoscenza circa il corretto uso degli antibiotici per infezioni respiratorie e le lacune del passaggio di consegne tra pediatra medico di famiglia. In sintesi la survey conferma la necessità di trasferire già in età scolastica una solida cultura della prevenzione, della promozione della salute e dell’uso consapevole del SSN».
«Per colmare questi gap di conoscenze – conclude Cottafava – vogliamo espandere il progetto “La Salute tiene banco” anche alle aree più remote del Paese, per offrire a tutti l’opportunità di conoscere i propri diritti e doveri e come prendersi cura della propria salute. Per questo abbiamo lanciato una campagna di crowdfunding, attiva fino al 13 giugno. Abbiamo bisogno del supporto di tutti: insieme possiamo crescere una nuova generazione di cittadini consapevoli, capaci di proteggere il bene più prezioso che hanno: la salute».
La campagna di crowdfunding a sostegno de “La Salute tiene banco” è attiva fino al 13 giugno sulla piattaforma GINGER: https://www.ideaginger.it/progetti/la-salute-tiene-banco-si-riparte.html Attenzione: la nostra è una campagna “O tutto o niente!”, se non raggiungeremo l’obiettivo tutte le donazioni verranno restituite e il progetto non potrà essere realizzato.
Download comunicato
20 maggio 2025
Screening oncologici organizzati: nel 2023 non individuati oltre 50 mila tumori e lesioni pre-cancerose per scarsa adesione dei cittadini. 1 persona su 2 non fa gli screening per mammella e cervice, 2 su 3 quello per colon-retto. Disuguaglianze regionali inaccettabili, Mezzogiorno in grave ritardo
Nel 2023, milioni di cittadini non hanno ricevuto o, molto più spesso, hanno ignorato l’invito a sottoporsi a uno screening oncologico gratuito, soprattutto nelle Regioni del Mezzogiorno. «Adesioni ancora troppo basse e profonde diseguaglianze territoriali – dichiara Nino Cartabellotta, Presidente della Fondazione GIMBE – mettono a rischio lo strumento più efficace per la diagnosi precoce dei tumori. Il risultato? Oltre 50 mila diagnosi mancate, tra tumori e lesioni pre-cancerose».
Gli screening oncologici inclusi nei Livelli Essenziali di Assistenza (LEA), che tutte le Regioni sono tenute a offrire gratuitamente, prevedono: la mammografia per le donne tra i 50 ed i 69 anni, lo screening del tumore della cervice uterina per le donne tra i 25 ed i 64 anni e quello colon-rettale per donne e uomini tra i 50 ed i 69 anni. In alcune Regioni non sottoposte a Piano di rientro, grazie a fondi extra-LEA, le fasce di età sono state ampliate: lo screening mammografico viene esteso anche alle donne tra i 45 e i 49 anni e tra i 70 e i 74 anni e quello colon-rettale alla fascia di età 70-74. «Complessivamente – afferma Cartabellotta – nel 2023 quasi 16 milioni di persone (15.946.091) sono state invitate ad eseguire un test di screening, ma solo 6,9 milioni (6.915.968) hanno aderito, con marcate differenze di adesione sia fra i tre programmi sia, soprattutto, tra Regioni e macro-aree del Paese».
Grazie ai dati del Report 2023 dell’Osservatorio Nazionale Screening (ONS) – network che monitora gli screening oncologici offerti dal Servizio Sanitario Nazionale (SSN) – la Fondazione GIMBE ha analizzato punti di forza e criticità dei tre programmi di screening «con il duplice obiettivo – spiega il Presidente – di sensibilizzare i cittadini sull’importanza di aderire agli screening organizzati e sollecitare Regioni e Aziende Sanitarie Locali a concentrare sforzi organizzativi e comunicazione pubblica su questo pilastro fondamentale della prevenzione oncologica».
Il report dell’ONS riporta numerosi indicatori utili a valutare la qualità del processo di erogazione degli screening, che presenta un’elevata variabilità tra Regioni in termini di modalità di invito, strategie di recupero e, soprattutto, coperture della popolazione target. Per comprendere le dinamiche dei programmi di screening organizzato, tre sono gli indicatori fondamentali da tenere in considerazione:
- Popolazione target da invitare. Per ciascuno dei tre screening la popolazione residente ISTAT al 1° gennaio 2023 delle fasce di età di riferimento viene divisa per la periodicità del test: 2 anni per lo screening mammografico e colon-rettale e 3 anni per quello cervicale.
- Estensione dello screening. Misura il numero di inviti effettivamente spediti, al netto di quelli non recapitati, rapportati alla popolazione target. Non vengono conteggiati gli esclusi prima dell’invio per ragioni cliniche: persone che si sono già sottoposte al test di screening o a quello di secondo livello, pazienti con diagnosi oncologica. L’estensione può superare il 100% quando le Regioni effettuano inviti aggiuntivi per recuperare screening non effettuati in passato a causa dalla pandemia, del mancato recapito dell’invito o della mancata adesione.
- Adesione allo screening. È la percentuale di persone che si sottopongono al test di screening in rapporto alla popolazione target, al netto degli esclusi prima dell’invio per ragioni cliniche. Questo indicatore è incluso tra quelli del Nuovo Sistema di Garanzia, strumento con cui il Ministero della Salute monitora l’erogazione dei LEA erogati dalle Regioni.
«In altri termini – spiega il Presidente – tra esclusioni cliniche, inviti non recapitati e recuperi di screening non effettuati negli anni precedenti, il numero effettivo di persone invitate può variare sensibilmente rispetto alla popolazione target teorica».
SCREENING MAMMOGRAFICO. Viene offerto a tutte le donne di età compresa tra i 50 ed i 69 anni. In caso di esito positivo, viene avviato un percorso di approfondimento diagnostico con altri test di imaging (ecografia, TAC, risonanza magnetica), esame citologico o biopsia.
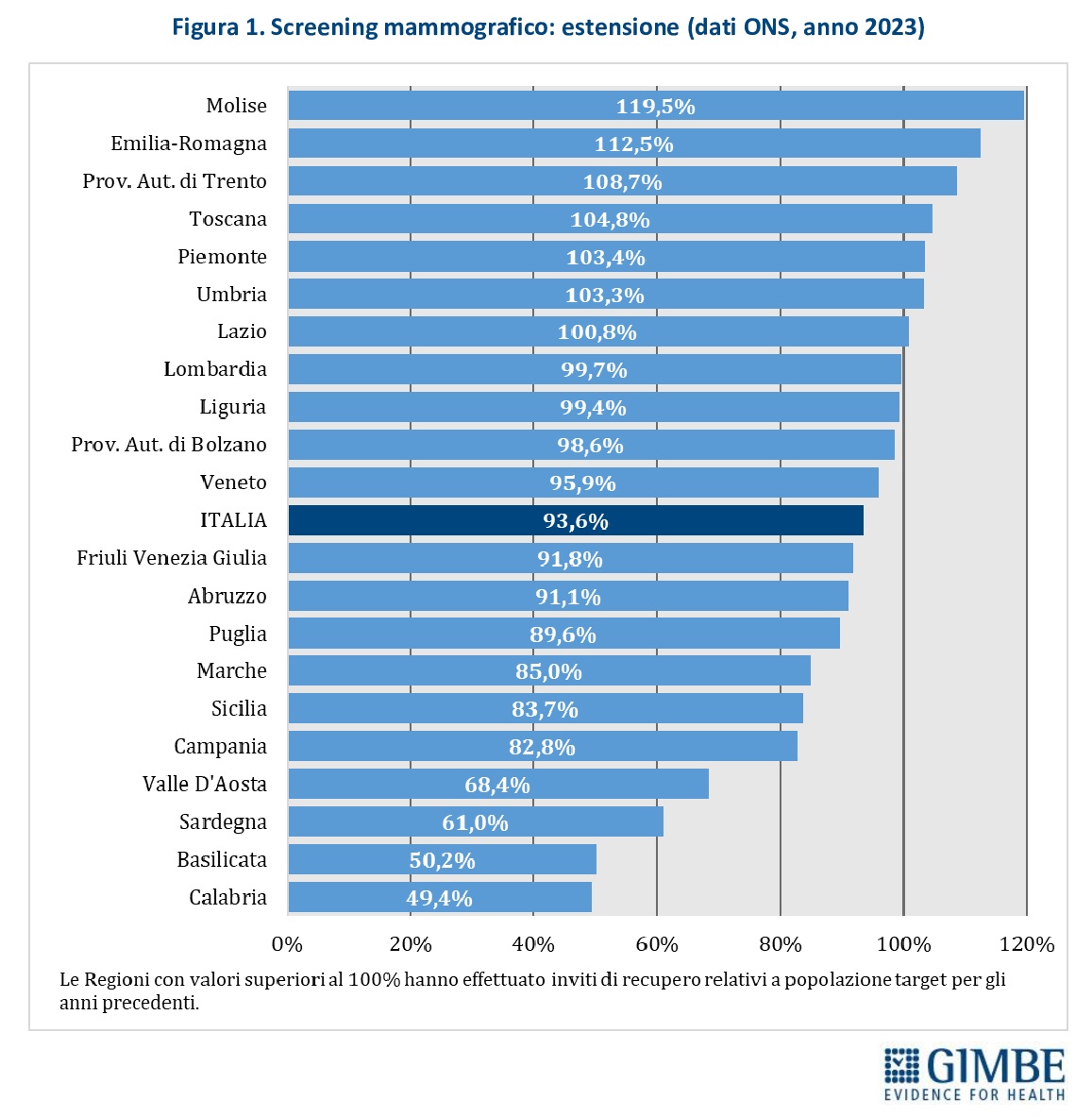
Estensione dello screening. Nel 2023 in Italia è stato invitato il 93,6% (n. 4.017.757) della popolazione target, con marcate differenze regionali: si va dal 119,5% del Molise al 49,4% della Calabria (Figura 1). «Tutte le Regioni del Mezzogiorno ad eccezione del Molise – commenta Cartabellotta – si collocano sotto la soglia del 100%, a dimostrazione che in queste Regioni la bassa adesione agli screening è spesso legata a carenze organizzative nella gestione degli inviti».
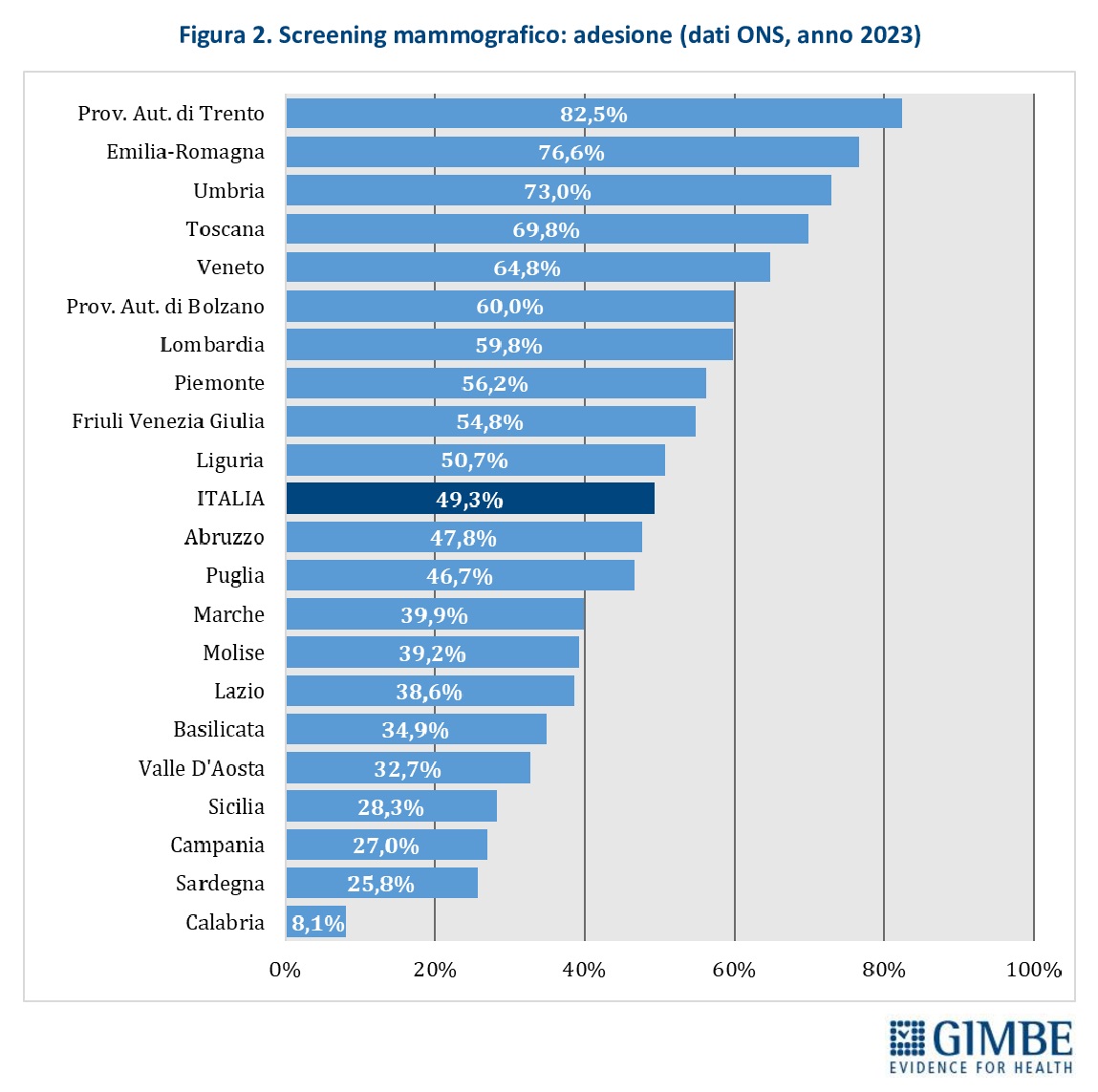
Adesione allo screening. La media nazionale di adesione allo screening mammografico è del 49,3%, ma anche in questo caso le differenze tra Regioni sono marcate: si passa dall’82,5% della Provincia autonoma di Trento all’8,1% della Calabria (Figura 2). Tutte le Regioni del Sud hanno livelli di adesione inferiori alla media nazionale.
SCREENING CERVICALE. Lo screening per il tumore del collo dell’utero è offerto a tutte le donne di età compresa tra i 25 ed i 64 anni: in particolare, tra i 25-30/35 anni viene offerto il Pap-test ogni 3 anni, mentre per le età successive il test per il virus del papilloma umano (HPV test) ogni 5 anni. Alcune Regioni hanno adottato protocolli personalizzati sulla base dello status vaccinale per l’HPV. In caso di esito positivo, viene proposta come test di secondo livello la colposcopia, eseguita nel 2023 dal 90% delle donne risultate positive allo screening.
Estensione dello screening. Nel 2023 sono state invitate 3.982.378 donne, di cui il 71,3% (n. 2.838.955) con test HPV e il 28,7% (n. 1.143.423) con Pap-test. Complessivamente, è stato invitato il 111% della popolazione target, con forti differenze tra Regioni: dal 162,9% della Puglia al 61,5% della Calabria (Figura 3). «Le percentuali superiori al 100% – spiega Cartabellotta – registrate in ben 12 Regioni, lasciano presumere un numero molto elevato di recuperi degli inviti non effettuati negli anni segnati dalla pandemia».
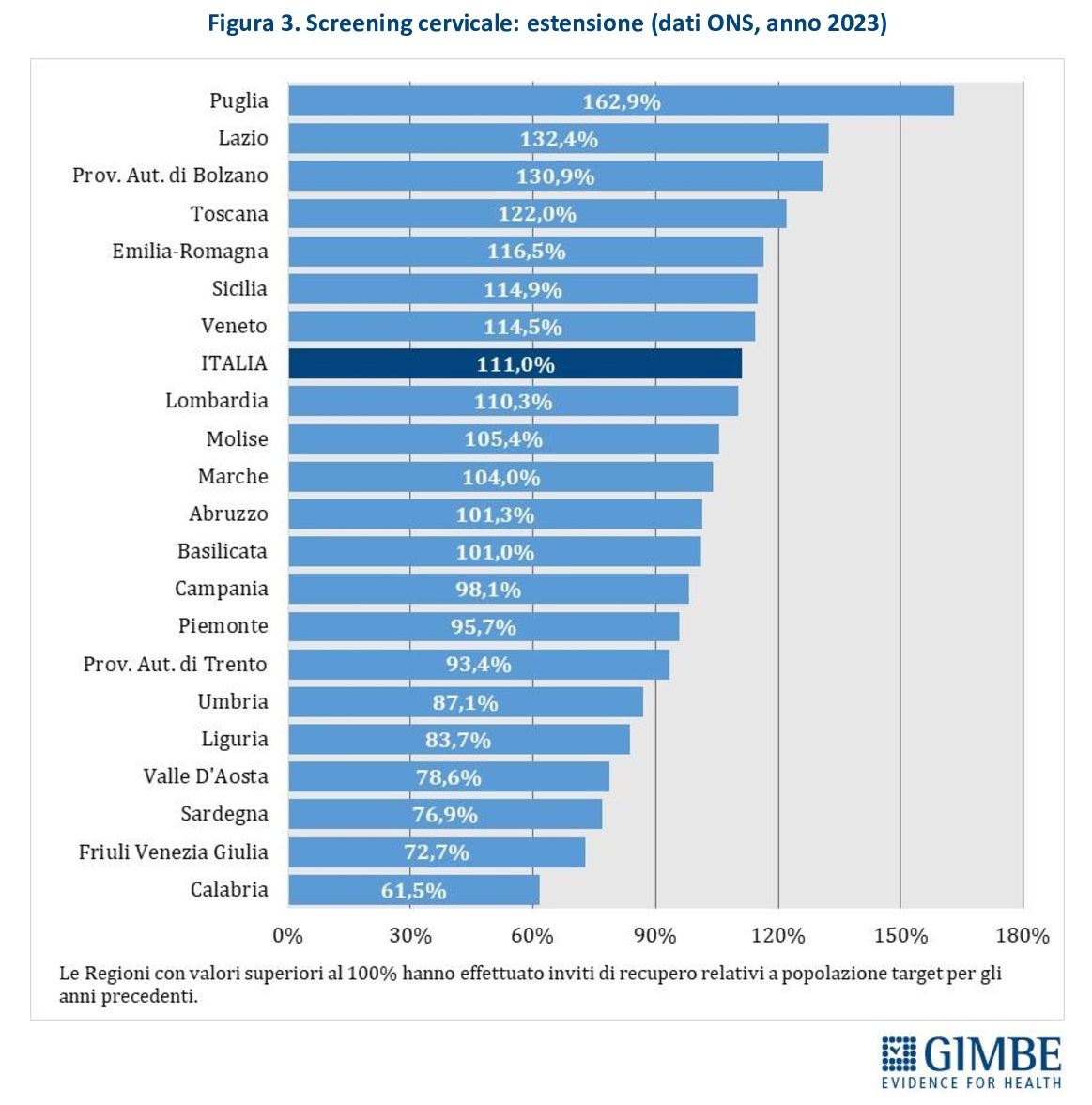
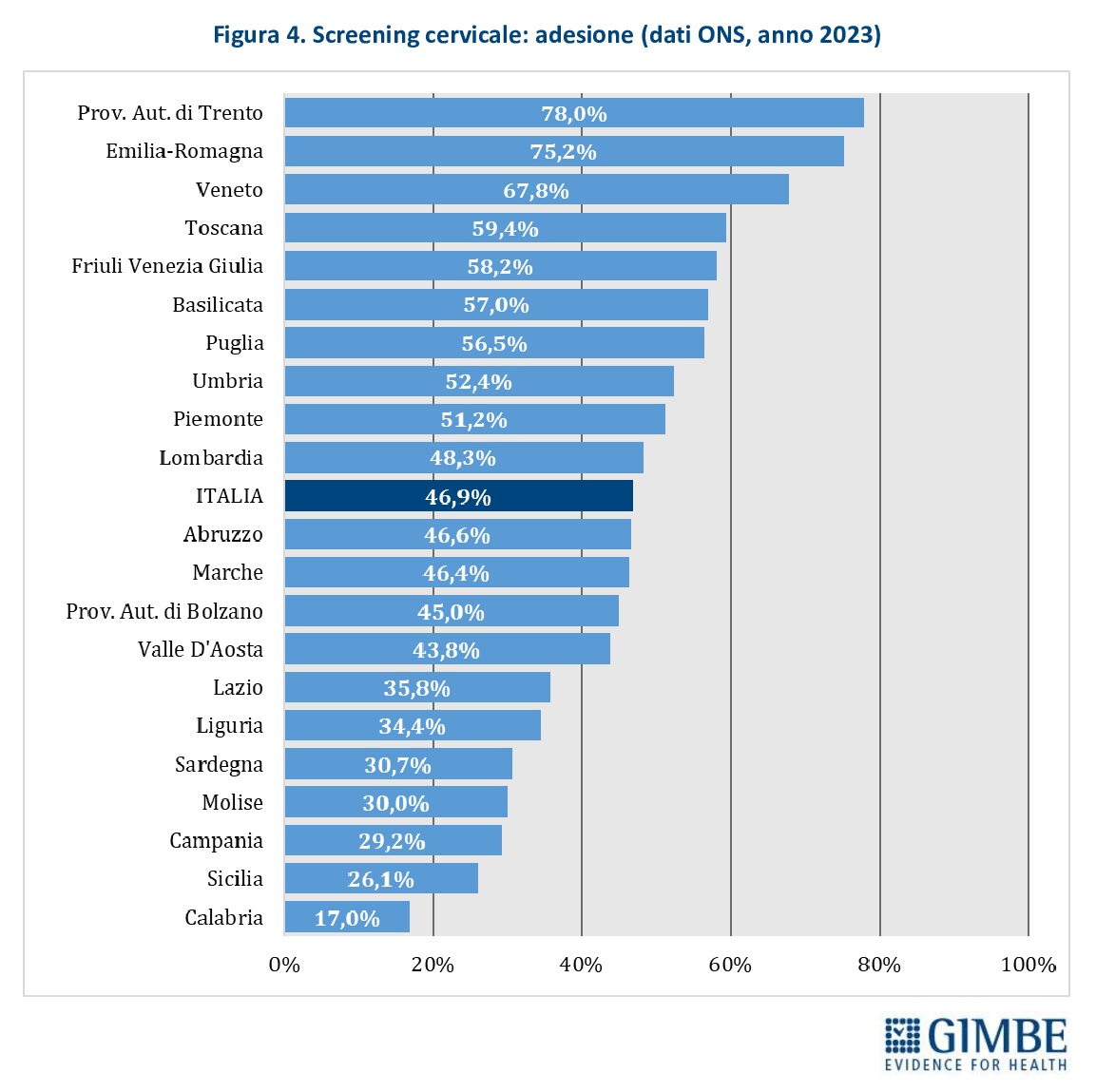
Adesione allo screening. La media nazionale di adesione allo screening cervicale è del 46,9%, con forti disparità tra le Regioni: dal 78% della Provincia autonoma di Trento al 17% della Calabria (Figura 4).
SCREENING COLON-RETTALE. Lo screening per il tumore del colon-retto viene offerto a tutte le persone di età compresa tra i 50 ed i 69 anni e consiste nella ricerca del sangue occulto nelle feci. In caso di esito positivo, come test di secondo livello viene proposta la colonscopia, eseguita nel 2023 da quasi l’83% delle persone positive allo screening.
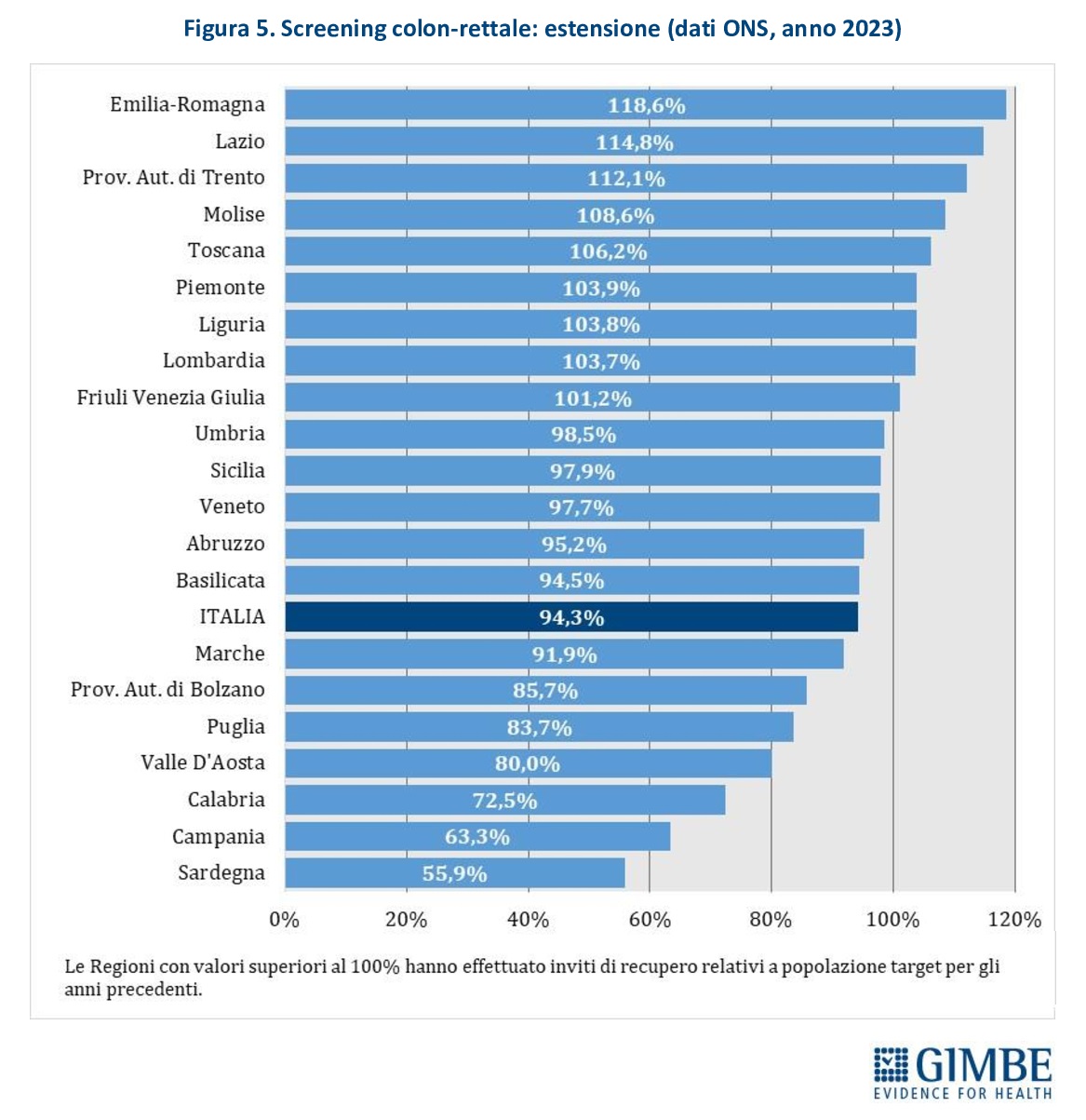
Estensione dello screening. Nel 2023 è stato invitato il 94,3% (n. 7.945.956) della popolazione target, con marcate differenze regionali: dal 118,6% dell’Emilia-Romagna al 55,9% della Sardegna (Figura 5).
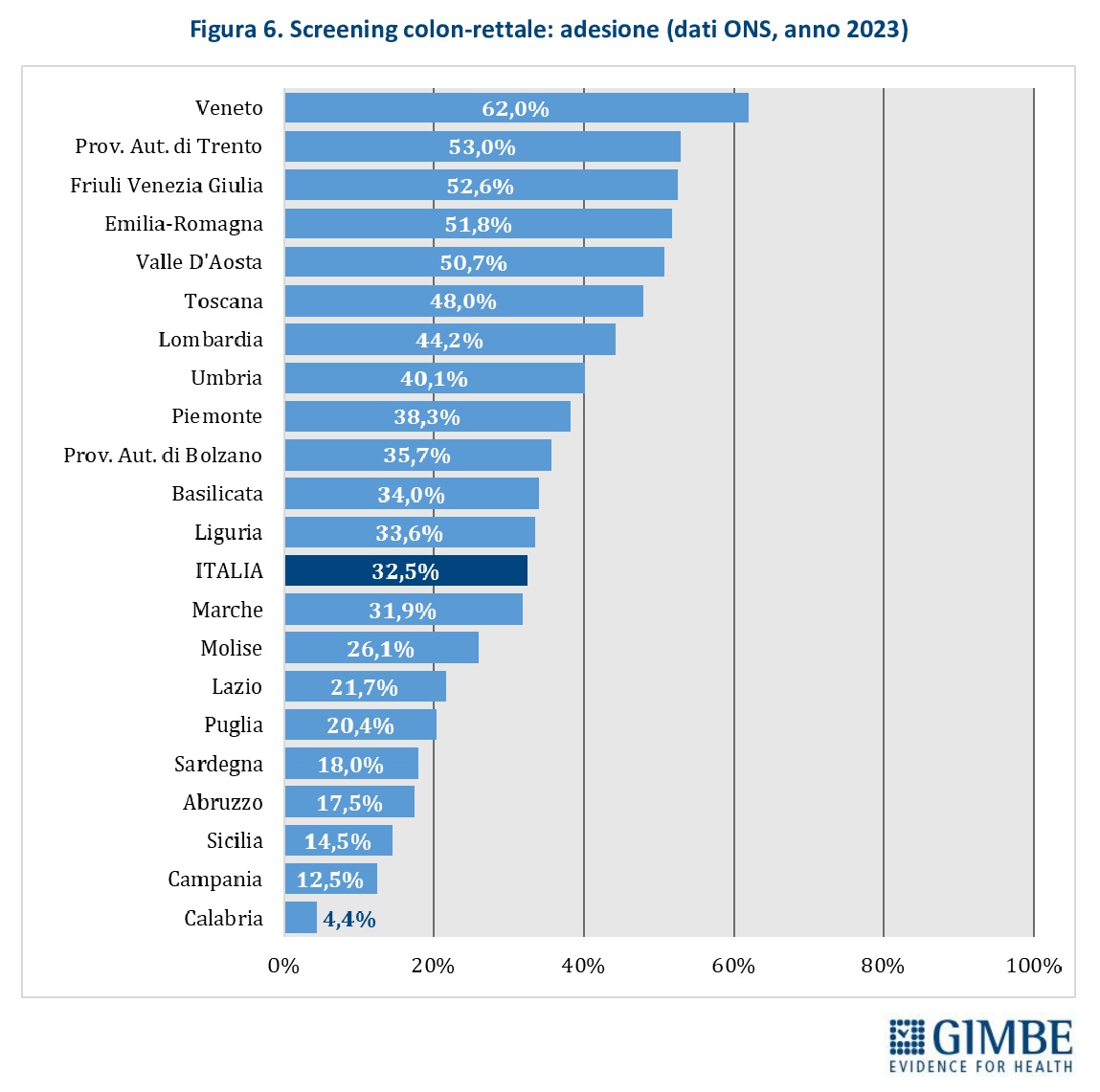
Adesione allo screening. La media nazionale è del 32,5%, con un’adesione che varia sensibilmente tra le Regioni: dal 62% del Veneto al 4,4% della Calabria (Figura 6). Tutte le Regioni del Mezzogiorno, ad eccezione della Basilicata, si collocano al di sotto della media nazionale.
«Il tasso di adesione agli screening – spiega Cartabellotta – è un indicatore che sintetizza le performance complessive dei servizi sanitari regionali sugli screening organizzati. Riflette la capacità di mantenere aggiornati i dati anagrafici della popolazione target, programmare e spedire gli inviti, promuovere campagne di sensibilizzazione pubblica e garantire l’erogazione dei test di screening». In generale, il posizionamento di ciascuna Regione rispetto all’adesione risulta abbastanza omogenea o coerente fra i tre screening, riflettendo la maggiore o minore capacità organizzativa dei sistemi sanitari regionali, pur con alcune eccezioni (Tabella 1).

«Se da un lato i dati ONS 2023 – aggiunge il Presidente – mostrano il trend in crescita sia degli inviti che della copertura della popolazione, siamo ancora molto lontani dall’obiettivo fissato nel 2022 dal Consiglio Europeo: garantire entro il 2025 una copertura degli screening oncologici ad almeno il 90% della popolazione target».
L’IMPATTO DELLA MANCATA ADESIONE AGLI SCREENING
Tenendo conto della popolazione target non invitata o che non aderisce agli screening e del tasso di identificazione dei tumori (detection rate), è possibile stimare il numero di tumori e lesioni pre-cancerose potenzialmente identificabili dagli screening oncologici organizzati, fissando il target di copertura al 90%.
«Nel 2023 – spiega il Presidente – la mancata adesione ai programmi di screening organizzati non avrebbe consentito di identificare circa 10.900 carcinomi della mammella, di cui quasi 2.400 invasivi di piccole dimensioni; di quasi 10.300 lesioni pre-cancerose del collo dell’utero; e per il colon-retto di oltre 5.200 tumori e quasi 24.700 adenomi avanzati. Complessivamente si tratta di oltre 50 mila lesioni la cui identificazione avrebbe consentito di avviare il percorso per una diagnosi precoce e, ove necessario, per una terapia efficace». In dettaglio:
Tumori della mammella. Tenendo conto di un tasso di identificazione dello 0,5% per tutti i carcinomi e dello 0,14% per quelli invasivi di dimensioni ≤10 mm e di una popolazione stimata di 2.118.870 donne che non si è sottoposta allo screening, si stima che nel 2023 non siano stati identificati 10.884 tumori, di cui 2.381 carcinomi invasivi di dimensioni ≤10 mm.
Tumori della cervice uterina. Sulla base di un tasso di identificazione di lesioni pre-cancerose (istologia CIN2+) pari allo 0,76% per l’HPV test e allo 0,64% per il Pap-test, e considerando che potenzialmente 1.156.447 donne non hanno ricevuto o aderito all’invito per l’HPV test e 604.304 a quello per il Pap-test, si stima che nel 2023 complessivamente siano sfuggite alla diagnosi 10.273 lesioni con istologia CIN2+.
Tumori del colon-retto. Con un tasso di identificazione dello 0,11% per il carcinoma del colon-retto e dello 0,52% per gli adenomi avanzati, e potenzialmente 5.574.231 persone non hanno aderito allo screening, si stima che nel 2023 non siano stati identificati 5.223 carcinomi e 24.692 adenomi avanzati.
«È vero – spiega Cartabellotta – che molte persone dichiarano di sottoporsi a controlli periodici per “iniziativa spontanea”, come rileva l’indagine campionaria del sistema di sorveglianza PASSI dell’Istituto Superiore di Sanità. Tuttavia, per questi esami non esistono dati oggettivi (es. tasso di identificazione dei tumori o percentuale di positivi che si sottopongono al test di secondo livello), né controlli standardizzati sulla qualità dei test. E non vi è alcuna certezza che, in caso di esito positivo, venga attivato un adeguato percorso diagnostico e terapeutico. A questo si aggiungono tutti i limiti che presenta un’indagine campionaria che, pur fornendo numerose informazioni rilevanti su fattori di rischio e determinanti socio-economiche, non certifica la copertura degli screening oncologici per “iniziativa spontanea”».
«Prevenzione e promozione della salute – conclude Cartabellotta – rappresentano i pilastri per ridurre l’incidenza delle malattie e contribuire alla sostenibilità del SSN. Ma oggi il paradosso è evidente: da un lato i cittadini sono in lista di attesa per esami diagnostici non sempre appropriati, dall’altro sono in milioni a non aderire ai programmi di screening organizzati. È evidente che sul fronte degli inviti molte Regioni, in particolare del Sud, devono migliorare le proprie capacità organizzative. Ma, la principale criticità rimane la scarsa adesione agli screening: servono maggiori informazioni, strategie di comunicazione efficaci e coinvolgimento attivo dei cittadini. Perché aderire agli screening organizzati significa diagnosi precoce, trattamento tempestivo delle lesioni pre-cancerose, un numero maggiore di guarigioni definitive, meno sofferenze per i pazienti, costi minori per il SSN e, soprattutto, meno decessi per tumore».
Download comunicato
6 maggio 2025
PNRR Missione Salute: al 1° trimestre 2025 rispettata l’unica scadenza nazionale, ma la riforma dell’assistenza territoriale arranca. Case della comunità: solo il 2,7% pienamente operative. Ospedali di comunità: nessuno con tutti i servizi attivi. Fascicolo Sanitario Elettronico: nessuna regione al 100%
«Al 31 marzo 2025 – dichiara Nino Cartabellotta, Presidente della Fondazione GIMBE – per la Missione Salute del PNRR non era prevista alcuna scadenza europea e l’unica scadenza nazionale è stata rispettata. Tuttavia, al di là del rispetto delle scadenze formali, a poco più di un anno dalla rendicontazione finale, la riforma dell’assistenza territoriale e l’attuazione del Fascicolo Sanitario Elettronico procedono decisamente a rilento, con marcate diseguaglianze tra le Regioni».
L’Osservatorio GIMBE sul Servizio Sanitario Nazionale (SSN) prosegue il monitoraggio indipendente sull’attuazione della Missione Salute del PNRR, analizzando i risultati raggiunti e le criticità che ostacolano la riforma dell’assistenza territoriale, con l’obiettivo di fornire ai cittadini un quadro oggettivo, al riparo da strumentalizzazioni politiche.
STATO DI AVANZAMENTO AL 31 MARZO 2025. Secondo i dati pubblicati sul portale del Ministero della Salute che monitora l’attuazione della Missione Salute del PNRR:
Milestone e target EU: al 31 marzo 2025 non era prevista alcuna scadenza.
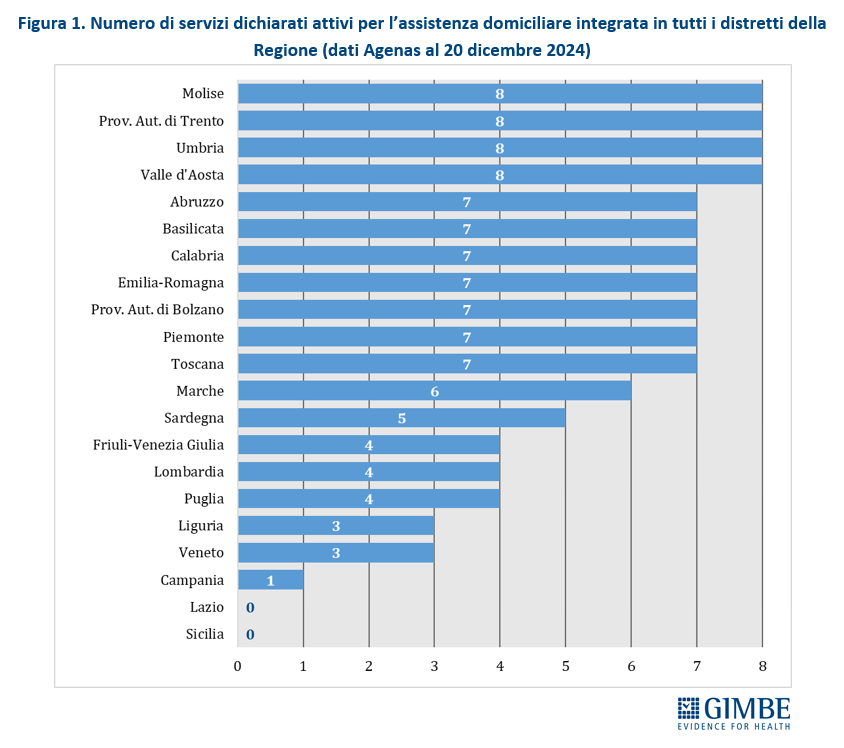
Milestone e target nazionali: «Anche se non incidono direttamente sull’erogazione dei fondi del PNRR – spiega Cartabellotta – questi step intermedi vanno monitorati con attenzione, perché ritardi accumulati oggi potrebbero compromettere il rispetto delle scadenze europee di domani». Per il periodo 2021-2025 risultano raggiunti tutti i target previsti: in particolare, al 31 marzo è stato raggiunto il target “Nuovi pazienti che ricevono assistenza domiciliare (terza parte)”, che prevede un ulteriore incremento dei pazienti over 65 da trattare in assistenza domiciliare, al fine di raggiungere la soglia della presa in carico del 10% della popolazione in quella fascia di età. «Tuttavia – osserva il Presidente – persistono grandi disparità regionali, sia nel numero di assistiti a domicilio, sia nella tipologia di servizi offerti». Infatti, come documentato dal Report Agenas sul monitoraggio del DM 77 – aggiornato a dicembre 2024 – solo Molise, Provincia Autonoma di Trento, Umbria e Valle D’Aosta garantiscono in tutti i distretti sanitari gli 8 servizi previsti (Figura 1): nelle altre Regioni le principali carenze riguardano l’assistenza del medico e del pediatra di famiglia, l’assistenza specialistica, i servizi socio-assistenziali e la fornitura di farmaci e dispositivi.
RIFORMA DELL’ASSISTENZA TERRITORIALE. A tre anni dall’adozione del DM 77, la riforma dell’assistenza territoriale procede a rilento, con forti diseguaglianze tra le Regioni, in particolare nell’attivazione e nella piena operatività delle Case della Comunità e degli Ospedali di Comunità. Lo confermano i dati elaborati dalla Fondazione GIMBE a partire dal Report Agenas sul monitoraggio del DM 77, aggiornati al 20 dicembre 2024. «Il potenziamento dell’assistenza territoriale – afferma Cartabellotta – è la chiave per decongestionare ospedali e pronto soccorso e garantire una reale sanità di prossimità. Tuttavia, i dati ufficiali trasmessi dalle Regioni dimostrano che nonostante i fondi già stanziati, il ritmo resta inaccettabilmente lento».
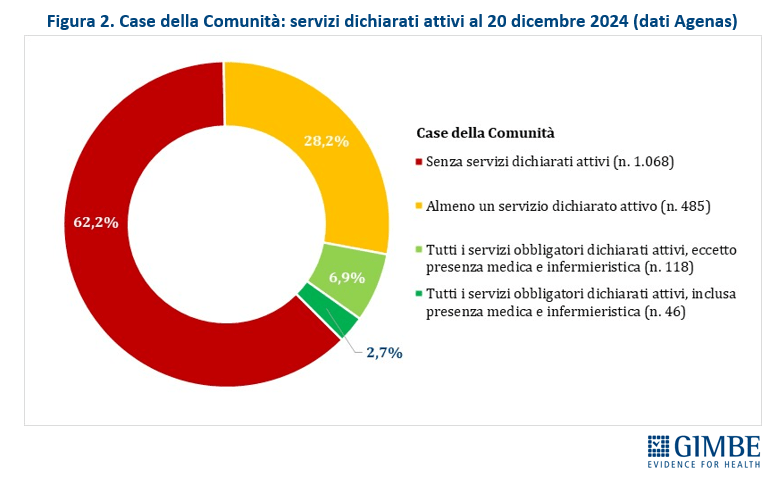
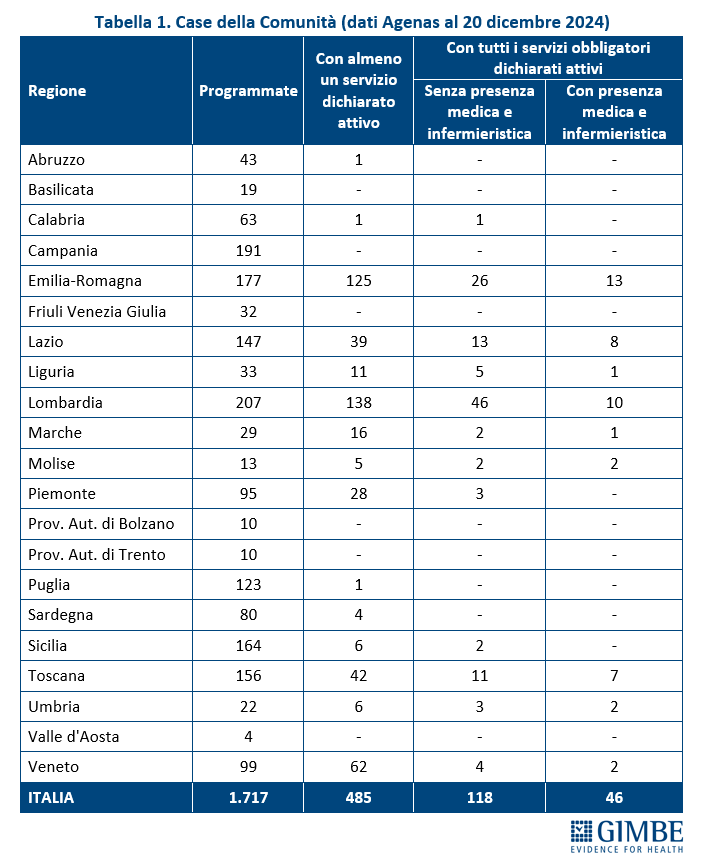
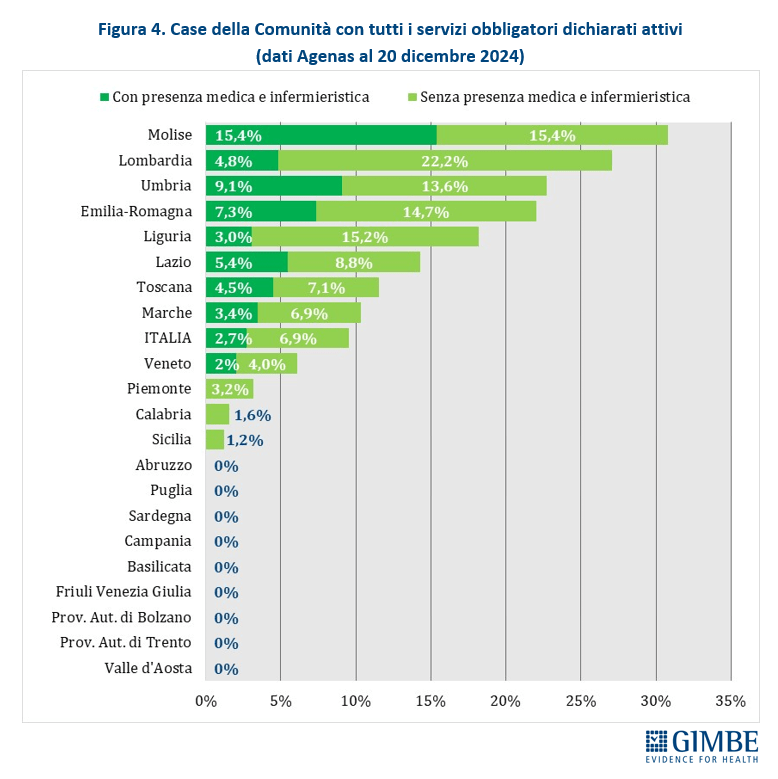
Case della Comunità (CdC). Al 20 dicembre 2024, su 1.717 CdC previste, per 1.068 (62,2%) le Regioni non hanno dichiarato attivo alcun servizio tra quelli previsti dal DM 77; per 485 strutture (28,2%) è stato dichiarato attivo almeno un servizio e solo per 164 (9,6%) tutti i servizi obbligatori sono stati dichiarati attivi. Di queste ultime, tuttavia, soltanto 46 (2,7% del totale) risultavano pienamente operative, cioè con presenza sia medica che infermieristica (Figura 2). «Tenendo conto – precisa Cartabellotta – che tra le Case della Comunità senza servizi attivi rientrano anche quelle non ancora realizzate o in fase di riconversione, resta evidente il forte ritardo accumulato sulla tabella di marcia e, soprattutto, la distanza abissale tra le Regioni» (Tabella 1).
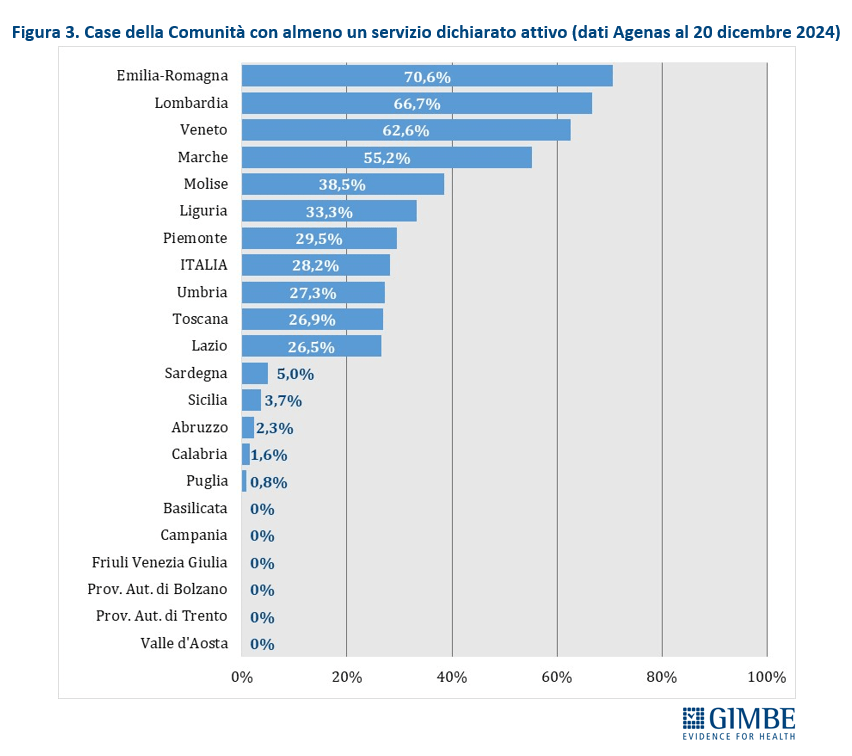
Solo quattro Regioni superano il 50% di CdC con almeno un servizio dichiarato attivo: Emilia-Romagna (70,6%), Lombardia (66,7%), Veneto (62,6%) e Marche (55,2%). Sei Regioni si collocano tra il 25% e il 50%: Molise (38,5%), Liguria (33,3%), Piemonte (29,5%), Umbria (27,3%), Toscana (26,9%), Lazio (26,5%). In altre cinque Regioni la percentuale varia dallo 0,8% della Puglia al 5% della Sardegna, mentre in sei Regioni non risulta attiva alcuna CdC (Figura 3). Considerando solo le CdC con tutti i servizi dichiarati attivi, la media nazionale si attesta al 6,9% per quelle prive di personale medico e infermieristico e al 2,7% per quelle pienamente funzionanti. Le differenze tra Regioni dipendono non solo dal completamento delle strutture, ma soprattutto dalla disponibilità di personale. In tutte le Regioni, fatta eccezione per il Molise, la quota di CdC pienamente operative è sempre inferiore rispetto a quelle che hanno attivato tutti i servizi (Figura 4).
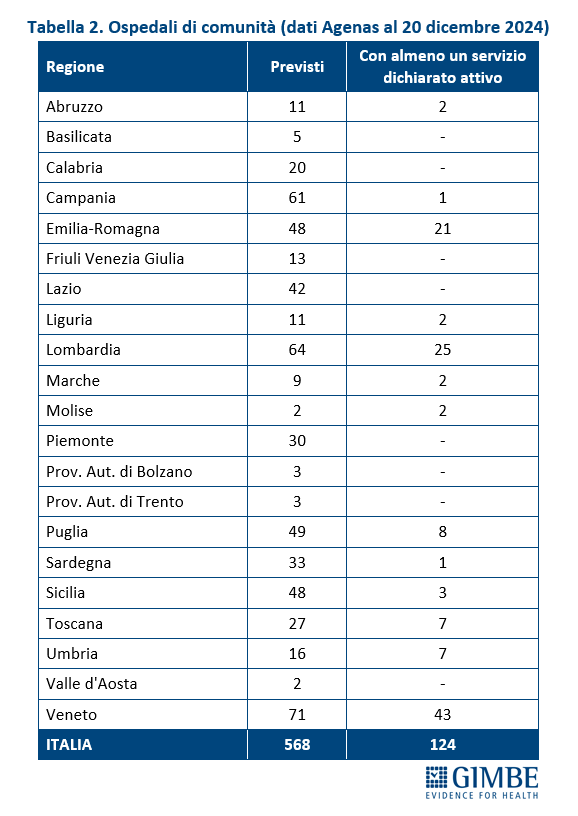
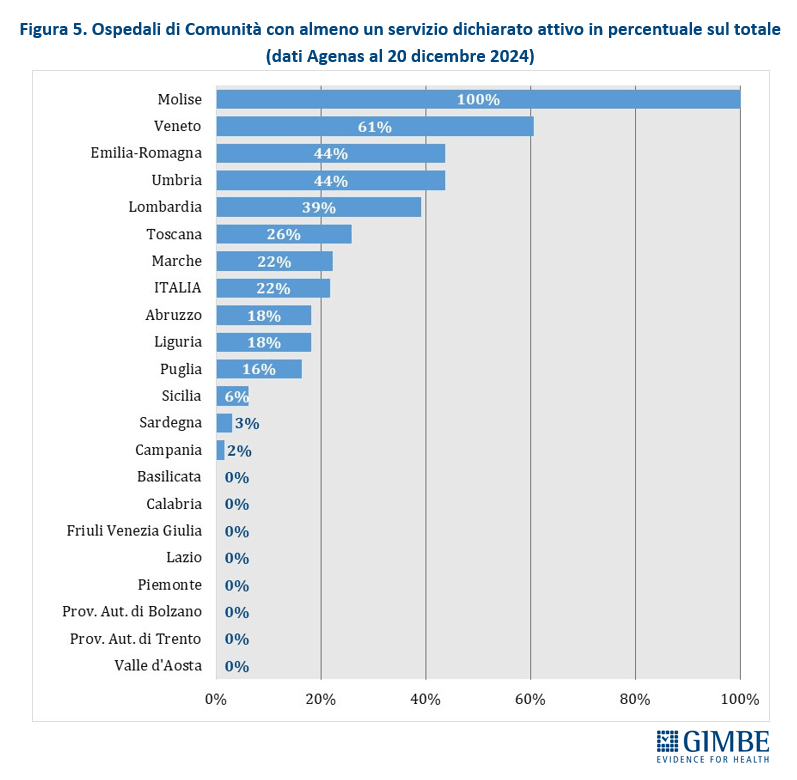
Ospedali di comunità (OdC). Al 20 dicembre 2024, dei 568 Ospedali di Comunità previsti, solo 124 (21,8%) risultano avere almeno un servizio attivo (Tabella 2), per un totale di quasi 2.100 posti letto. In termini assoluti, i numeri più alti si registrano in Veneto (n. 43), Lombardia (n. 25) ed Emilia-Romagna (n. 21). Altre dieci Regioni hanno attivato almeno un OdC: dagli 8 della Puglia a un solo OdC in Campania e Sardegna. Otto Regioni restano invece ancora a quota zero. A fronte di una media nazionale del 22%, le percentuali regionali variano in modo significativo: il Molise, con soli 2 OdC da realizzare, raggiunge il 100%; all’estremo opposto, otto Regioni non hanno attivato alcun OdC, mentre le altre si distribuiscono tra il 2% della Campania e il 61% del Veneto (Figura 5). «Rispetto alle Case della Comunità – commenta Cartabellotta – lo stato di attuazione degli Ospedali di Comunità appare ancora più indietro: non solo sul piano strutturale, ma anche perché nessuna Regione ha attivato tutti i servizi previsti dal DM 77». Infatti, per essere pienamente operativi, gli OdC devono garantire presenza medica per almeno 4,5 ore al giorno sei giorni su sette, assistenza infermieristica continuativa (H24 7/7 giorni), la figura del case manager, posti letto per pazienti con demenza o disturbi comportamentali e spazi dedicati alla riabilitazione motoria.
Centrali Operative Territoriali (COT). Le COT, strutture essenziali per coordinare la presa in carico dei pazienti e integrare l’assistenza sanitaria e sociosanitaria, risultano attivate in tutte le Regioni. Al 31 dicembre 2024, su 650 COT programmate, 642 risultavano pienamente funzionanti, di cui 480 hanno contribuito al raggiungimento del target europeo.
«Rispetto alla fotografia scattata da Agenas cinque mesi fa – commenta il Presidente – è verosimile ipotizzare che il quadro attuale sia più incoraggiante. Tuttavia, l’attuazione di CdC e OdC procede ancora con una lentezza inaccettabile e a velocità troppo diverse tra le Regioni. E a poco più di un anno dalla scadenza finale del giugno 2026, alcune sono ancora inchiodate al punto di partenza».
FASCICOLO SANITARIO ELETTRONICO (FSE). Il FSE 2.0 rappresenta il pilastro della trasformazione digitale del SSN: un investimento da € 1,38 miliardi che punta a creare un ecosistema digitale in grado di garantire accesso, condivisione e interoperabilità dei dati sanitari su tutto il territorio nazionale. Tuttavia, secondo la Corte dei Conti, il cronoprogramma ha già subìto ritardi: la milestone sulla piena interoperabilità nazionale, inizialmente prevista per giugno 2024, è stata posticipata a dicembre 2024, mentre la digitalizzazione nativa dei documenti è attesa per giugno 2025. «Senza la piena operatività del FSE su tutto il territorio nazionale e senza il consenso dei cittadini alla consultazione dei documenti – avverte Cartabellotta – rischiamo di centrare i target solo sulla carta per incassare i fondi, ma di lasciare la digitalizzazione del SSN incompiuta, frammentata e inefficace».
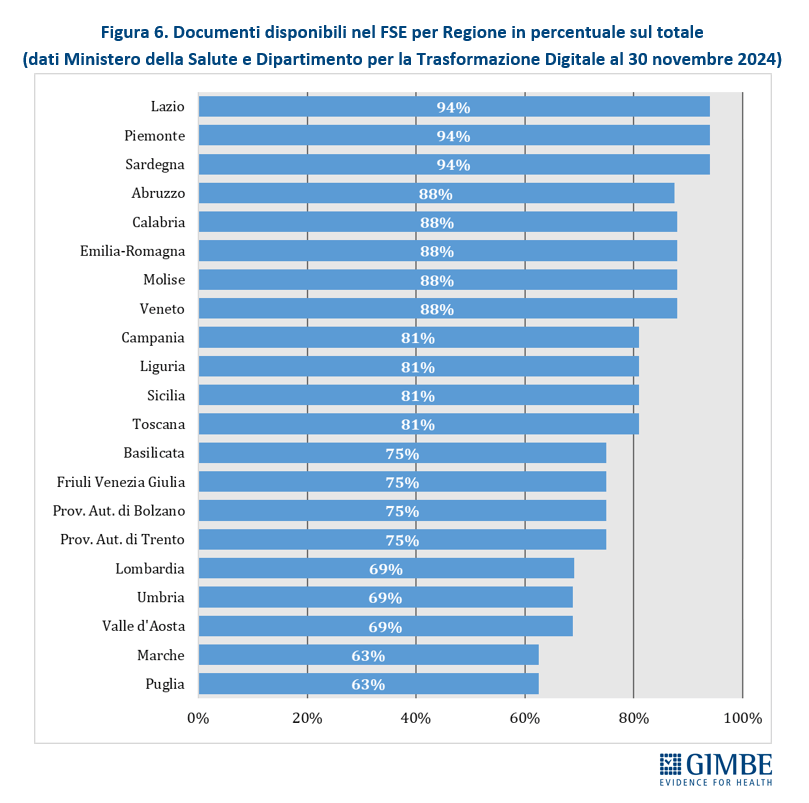
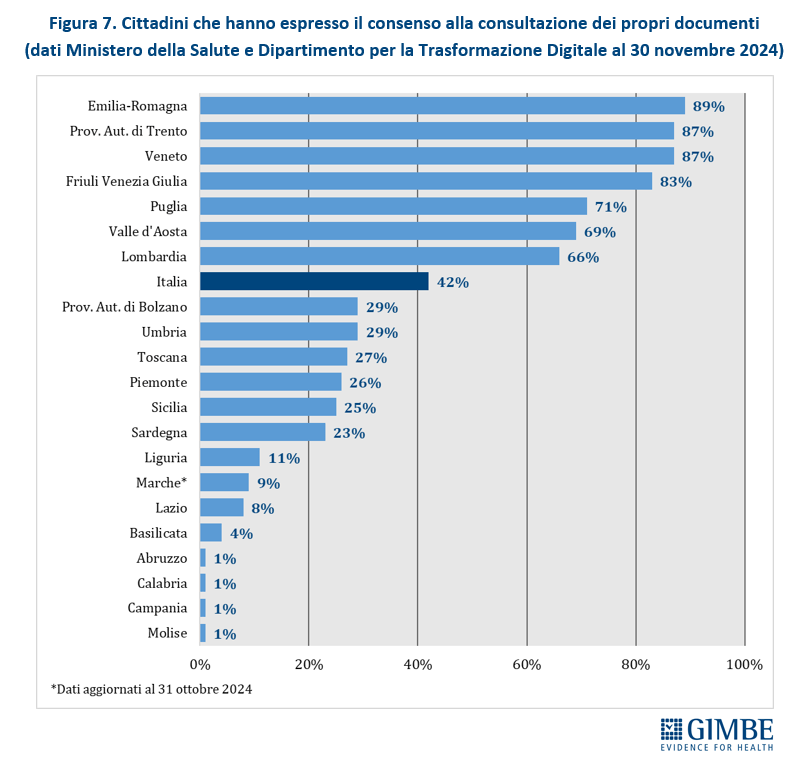
Completezza del FSE. Al 30 novembre 2024, secondo i dati elaborati dal portale Fascicolo Sanitario Elettronico 2.0, nessuna Regione rende disponibili tutte le 16 tipologie di documenti previste dal DM 7 settembre 2023. Il grado di completezza varia sensibilmente tra le Regioni: si va dal 94% di Lazio, Piemonte e Sardegna al 63% di Marche e Puglia (Figura 6).
Consenso alla consultazione. Al 30 novembre 2024 (al 31 ottobre 2024 per le Marche), solo il 42% dei cittadini ha espresso il consenso alla consultazione del FSE da parte di medici e operatori del SSN, con forti disomogeneità regionali: dall’1% in Abruzzo, Calabria, Campania e Molise all’89% in Emilia-Romagna. Tra le Regioni del Mezzogiorno, solo la Puglia supera la media nazionale (42%) con un tasso di adesione del 71% (Figura 7). «La scarsa adesione da parte dei cittadini – spiega il Presidente – soprattutto nelle Regioni del Mezzogiorno, è un segnale preoccupante di sfiducia nella sicurezza dei dati personali e nella reale utilità del FSE».
«A poco più di un anno dalla rendicontazione finale della Missione Salute del PNRR – conclude Cartabellotta – l’avanzamento di Case e Ospedali di Comunità procede ancora troppo lentamente e con velocità profondamente diverse tra le Regioni. Ma il problema principale è che, oltre ai ritardi infrastrutturali, il “pieno funzionamento” delle strutture – requisito indispensabile per la rendicontazione finale – è pesantemente ostacolato dalla carenza di personale sanitario, in particolare infermieristico, una vera emergenza nazionale. Nel caso delle Case della Comunità pesa poi anche l’assenza di un reale coinvolgimento dei medici di famiglia, perno insostituibile dell’assistenza territoriale. È dunque indispensabile accelerare in maniera sinergica su più fronti, per scongiurare rischi concreti. Il primo, da evitare ad ogni costo, è quello di non raggiungere i target europei e dover restituire il contributo a fondo perduto. Il secondo è di raggiungere il target nazionale, senza però ridurre le diseguaglianze regionali e territoriali, che rischiano anzi di ampliarsi. Il terzo, il più grave, è “portare i soldi a casa” senza produrre benefici reali per cittadini e pazienti, lasciando in eredità solo scatole vuote e una digitalizzazione incompleta, a fronte di un indebitamento scaricato sulle generazioni future».
Download comunicato
16 aprile 2025
Spesa Sanitaria: il Documento di Finanza Pubblica 2025 prevede timidi segnali di crescita, ma il rapporto con il Pil resta inchiodato al 6,4% sino al 2028. Il SSN rimane largamente sottofinanziato
«Si intravede una lieve crescita della spesa sanitaria, ma si tratta di stime previsionali che non modificano la sostanza: la quota di ricchezza nazionale destinata alla sanità, già insufficiente, resta invariata nei prossimi anni, confermando il cronico sottofinanziamento del Servizio Sanitario Nazionale». Così Nino Cartabellotta, Presidente della Fondazione GIMBE, commenta i dati sulla spesa sanitaria contenuti nel Documento di Finanza Pubblica (DFP) approvato lo scorso 9 aprile dal Consiglio dei Ministri e incentrato sulla verifica dei risultati conseguiti nell’attuazione del Piano Strutturale di Bilancio di Medio Termine (PSBMT) 2025-2029, deliberato lo scorso 27 settembre.
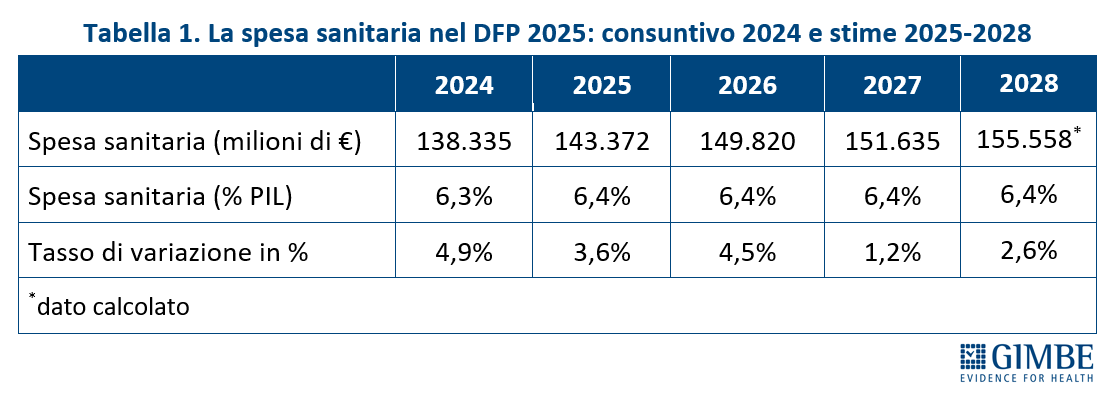
«Al fine di offrire dati oggettivi utili al confronto politico e al dibattito pubblico, evitando ogni strumentalizzazione – spiega Cartabellotta – la Fondazione GIMBE ha condotto analisi indipendenti sulla spesa sanitaria sul DFP 2025, includendo anche un confronto con le stime contenute nel PSBMT». Le analisi riguardano il consuntivo 2024, le previsioni per il 2025 e per il biennio 2026-2027. Per il 2028, pur rientrando nel triennio di riferimento della prossima Legge di Bilancio (2026-2028), il DFP si limita a fornire indicazioni descrittive, senza riportare le stime di dettaglio nelle tabelle analitiche (Tabella 1).
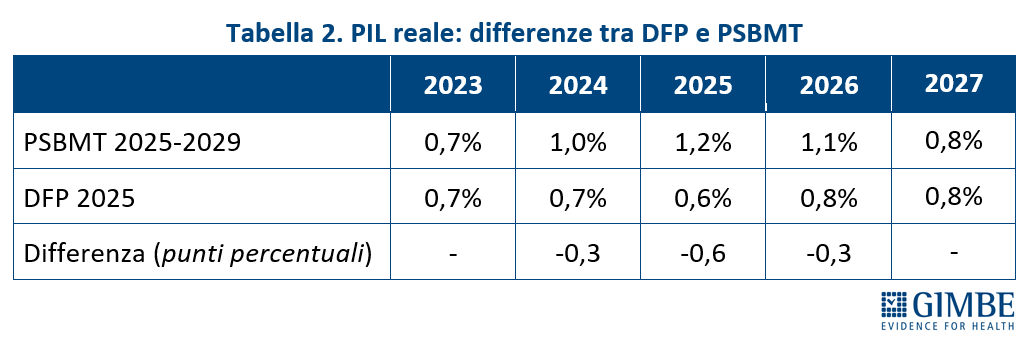
Stime PIL reale. Secondo quanto riportato nel DFP, l’aumento consuntivo del PIL per il 2024 è inferiore di 0,3 punti percentuali rispetto alle previsioni del PSBMT (0,7% vs 1,0%). Per il 2025, la stima di crescita del PIL si dimezza: il DFP prevede un +0,6%, a fronte dell’1,2% previsto dal PSBMT (-0,6 punti percentuali). Per il 2026, il DFP stima un incremento dello 0,8%, inferiore di 0,3 punti percentuali rispetto all’1,1% del PSBMT. Per il 2027, invece, le due previsioni risultano allineate (+0,8%) (Tabella 2). «Le stime del PIL in termini reali – commenta il Presidente – restituiscono prospettive di crescita economica riviste nettamente al ribasso a soli sette mesi di distanza e, soprattutto, gravate da forti incertezze legate al piano di riarmo europeo e alle politiche sui dazi degli Stati Uniti».
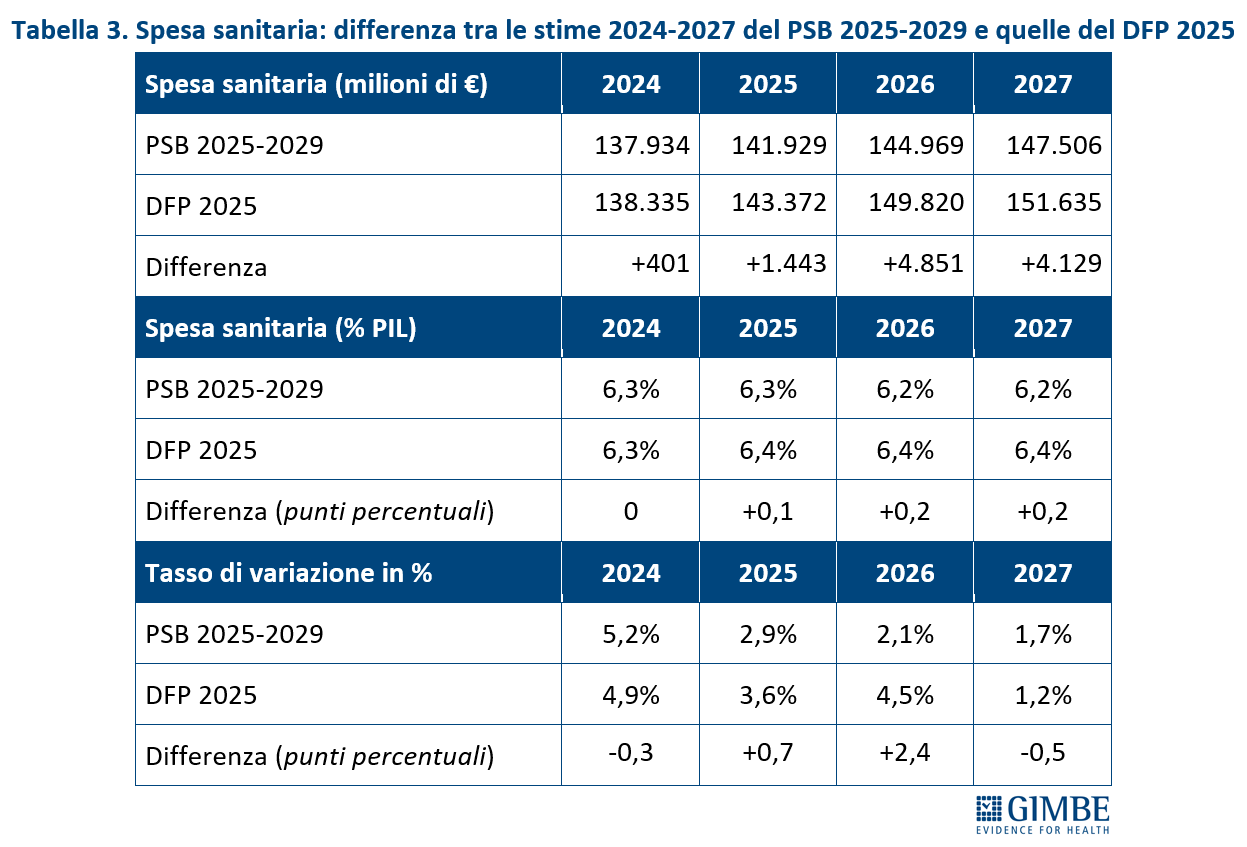
SPESA SANITARIA. Di seguito sono riportati i dati consuntivi per il 2024 e le stime per l’anno 2025 e il triennio 2026-2028 (Tabella 3).
Consuntivo 2024. Il DFP 2025 certifica, per l’anno 2024, un rapporto spesa sanitaria/PIL pari al 6,3%, in lieve aumento rispetto al 2023 (+0,1 punti percentuali). La spesa sanitaria ammonta a € 138.335 milioni, con una crescita del 4,9% rispetto ai € 131.842 milioni del 2023. «Tuttavia – osserva Cartabellotta – l’incremento di € 6.493 milioni tra il 2023 e il 2024 è dovuto per oltre la metà (€ 3.257 milioni) alla spesa per il personale dipendente. Un aumento in gran parte riconducibile agli oneri accantonati per i rinnovi contrattuali del personale sanitario relativi al triennio 2022-2024».
Previsionale 2025 e 2026-2028. Nel 2025, il rapporto spesa sanitaria/PIL è stimato al 6,4%, in lieve aumento rispetto al 6,3% del 2024. In termini assoluti, la spesa sanitaria prevista ammonta a € 143.372 milioni, con un incremento di € 5.037 milioni (+3,6%) rispetto all’anno precedente. Per il biennio 2026-2027, a fronte di una crescita media annua del PIL nominale del 2,75%, il DFP 2025 prevede un incremento medio della spesa sanitaria del 2,85% l’anno, mantenendo invariato il rapporto spesa sanitaria/PIL al 6,4%. In valore assoluto, la spesa sanitaria sale a € 149.820 milioni nel 2026 (+4,5% rispetto al 2025) e a € 151.635 milioni nel 2027 (+1,2% rispetto al 2026). Per il 2028, il DFP stima un ulteriore incremento della spesa del 2,6% rispetto al 2027, con il rapporto spesa sanitaria/PIL ancora fermo al 6,4%.
«Se da un lato le previsioni per il triennio 2025-2028 indicano un rapporto spesa sanitaria/PIL sostanzialmente stabile – commenta il Presidente – dall’altro non si possono escludere riduzioni effettive della spesa sanitaria, alla luce della stagnazione economica e delle incertezze legate al contesto macroeconomico globale. In quest’ottica appaiono azzardate le stime di un aumento della spesa di € 5.037 milioni nel 2025 e di ulteriori € 6.448 milioni nel 2026, considerando che il Fabbisogno Sanitario Nazionale fissato dalla Legge di Bilancio 2025 è pari a € 136.533 milioni per il 2025 e € 140.533 milioni per il 2026».
Differenza tra le stime del DFP e quelle del PSBMT. Rispetto alle previsioni del PSBMT approvato a settembre, le stime sulla spesa sanitaria contenute nel DFP 2025 risultano superiori sia in termini di rapporto spesa sanitaria/PIL, sia in valore assoluto. «Un dato che – commenta Cartabellotta – rappresenta un timido segnale di apertura da parte dell’Esecutivo per scongiurare ulteriori tagli alla sanità, alla luce del peggioramento del quadro economico generale».
Riforme. A completamento della prossima Legge di Bilancio, il DFP 2025 indica 32 provvedimenti collegati, tra cui due direttamente riferiti alla sanità: la “Riorganizzazione e potenziamento dell’assistenza territoriale nel Servizio Sanitario Nazionale e dell’assistenza ospedaliera” e la “Delega in materia di riordino delle professioni sanitarie e degli enti vigilati dal Ministero della Salute”. «Indubbiamente – chiosa il Presidente – le riforme affrontano i nodi strutturali più critici, ma la riorganizzazione dell’assistenza territoriale è fortemente condizionata dalla gravissima carenza di personale infermieristico e da un ruolo del medico di famiglia ancora non ben definito. Inoltre, al di là del “riordino” delle professioni sanitarie, la vera emergenza resta la fuga dei professionisti dal SSN: per restituire attrattività servono anche (ma non solo) risorse consistenti, che attualmente non sono disponibili».
«Il DFP 2025 – conclude il Presidente – conferma che, in linea con quanto accaduto negli ultimi 15 anni, la sanità pubblica continua a non rappresentare una priorità per il Paese, nonostante la grave crisi di sostenibilità del SSN e il progressivo sgretolamento del diritto alla tutela della salute. Alla luce delle stime al ribasso del PIL e del quadro macroeconomico, va riconosciuto all’Esecutivo il merito di aver scongiurato ulteriori e drammatici tagli alla spesa sanitaria. Tuttavia, nonostante l’incremento previsto in valore assoluto, il peso della sanità sul PIL resta inchiodato al 6,4% fino al 2028, lasciando il SSN largamente sottofinanziato».
Download comunicato
25 marzo 2025
Infermieri: una crisi che non vede la luce. L’Italia perde 10 mila professionisti l’anno e precipita nelle classifiche europee su numero di laureati e retribuzioni. Nel SSN 1 infermiere su 4 è vicino alla pensione e 1 su 6 lavora fuori dal SSN. Professione sempre meno attrattiva: in 5 anni il rapporto posti/candidati è crollato da 1,6 a 1,04. Senza un piano straordinario, a rischio la riforma territoriale prevista dal PNRR
La grave carenza di infermieri non è solo una questione di numeri, ma il riflesso di dinamiche professionali che aggravano lo squilibrio tra bisogni assistenziali e disponibilità di personale, configurando una vera e propria emergenza per il Servizio Sanitario Nazionale (SSN). «Siamo di fronte a un quadro che compromette il funzionamento della sanità pubblica e mina l’equità nell’accesso alle cure, soprattutto per le persone anziane e più vulnerabili, sia in ambito ospedaliero che territoriale, dove gli investimenti del PNRR rischiano di essere vanificati senza un’adeguata dotazione di personale infermieristico» afferma Nino Cartabellotta Presidente della Fondazione GIMBE, commentando i dati sulla professione infermieristica presentati al 3° Congresso Nazionale FNOPI di Rimini.
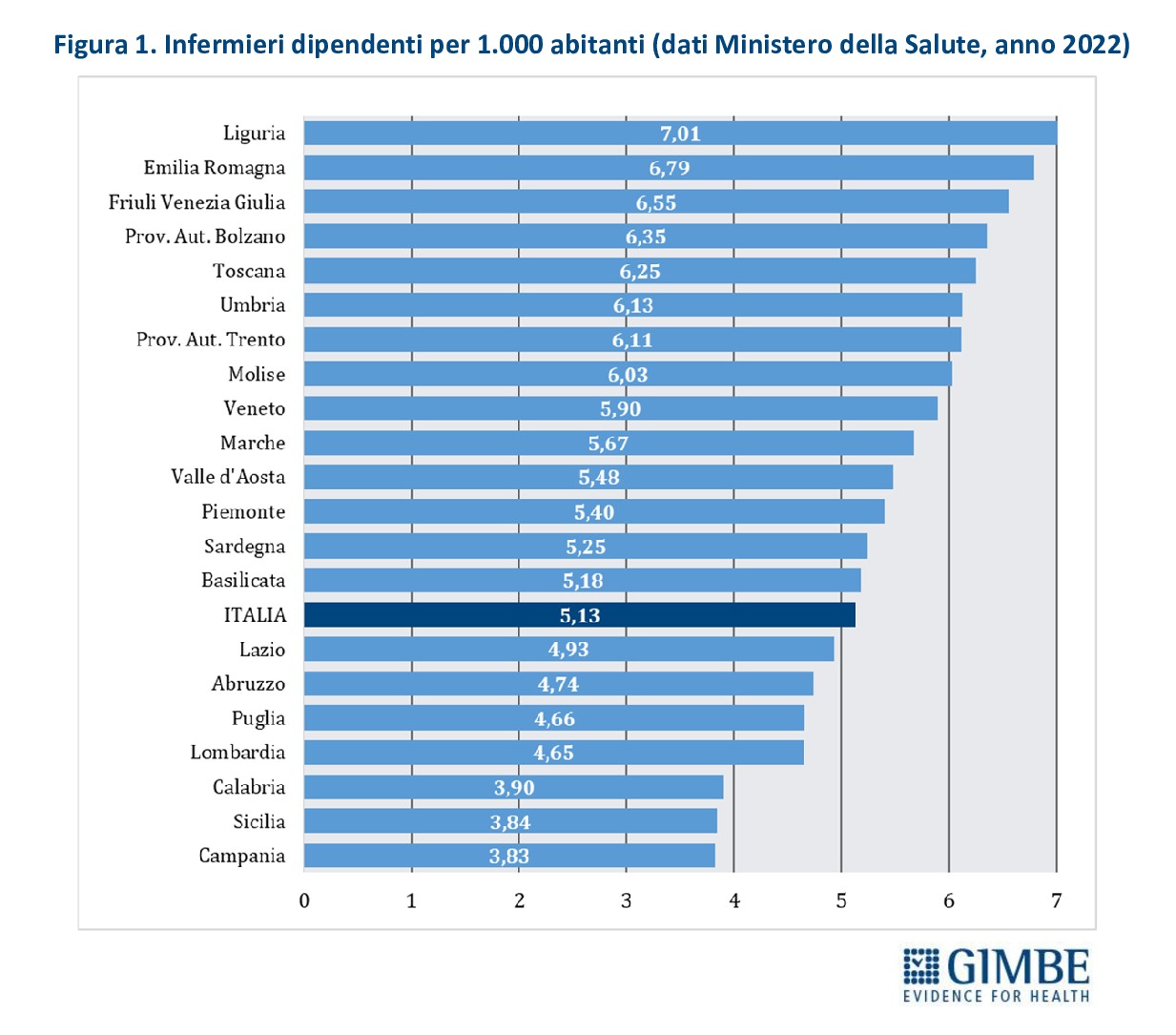
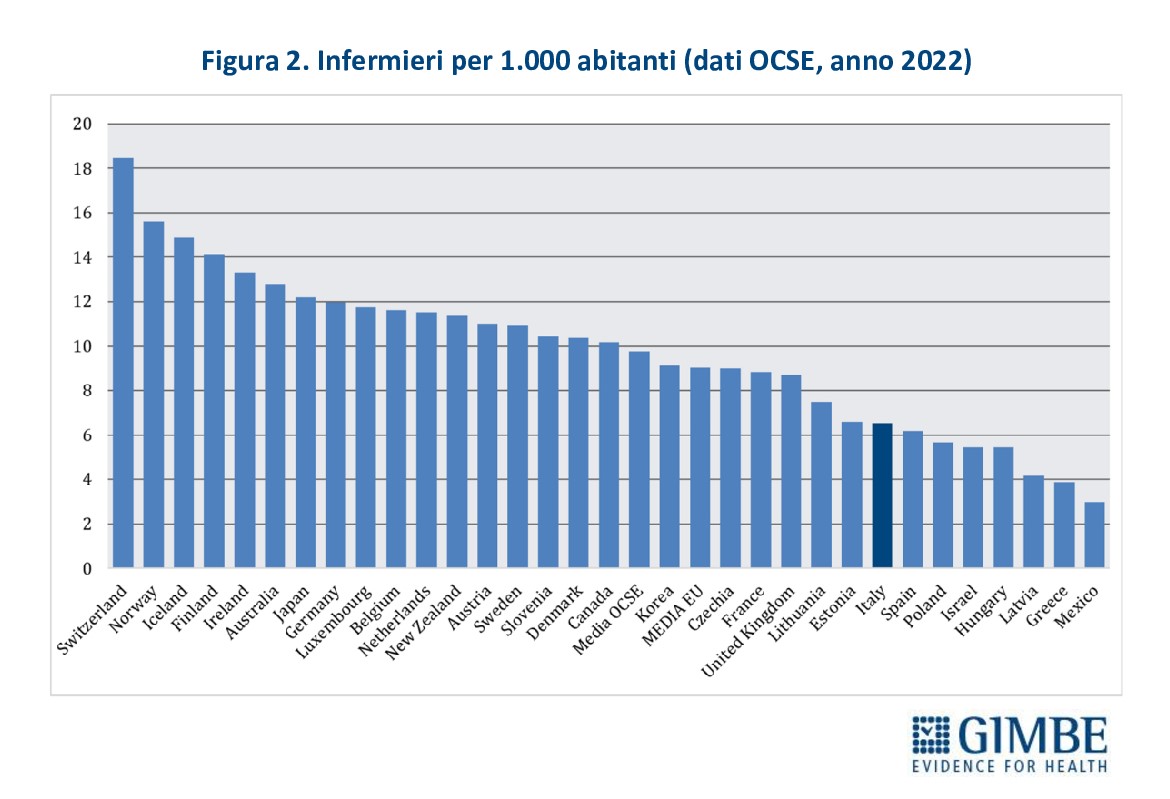
I numeri del personale infermieristico. Nel 2022, secondo i dati del Ministero della Salute, il personale infermieristico contava 302.841 unità, di cui 268.013 dipendenti del SSN e 34.828 impiegati presso strutture equiparate. In Italia ci sono 5,13 infermieri ogni 1.000 abitanti, con forti disomogeneità territoriali: dai 3,83 della Campania ai 7,01 della Liguria (Figura 1). «In generale – commenta il Presidente – il numero di infermieri risulta più basso in quasi tutte le Regioni del Mezzogiorno, sottoposte ai Piani di rientro, oltre che in Lombardia». Il confronto internazionale è impietoso: considerando tutti gli infermieri in attività, a prescindere dal contratto di lavoro e dalla struttura in cui operano, nel 2022 l’Italia contava 6,5 infermieri per 1.000 abitanti, dato ben al di sotto della media OCSE di 9,8 e della media EU di 9. In Europa peggio di noi solo Spagna (6,2), Polonia (5,7), Ungheria (5,5), Lettonia (4,2) e Grecia (3,9) (Figura 2). Anche il rapporto infermieri/medici fotografa un sistema sbilanciato: in Italia è fermo a 1,5, rispetto alla media OCSE di 2,7. Infine, se per il 2022 i dati OCSE riportano per il nostro Paese la presenza di 384.882 unità di personale infermieristico, il numero di quelli che lavorano nelle strutture pubbliche e in quelle private convenzionate si attesta poco sopra 324.000 (302.841 nel pubblico e 21.422 nel privato accreditato). «È evidente – chiosa Cartabellotta – che oltre 60 mila infermieri, ovvero più di 1 su 6, esercitano come liberi professionisti o all’interno di cooperative di servizi e rappresentano “forza lavoro” strutturale del SSN».
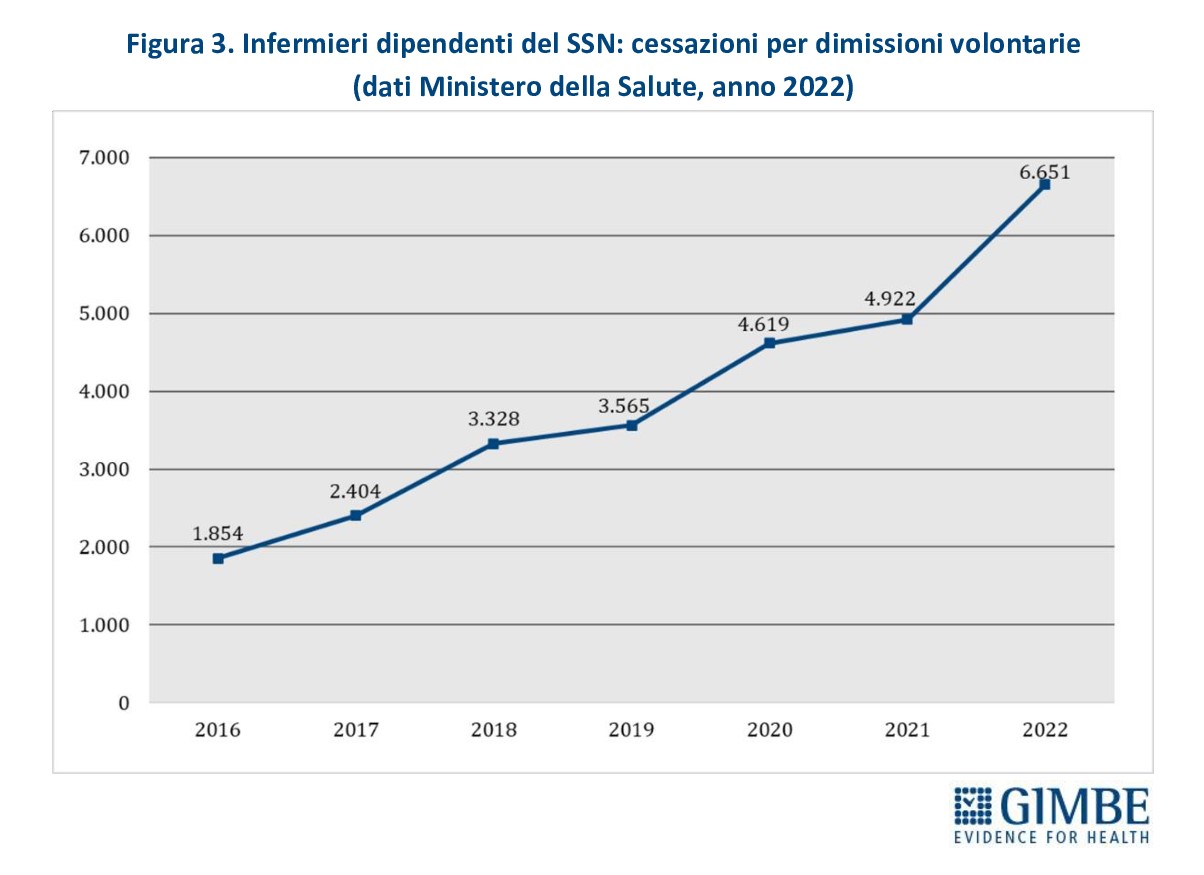
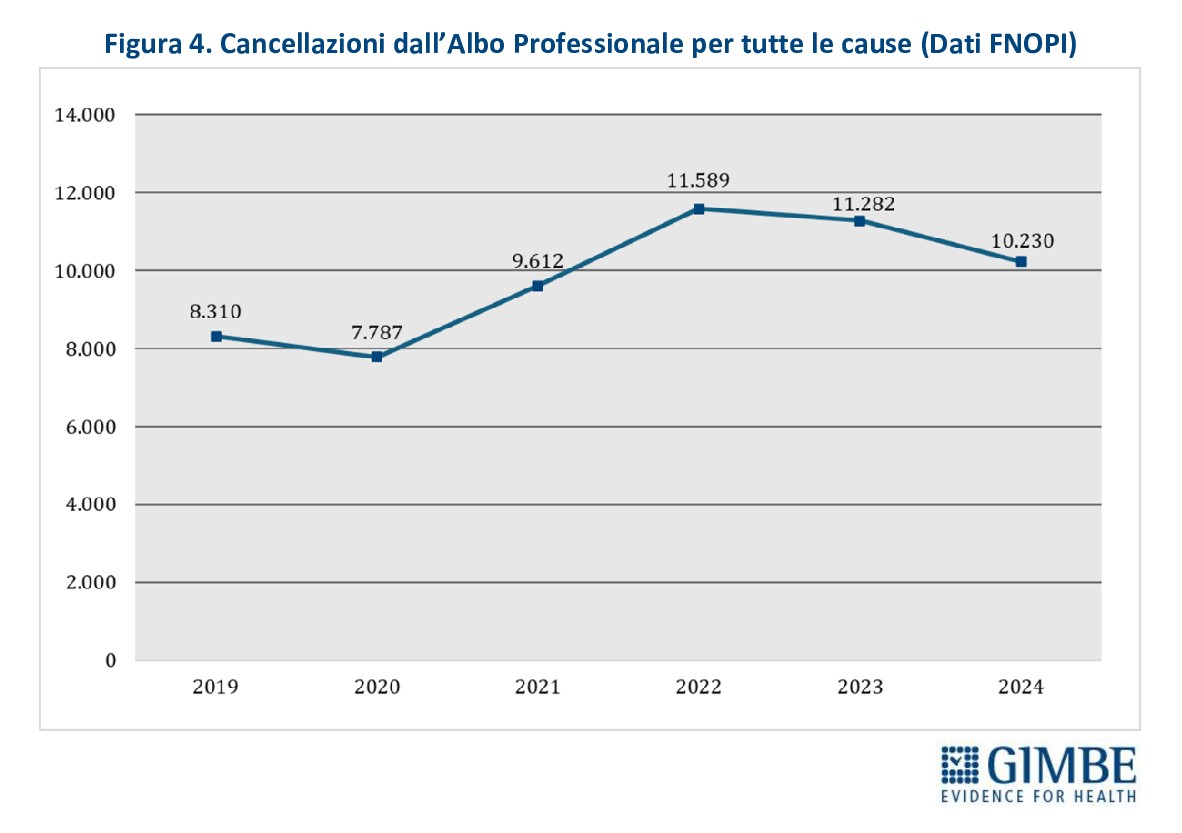
Dimissioni e cancellazioni dall’albo: ogni anno perdiamo migliaia di infermieri. Il numero di infermieri dipendenti del SSN che lasciano volontariamente il posto di lavoro è in costante aumento dal 2016, con un’accelerazione significativa nel biennio pandemico 2020-2021 e una vera e propria impennata nel 2022. Solo nel triennio 2020-2022 hanno abbandonato il SSN 16.192 infermieri, di cui 6.651 nel solo 2022 (Figura 3). «Questo trend in continua ascesa – commenta Cartabellotta – non viene compensato dall’ingresso di nuove leve, aggravando la carenza di personale e l’insostenibilità dei carichi di lavoro, con un inevitabile effetto boomerang su chi rimane in servizio». Ancora più allarmante è il dato relativo alle cancellazioni dall’Albo FNOPI, requisito essenziale per esercitare la professione: ben 42.713 infermieri si sono cancellati negli ultimi quattro anni, di cui 10.230 solo nel 2024. Le motivazioni sono diverse - pensionamenti, trasferimenti all’estero, decessi, morosità, abbandoni volontari della professione - e tutte concorrono a un bilancio “in rosso”: di fatto la professione infermieristica perde oltre 10 mila unità all’anno (Figura 4).
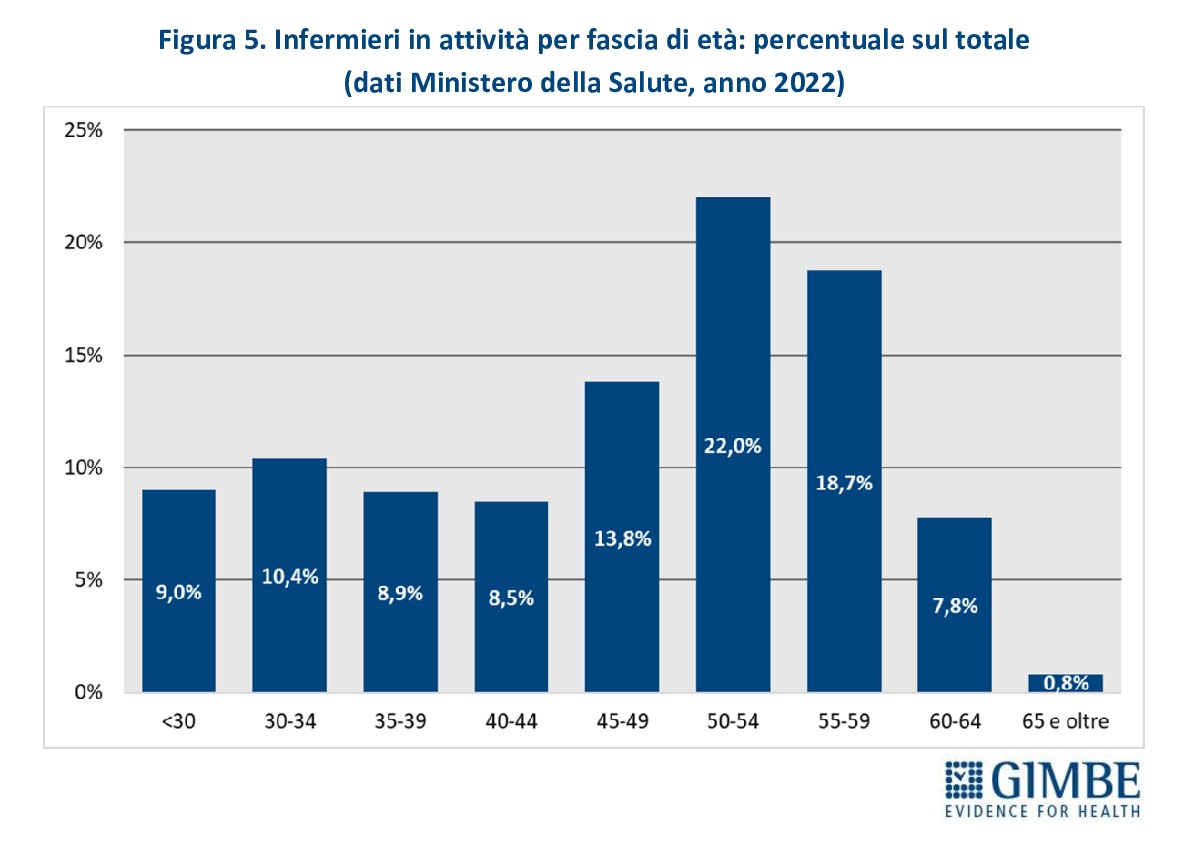
Gobba pensionistica. Nel 2022, quasi 78 mila infermieri dipendenti del SSN avevano più di 55 anni, ovvero oltre di 1 su 4 (27,3%), mentre un ulteriore 22% (n. 62.467) si collocava nella fascia di età 50-54 anni (Figura 5). «Anche prescindendo dagli altri fattori critici – commenta il Presidente – la sola variabile anagrafica basta a delineare uno scenario allarmante: senza un ricambio generazionale adeguato, la carena di infermieri è destinata ad acuirsi nei prossimi anni, quando si raggiungerà il picco della gobba pensionistica».
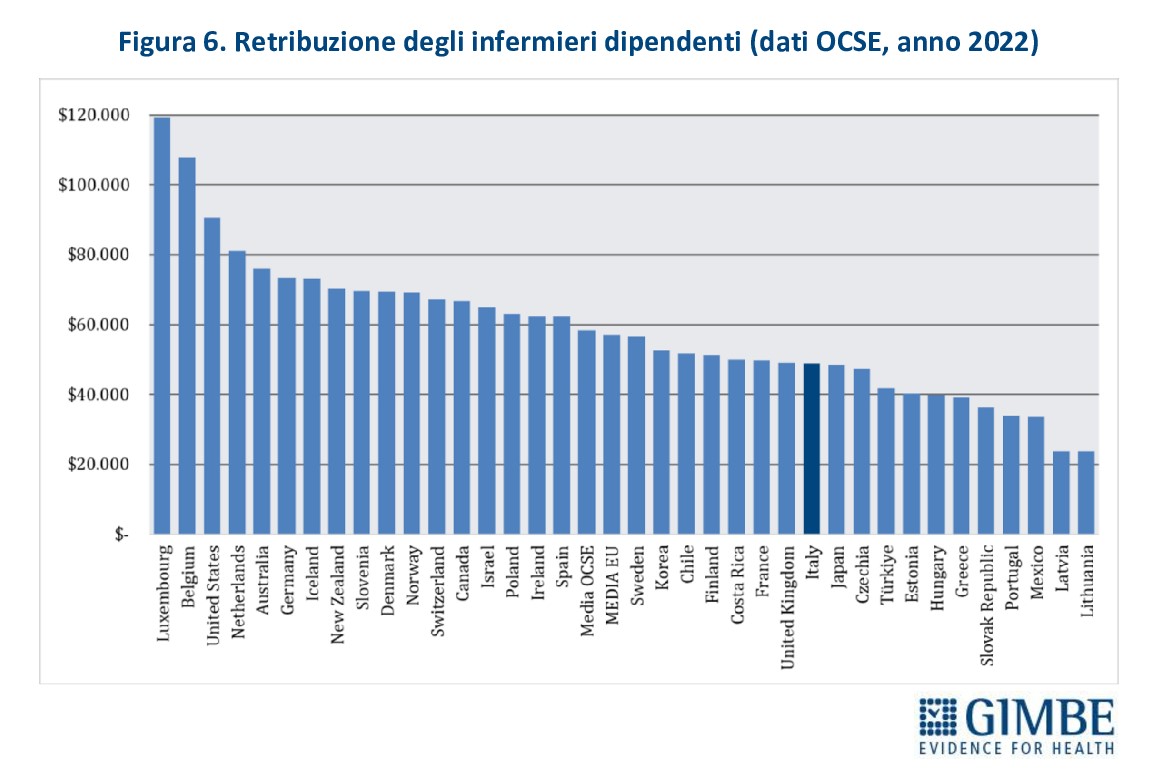
Salari inadeguati. «A fronte di condizioni lavorative impegnative e spesso insostenibili – sottolinea Cartabellotta – gli stipendi degli infermieri restano tra i più bassi d’Europa, sia in termini assoluti, sia rispetto al costo della vita. Una condizione che rende la professione sempre meno attrattiva per le nuove generazioni». Nel 2022, la retribuzione annua lorda di un infermiere italiano era di $ 48.931 a parità di potere di acquisto, ben $ 9.463 in meno rispetto alla media OCSE ($ 58.394). In Europa, stipendi più bassi si registrano solo nei paesi dell’Europa dell’Est (Repubblica Ceca, Estonia, Ungheria, Repubblica Slovacca, Lettonia e Lituania), oltre a Grecia e Portogallo (Figura 6). Ancora più allarmante è il dato storico: dal 2001 al 2019 il salario degli infermieri italiani è diminuito dell’1,52%, un segnale inequivocabile di progressiva svalutazione professionale, a fronte di crescenti responsabilità e carichi di lavoro sempre più gravosi.
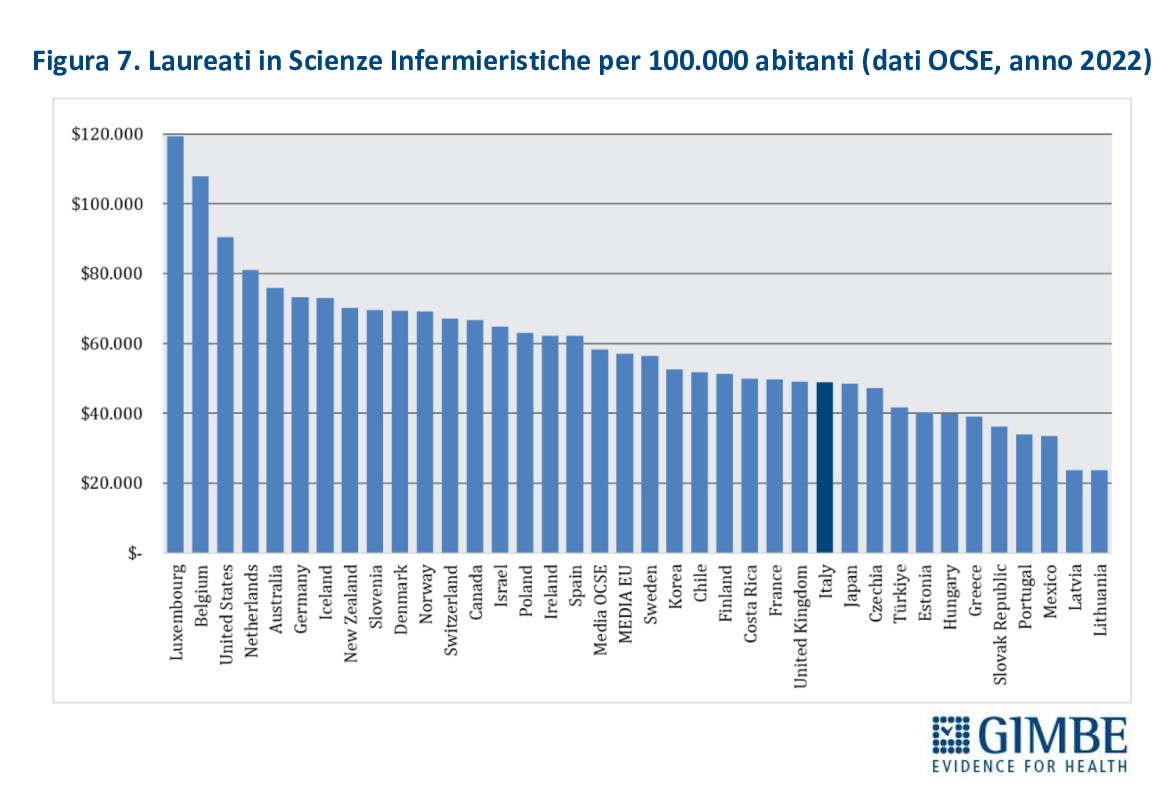
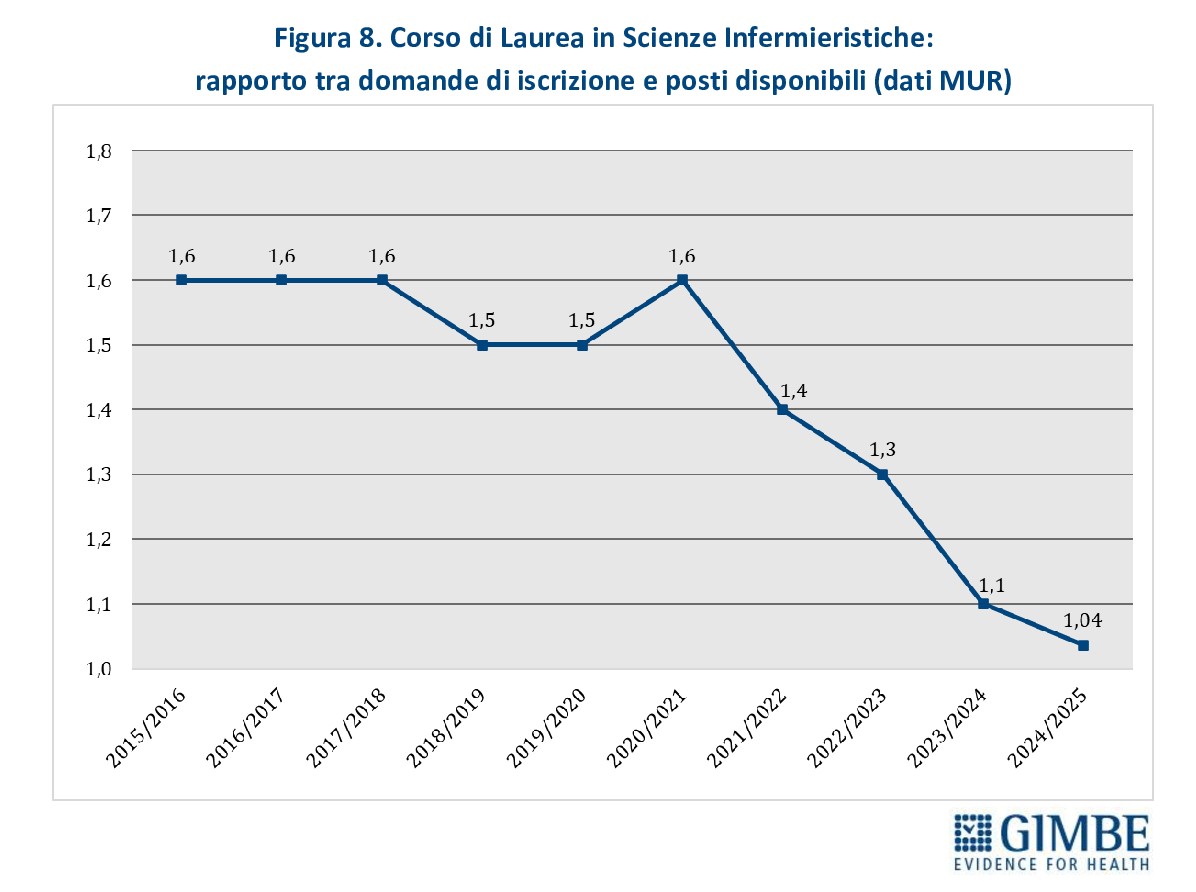
Troppi pochi laureati per compensare l’emorragia. Il campanello d’allarme più preoccupante suona sul fronte dei nuovi laureati: nel 2022 in Italia si sono laureati solo 16,4 infermieri ogni 100.000 abitanti, a fronte di una media OCSE di 44,9 (Figura 7). «Un divario drammatico – chiosa il Presidente – che conferma l’assenza di un “serbatoio” professionale e certifica la scarsa attrattività della professione infermieristica per i giovani». Un dato emblematico è il crollo del rapporto domanda/offerta del Corso di Laurea in Scienze Infermieristiche: se prima della pandemia era pari a 1,6, dall’anno accademico 2020-2021 si è ridotto progressivamente sino a crollare a 1,04 nel 2024-2025 quando i candidati sono stati appena sufficienti a coprire i posti disponibili (Figura 8).
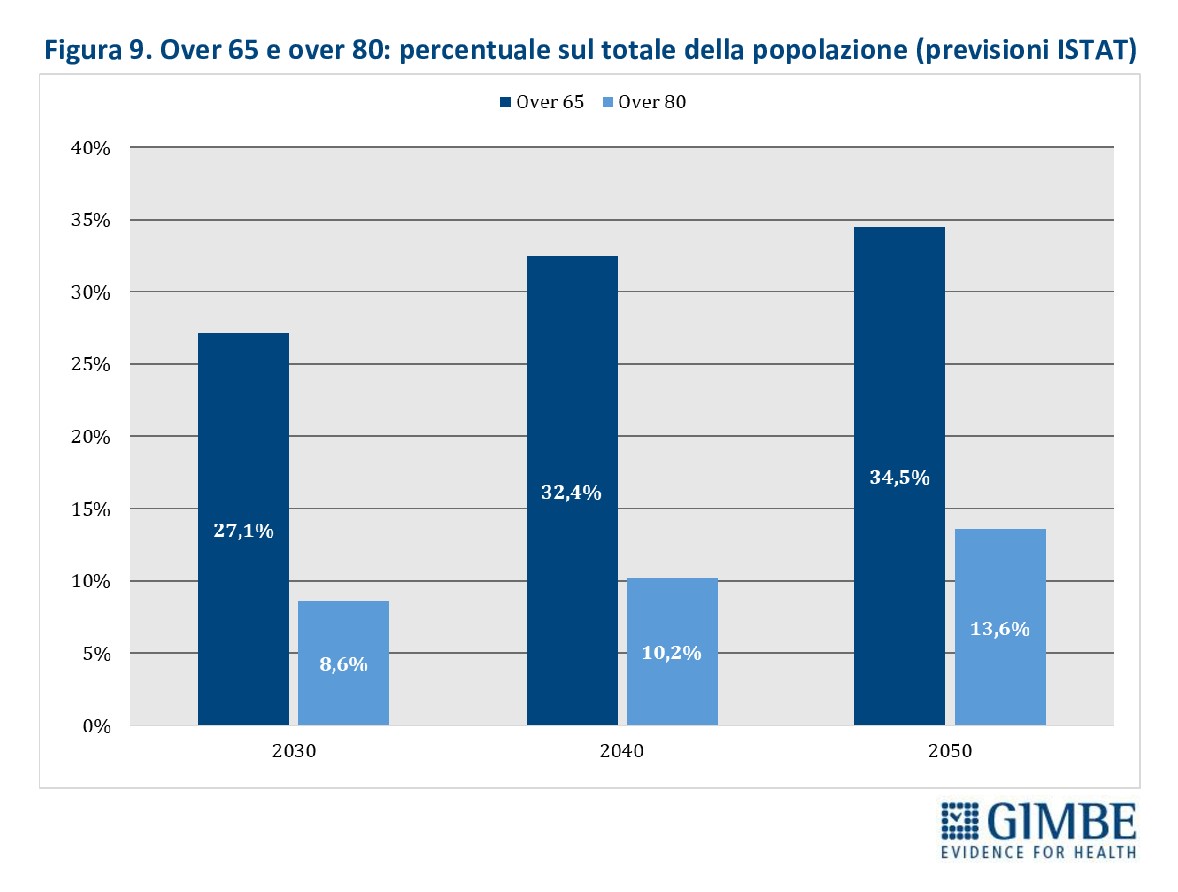
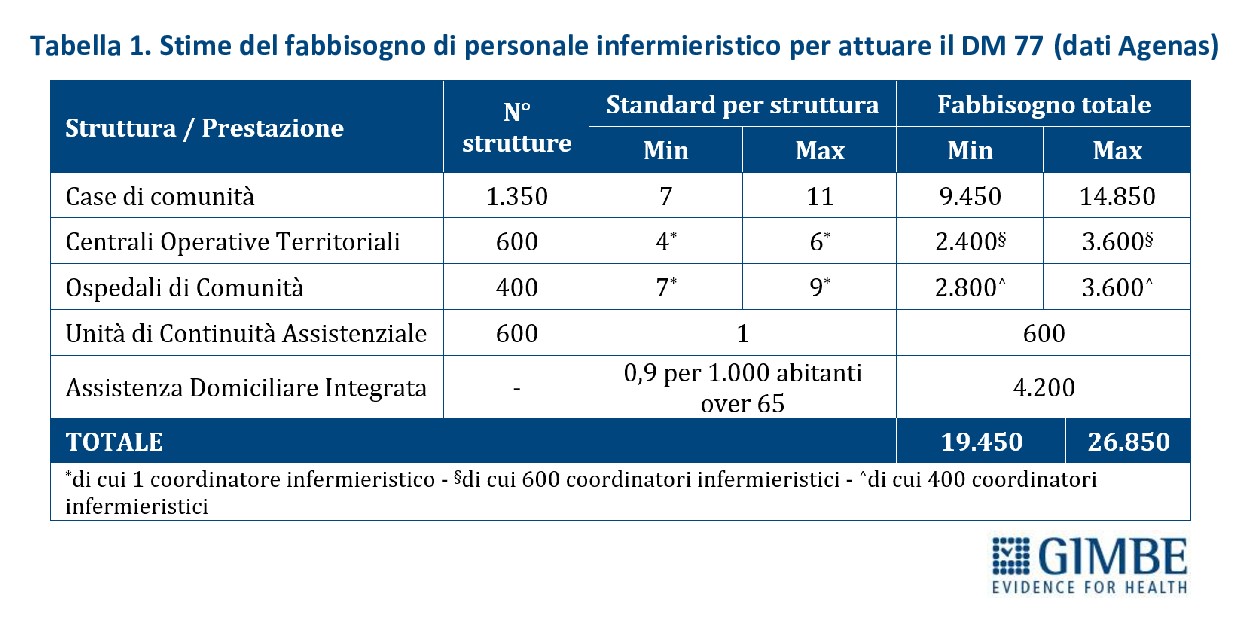
Aumenta il bisogno di infermieri: invecchiamento della popolazione e attuazione del PNRR. Il progressivo invecchiamento della popolazione italiana rappresenta un’imponente sfida assistenziale per il SSN e genera un aumento della domanda di infermieri. Nel 2024, gli over 65 rappresentavano il 24,3% della popolazione (14,4 milioni di persone) e gli over 80 il 7,7% (4,5 milioni di persone). Secondo le previsioni ISTAT, entro il 2050 gli over 65 saliranno al 34,5% (18,9 milioni di persone) e gli over 80 al 13,6% (7,5 milioni di persone) (Figura 9). Questa trasformazione demografica si traduce in un aumento esponenziale dei bisogni assistenziali: secondo le indagini ISTAT, già nel 2023 oltre 11 milioni di over 65 convivono con almeno una malattia cronica e quasi 8 milioni presentano due o più patologie. «Inevitabilmente – commenta Cartabellotta – il ruolo degli infermieri sarà sempre più centrale, non solo in ambito ospedaliero, ma soprattutto nell’assistenza territoriale e domiciliare, dove la gestione di cronicità e fragilità richiederà competenze avanzate, prossimità, continuità assistenziale e una presa in carico multidimensionale. Il rischio concreto è che, in assenza di una dotazione adeguata di personale, il crescente squilibrio tra bisogni e offerta finisca per vanificare gli investimenti del PNRR, che punta proprio sugli infermieri per la riorganizzazione dell’assistenza territoriale». Infatti, secondo le stime di Agenas, garantire il pieno funzionamento di Case di Comunità, Centrali Operative Territoriali, Ospedali di Comunità e per dare concreta attuazione all’assistenza domiciliare, serviranno un numero di Infermieri di Famiglia o di Comunità compreso tra 20 e 27 mila (Tabella 1).
«Le nostre analisi – spiega Cartabellotta – mostrano con chiarezza i numerosi fattori che rendono la professione infermieristica sempre meno attrattiva: salari bassi, limitate prospettive di carriera, subordinazione professionale, incongruenza tra percorso formativo e attività lavorativa, che compromettono l’equilibrio tra vita lavorativa e privata e alimentano fenomeni di burnout per turni di lavoro massacranti. A tutto questo si aggiunge, ultimo ma non meno importante, il rischio di aggressioni verbali e fisiche, che mina ulteriormente dignità e sicurezza della professione infermieristica».
«La profonda crisi che investe il personale infermieristico – conclude Cartabellotta – impone un piano straordinario per la professione, con un duplice obiettivo: motivare i giovani a intraprenderla e trattenere chi già lavora nel SSN, evitando che abbandoni definitivamente le corsie o i servizi territoriali. Un piano ambizioso, fatto di interventi economici, organizzativi e formativi. Accanto ad un aumento salariale, è fondamentale intervenire a livello regionale e locale con misure di welfare mirate: alloggi a costi calmierati, agevolazioni per trasporti pubblici e parcheggi, etc. Sul versante organizzativo, occorre garantire sicurezza sul lavoro e rivedere profondamente l’impianto operativo, con riforme coraggiose per valorizzare la collaborazione interprofessionale e utilizzare tutte le potenzialità della digitalizzazione e dall’innovazione tecnologica, inclusa l’intelligenza artificiale. Infine, sul piano formativo è indispensabile rinnovare i percorsi universitari, aumentare il numero di lauree specialistiche e integrare formazione e sviluppo professionale continuo, monitorando l’impatto reale sul miglioramento delle pratiche assistenziali. In assenza di un piano multifattoriale capace di restituire attrattività, dignità e prospettiva alla professione infermieristica, assisteremo all’inesorabile indebolimento del SSN, che poggia sulle spalle del personale sanitario, in particolare su quelle degli infermieri, che numericamente rappresentano la quota più consistente».
Download comunicato
4 marzo 2025
Medici di famiglia a rischio estinzione: ne mancano oltre 5.500, il 52% è sovraccarico di assistiti, 7.300 andranno in pensione entro il 2027. Sempre meno giovani scelgono la professione: nel 2024 non assegnate il 15% delle borse di studio, con punte di oltre il 40% in 6 Regioni. E l’invecchiamento della popolazione aumenta i bisogni di assistenza: over 80 triplicati in 40 anni. Medici di famiglia dipendenti del SSN: riforma annunciata senza alcuna valutazione d’impatto
Mancano oltre 5.500 medici di medicina generale (MMG) e sempre più cittadini faticano a trovare un medico di famiglia, soprattutto nelle grandi Regioni. A fronte di migliaia di pensionamenti, il numero di giovani medici che scelgono questa professione continua a diminuire. Con una popolazione sempre più anziana e malata: nel 2023 gli over 65 erano oltre 14,2 milioni, di cui più della metà affetti da due o più malattie croniche. Intanto, la politica propone la dipendenza dei medici di famiglia come soluzione, senza alcuna valutazione d’impatto economico, contributivo, organizzativo e professionale.
Ogni cittadino iscritto al Servizio Sanitario Nazionale (SSN) ha diritto a un MMG che permette di accedere a servizi e prestazioni inclusi nei Livelli Essenziali di Assistenza (LEA). Il MMG non è un dipendente del SSN, ma lavora in regime di convenzione con l’Azienda Sanitaria Locale (ASL): il suo rapporto di lavoro è regolato dall’Accordo Collettivo Nazionale (ACN), dagli Accordi Integrativi Regionali e dagli Accordi Attuativi Aziendali, definiti a livello di singola ASL.
«L’allarme sulla carenza dei MMG – afferma Nino Cartabellotta Presidente della Fondazione GIMBE – riguarda ormai tutte le Regioni e affonda le radici in una programmazione inadeguata, che non ha garantito il ricambio generazionale in relazione ai pensionamenti attesi. Negli ultimi anni poi la professione ha perso sempre più attrattività, rendendo oggi spesso difficile per i cittadini trovare un MMG vicino a casa, con conseguenti disagi e rischi per la salute, soprattutto per anziani e persone fragili».
La Fondazione GIMBE ha analizzato dinamiche e criticità normative che regolano l’inserimento dei MMG nel SSN, stimando l’entità della loro carenza nelle Regioni italiane. Tuttavia, precisa Cartabellotta, «è stato possibile effettuare solo una stima media regionale delle carenze, perché la reale necessità di MMG viene determinata dalle singole ASL nei rispettivi ambiti territoriali. Inoltre, i 21 differenti Accordi Integrativi Regionali introducono notevoli variabilità nella distribuzione degli assistiti per MMG, con il rischio di sovra- o sotto-stimare il fabbisogno reale rispetto alle specifiche situazioni locali».
DINAMICHE E CRITICITÀ
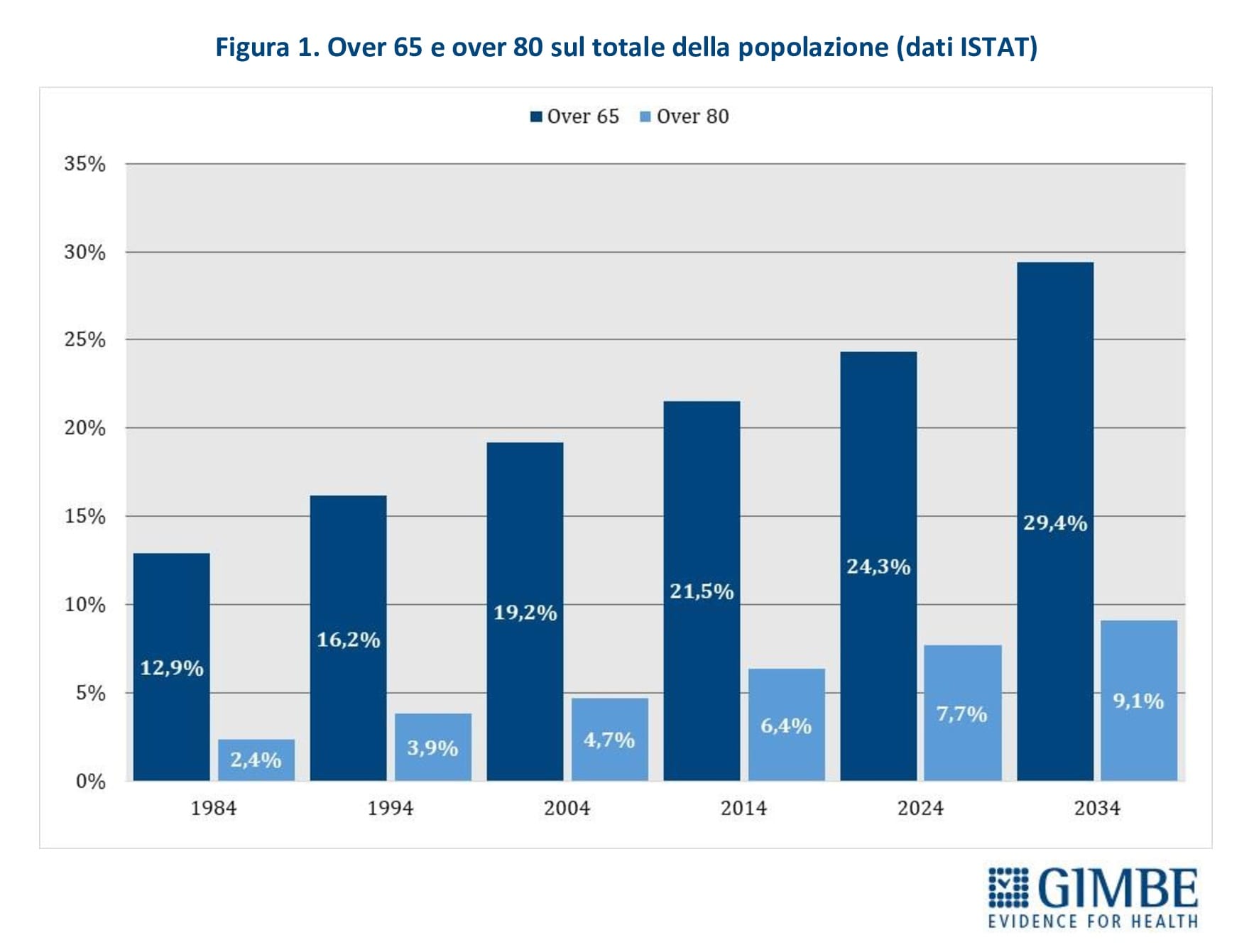
Quadro demografico. «I criteri per definire il numero massimo di assistiti per MMG – spiega Cartabellotta – non hanno mai considerato l’evoluzione demografica degli ultimi 40 anni, né oggi tengono presenti le proiezioni per il prossimo decennio». Infatti, la percentuale di residenti di età ≥65 anni è quasi raddoppiata, passando dal 12,9% (7,29 milioni) nel 1984 al 24% (14,18 milioni) nel 2024. Ancora più marcato l’aumento degli over 80, la cui prevalenza è più che triplicata: dal 2,4% (1,4 milioni) del 1984 al 7,7% (4,5 milioni) nel 2024. Questa tendenza è confermata dalle previsioni ISTAT per il 2034, quando gli over 65 rappresenteranno il 29,4% della popolazione (17,04 milioni) e gli over 80 saliranno al 9,1% (5,28 milioni) (figura 1). Inoltre, l’indagine ISTAT sullo stato di salute della popolazione rileva che, nel 2023, 11,1 milioni di over 65 (77,6%) erano affetti da almeno una malattia cronica, di cui 7,8 milioni (54,5%) con due o più cronicità. «Di conseguenza – commenta il Presidente – il massimale di 1.500 assistiti per MMG, adeguato nel 1984 rispetto alla distribuzione demografica, è ormai divenuto insostenibile. L’invecchiamento della popolazione e l’aumento delle patologie croniche richiedono maggiori bisogni clinico-assistenziali e impongono ai MMG un carico di lavoro sempre più elevato, con un impatto negativo sulla qualità dell’assistenza».
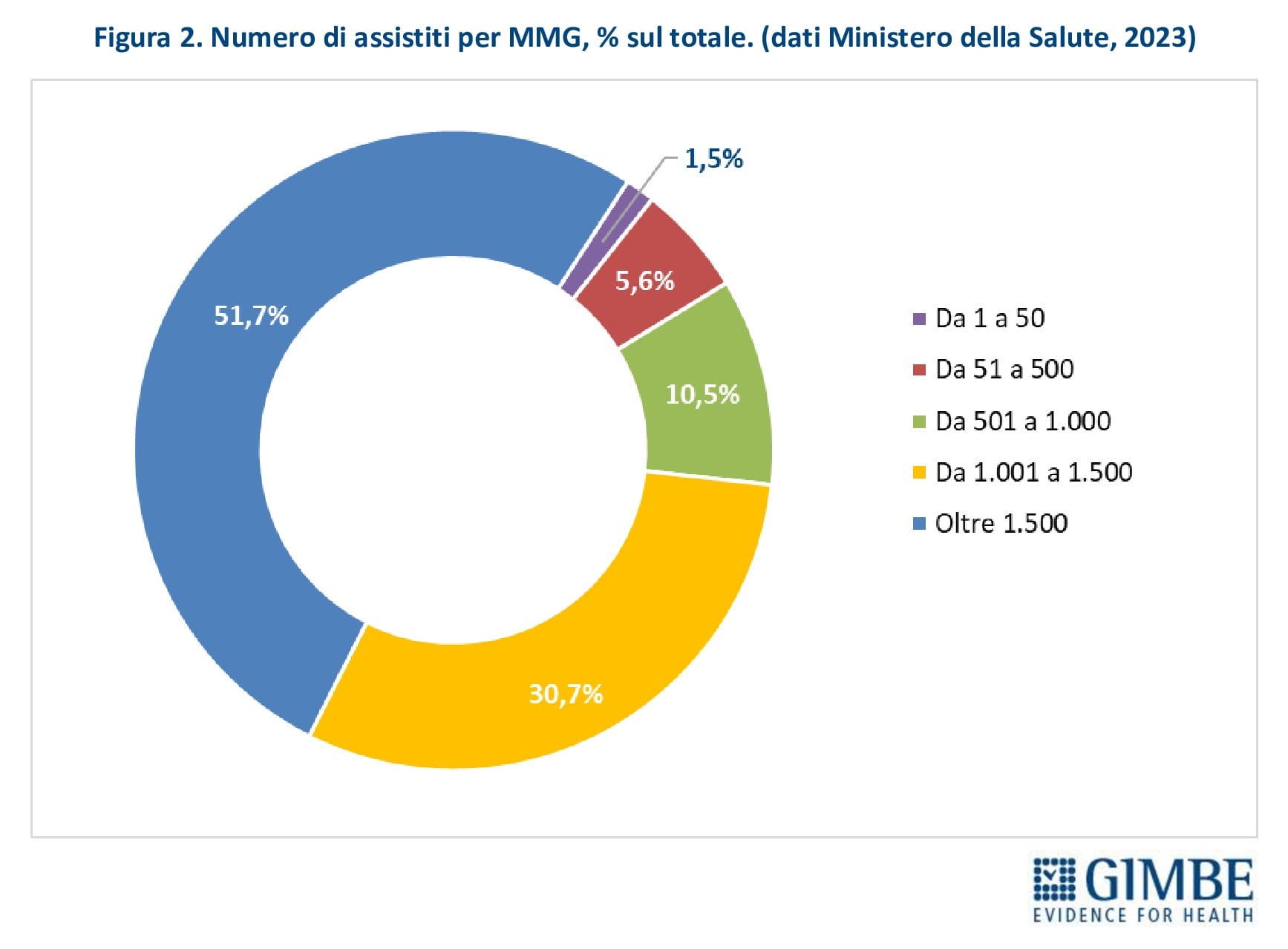
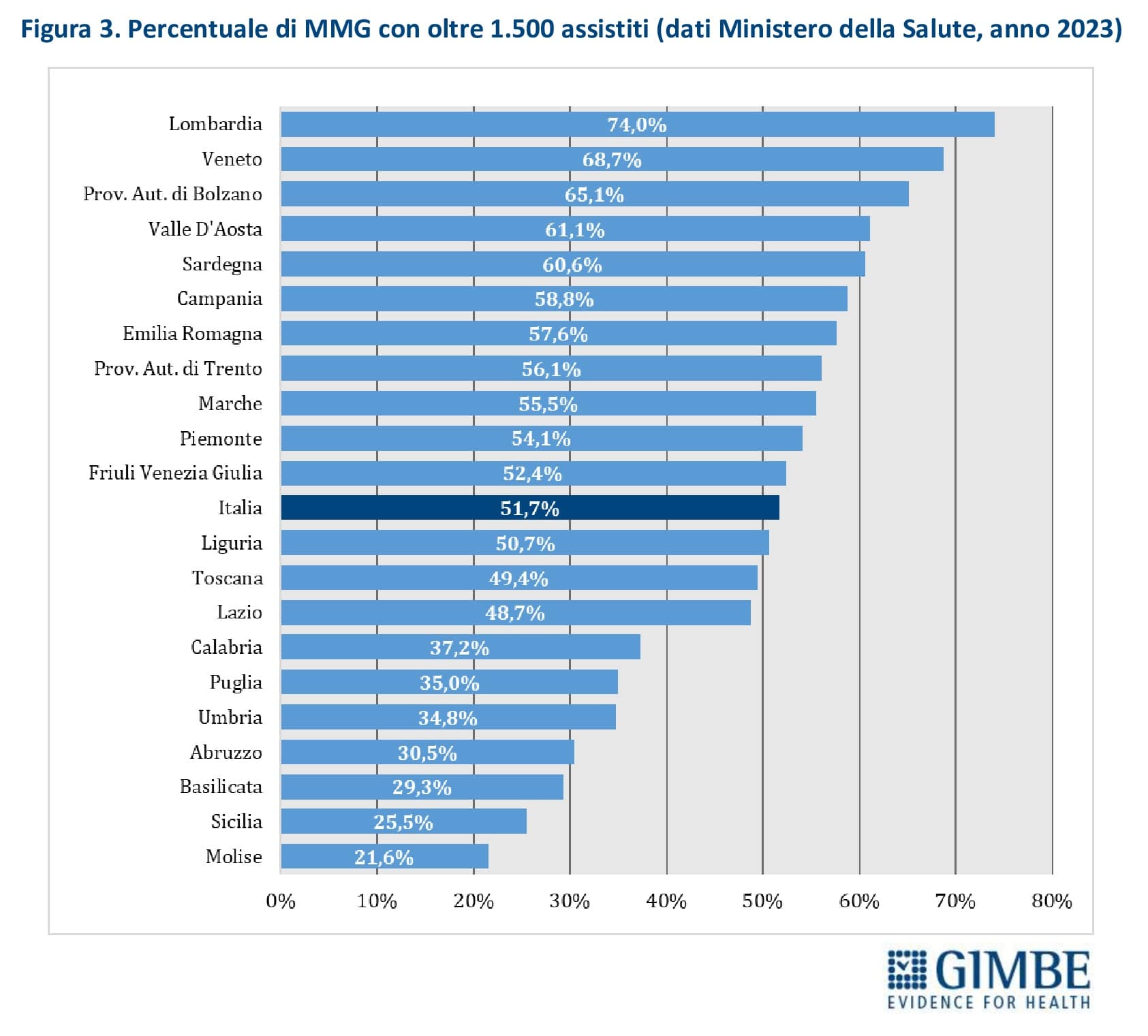
Massimale di assistiti. L’ACN fissa a 1.500 il numero massimo di assistiti per MMG, con la possibilità di aumentarlo fino a 1.800 in casi particolari e, tramite deroghe locali, anche oltre (es. fino a 2.000 nella Provincia autonoma di Bolzano). Ulteriori deroghe vengono concesse anche in caso di indisponibilità di MMG o per iscrizioni temporanee (es. extracomunitari senza permesso di soggiorno, non residenti). Parallelamente, alcune condizioni riducono il numero di assistiti per MMG: scelta volontaria di limitare il numero di pazienti, incarichi in altri servizi (es. continuità assistenziale), avvio dell’attività professionale o esercizio della professione in zone disagiate. «Per ciascun MMG – commenta il Presidente – il rapporto tra carico potenziale e reale di assistiti restituisce un quadro molto eterogeneo: accanto a una quota di MMG “ultra-massimalisti” che supera il 50%, ci sono medici con un numero molto basso di iscritti». Secondo i dati 2023 del Ministero della Salute, il 51,7% dei MMG ha più di 1.500 assistiti; il 30,7% tra 1.001 e 1.500 assistiti; il 10,5% da 501 a 1.000; il 5,6% tra 51 e 500 e l’1,5% meno di 51 (figura 2). In particolare, il massimale di 1.500 assistiti è superato da oltre la metà dei MMG in 10 Regioni: Liguria (50,7%), Friuli Venezia Giulia (52,4%), Piemonte (54,1%), Marche (55,5%), Provincia autonoma di Trento (56,1%), Emilia-Romagna (57,6%), Campania (58,8%), Sardegna (60,6%), Valle d’Aosta (61,1%) e Provincia autonoma di Bolzano (65,1%). La percentuale sale oltre i due terzi in Veneto (68,7%) e sfiora i tre quarti in Lombardia (74%) (figura 3). «Questo livello di sovraccarico – commenta Cartabellotta – riduce il tempo da dedicare ai pazienti, compromettendo la qualità dell’assistenza. Inoltre influisce sulla distribuzione omogenea e capillare sul territorio dei MMG in rapporto alla densità abitativa e limita la possibilità per il cittadino di esercitare il diritto della libera scelta».
Ambiti territoriali carenti. L’ultimo ACN ha innalzato il rapporto ottimale tra medici e popolazione, passando da un MMG ogni 1.000 residenti a uno ogni 1.200. Questo parametro viene utilizzato per individuare le cosiddette “zone carenti”, ovvero le aree dove il numero di medici di famiglia è insufficiente a coprire il fabbisogno della popolazione. «Questa modifica – osserva Cartabellotta – è solo un escamotage per mascherare la carenza, perché si aumenta il numero di cittadini privi di MMG necessario per attivare un bando in un territorio carente».
Pensionamenti. Secondo i dati forniti dalla Federazione Italiana dei Medici di Medicina Generale (FIMMG), tra il 2024 e il 2027 ben 7.345 MMG hanno raggiunto/raggiungeranno il limite di età per la pensione fissato a 70 anni, deroghe a parte. Il numero di pensionamenti varia significativamente tra le Regioni: dagli 11 della Valle D’Aosta ai 1.000 della Campania (figura 4).

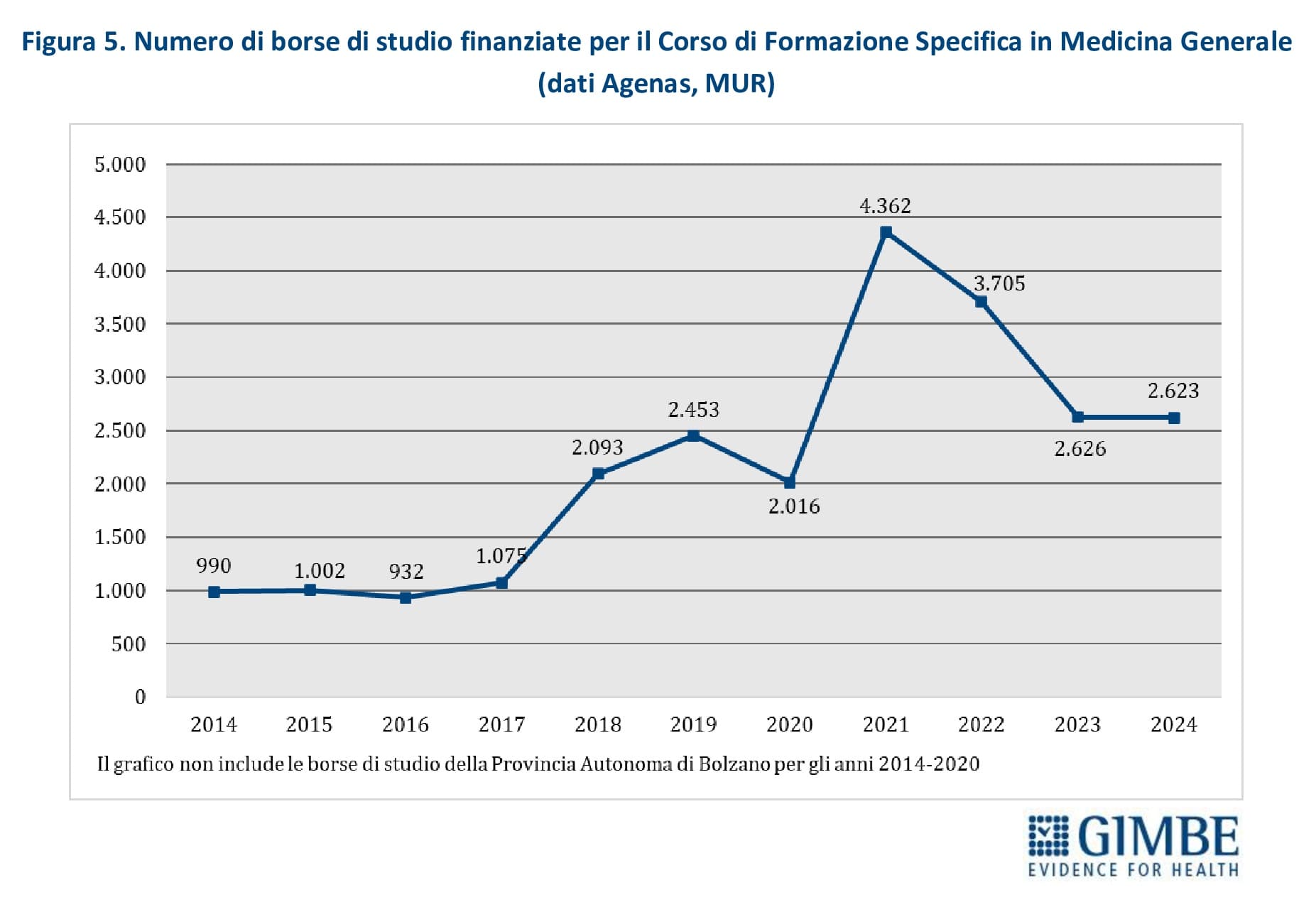
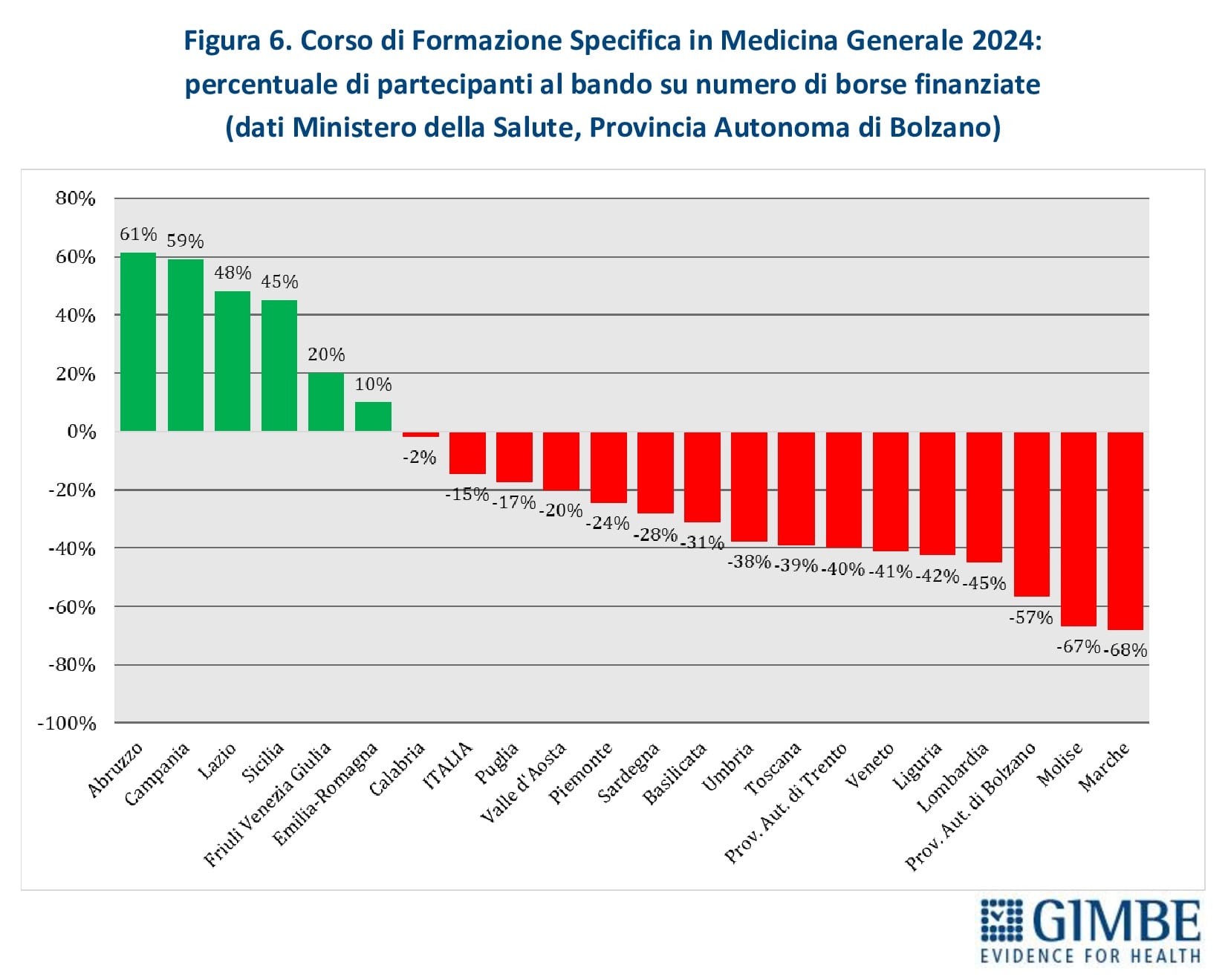
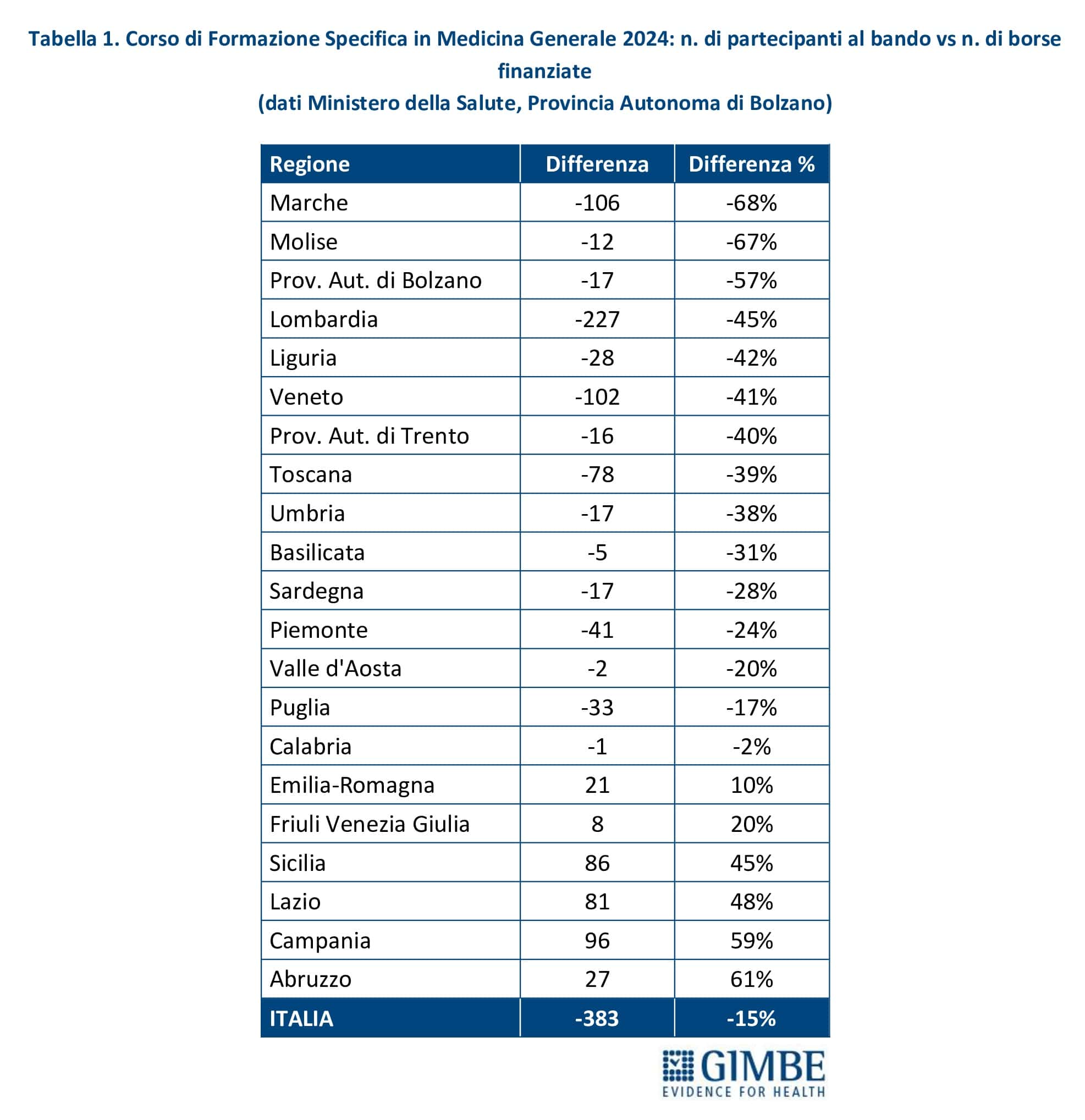
Nuovi MMG. Nel periodo 2014-2017, il numero annuale di borse di studio ministeriali per il Corso di Formazione Specifica in Medicina Generale si è mantenuto intorno a 1.000, un numero largamente insufficiente a coprire il fabbisogno di nuovi MMG rispetto ai pensionamenti attesi. Successivamente, il numero è aumentato sino a 4.362 nel 2021, grazie al sovrapporsi di due finanziamenti straordinari: 3.277 borse stanziate dal DL Calabria (2019-2022) e 2.700 dai fondi del PNRR (2021-2023). Dal 2022, il numero di borse è progressivamente diminuito, stabilizzandosi intorno a 2.600 nel 2023 e nel 2024 (figura 5). Secondo il Ministero della Salute e i dati forniti dalla Provincia Autonoma di Bolzano, nel 2024 i partecipanti al concorso nazionale sono stati inferiori ai posti disponibili: 2.240 candidati per 2.623 borse, con un gap di 383 posti (-15%). La mancata presentazione di candidati è molto evidente in alcune Regioni: Marche (-68%), Molise (-67%), Provincia autonoma di Bolzano (-57%), Lombardia (-45%), Liguria (-42%), Veneto (-41%) (tabella 1, figura 6). «Questa spia rossa – commenta Cartabellotta – già accesa da anni in alcune Regioni, da un lato segnala il crescente disinteresse verso la professione di MMG, dall’altro evidenzia gravi criticità in varie Regioni, come Lombardia e Veneto, dove la carenza di MMG è già rilevante».
STIMA DELLE CARENZE. Le stime sono state elaborate dalla Fondazione GIMBE sui dati della Struttura Interregionale Sanitari Convenzionati (SISAC) al 1° gennaio 2024.
Trend 2019-2023. I dati SISAC documentano una progressiva riduzione dei MMG in tutte le Regioni, ad eccezione della Provincia autonoma di Bolzano (+1%). Tra il 2019 e il 2023, il numero di MMG è diminuito di 4.749 unità (-12,8%), passando da 42.009 a 37.260. Le differenze regionali sono rilevanti: il calo più marcato si registra in Sardegna (-39%), mentre quello più contenuto nelle Marche (-1,7%) (figura 7).
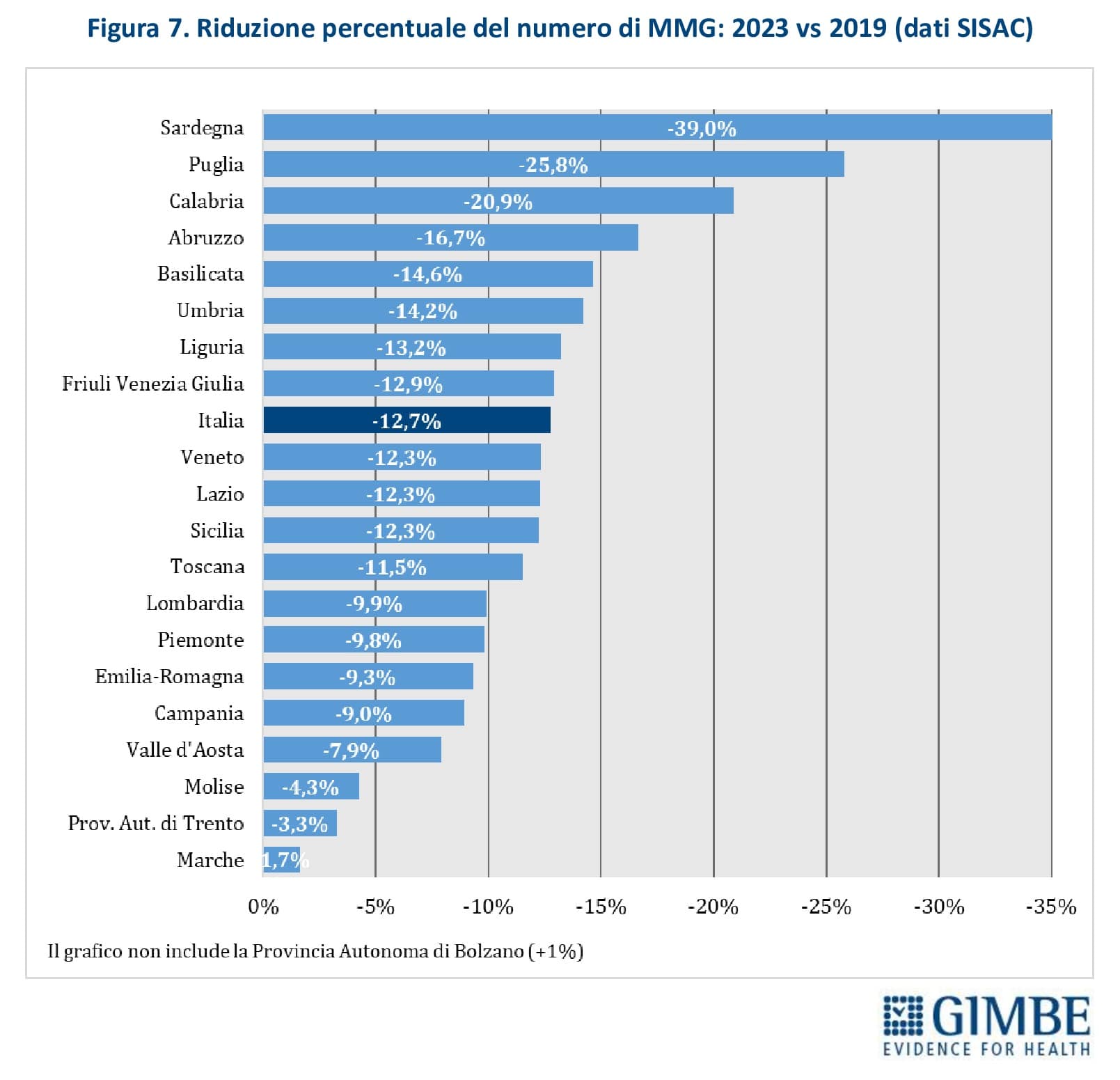
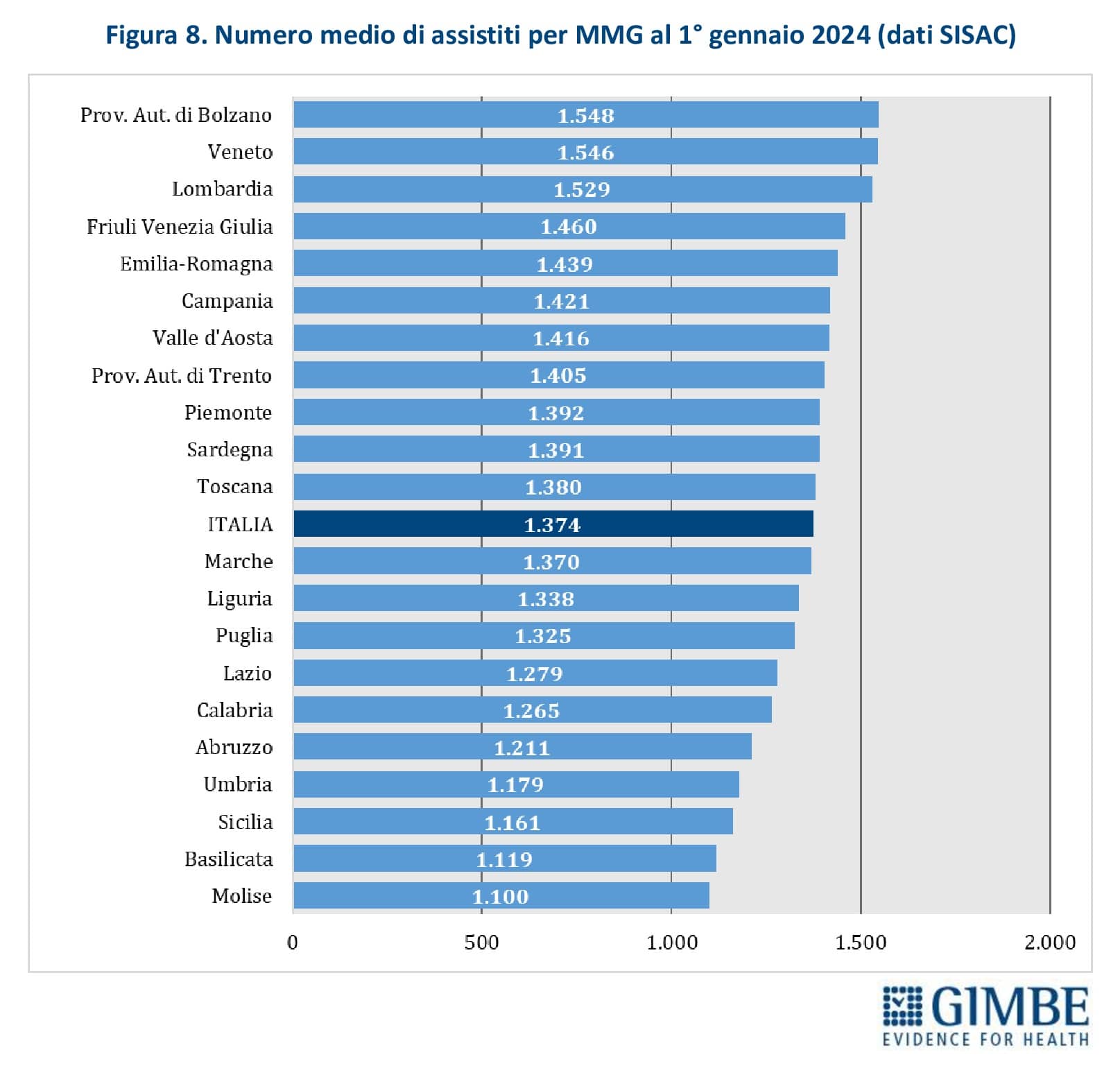
Numero di assistiti per MMG. Secondo i dati SISAC, al 1° gennaio 2023 i 37.260 MMG avevano in carico quasi 51,2 milioni di assistiti, con una media di 1.374 assistiti per medico e variazioni significative tra Regioni: dai 1.100 del Molise ai 1.548 della Provincia autonoma di Bolzano (figura 8). «Il quadro reale – precisa Cartabellotta – è ancora più critico di quanto mostrano i numeri. Infatti, con un livello di saturazione così elevato, non solo viene compromesso il principio della libera scelta, ma diventa difficile, se non impossibile, trovare un MMG vicino a casa. Un problema che non riguarda solo le aree desertificate (bassa densità abitativa, aree montane e rurali), dove i bandi vanno spesso deserti, ma anche le grandi città metropolitane».
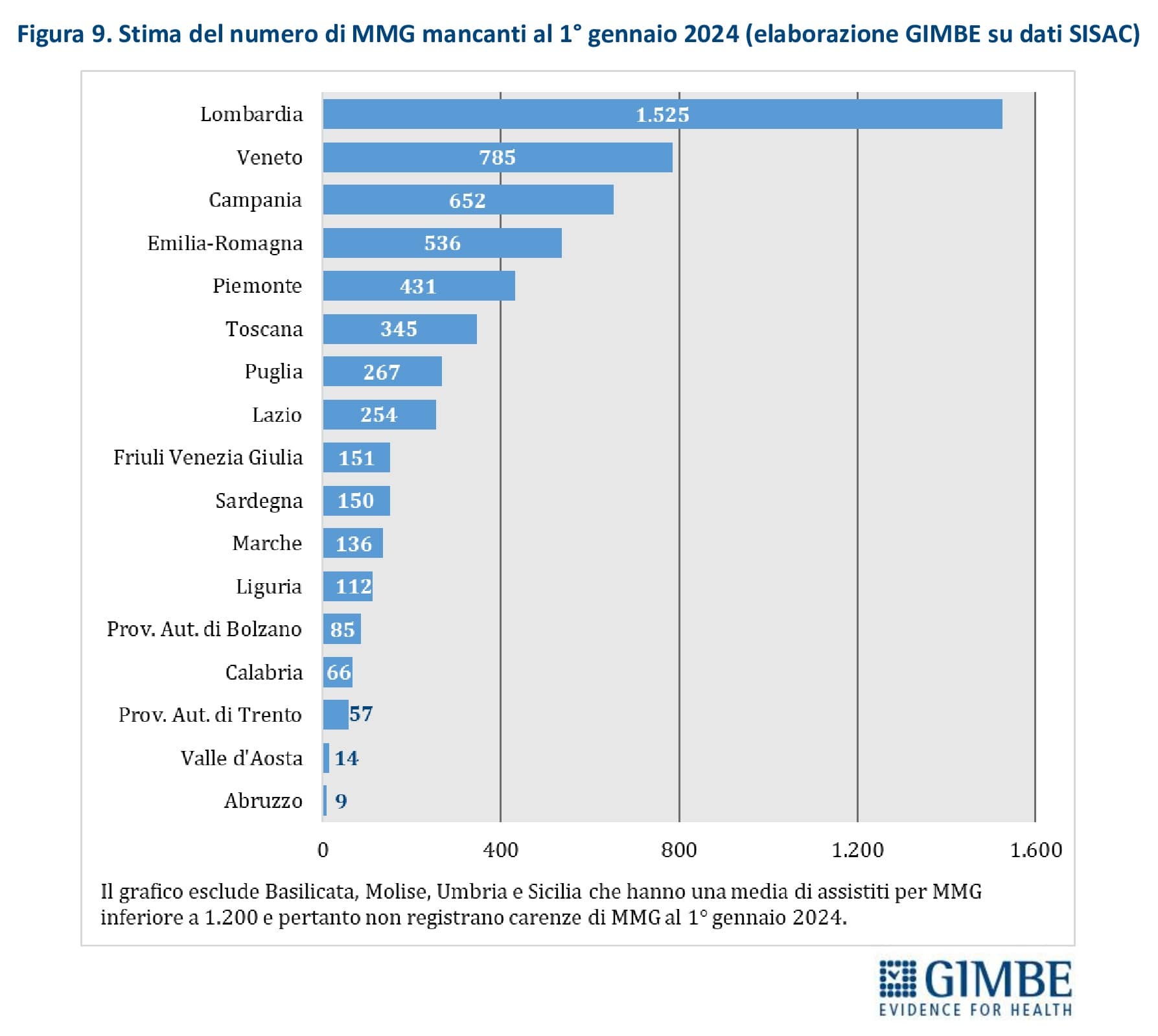
Stima della carenza di MMG al 1° gennaio 2024. «È possibile stimare – spiega Cartabellotta – solo il fabbisogno medio regionale di MMG in base al numero di assistiti, poiché la carenza in ciascun ambito territoriale viene identificata dalle ASL secondo variabili locali». Per garantire la distribuzione omogenea e capillare rispetto alla densità abitativa, la prossimità degli ambulatori e l’esercizio della libera scelta, la Fondazione GIMBE ha tenuto in considerazione il rapporto ottimale pari a 1 MMG ogni 1.200 assistiti. Sulla base dei dati SISAC al 1° gennaio 2024, la carenza complessiva è stimata in 5.575 MMG, distribuiti in 17 Regioni e Province autonome. Le situazioni più critiche si registrano in quasi tutte le grandi Regioni: Lombardia (-1.525), Veneto (-785), Campania (-652), Emilia Romagna (-536), Piemonte (-431) e Toscana (-345). Non si rilevano, invece, carenze in Basilicata, Molise, Umbria e Sicilia (figura 9). «Ovviamente – commenta il Presidente – trattandosi di stime sulla carenza media regionale, non si può escludere che anche in queste Regioni vi siano aree prive di MMG».
Ricambio generazionale al 2027. Se tutti i MMG andassero in pensione a 70 anni e tutte le borse di studio finanziate tra il 2021 e il 2024 fossero assegnate e completate, nel 2027 le nuove leve coprirebbero i pensionamenti attesi e le carenze rilevate nel 2023. «In realtà – spiega Cartabellotta – questo scenario è poco realistico: sempre più medici si ritirano prima dei 70 anni e, soprattutto, sta aumentando il divario tra borse finanziate e iscritti che completano il ciclo formativo. Un gap legato da un lato alla mancata partecipazione al concorso, con il 15% delle borse non assegnate nel 2024, dall’altro agli abbandoni durante il percorso formativo, che coinvolgono almeno il 20% degli iscritti».
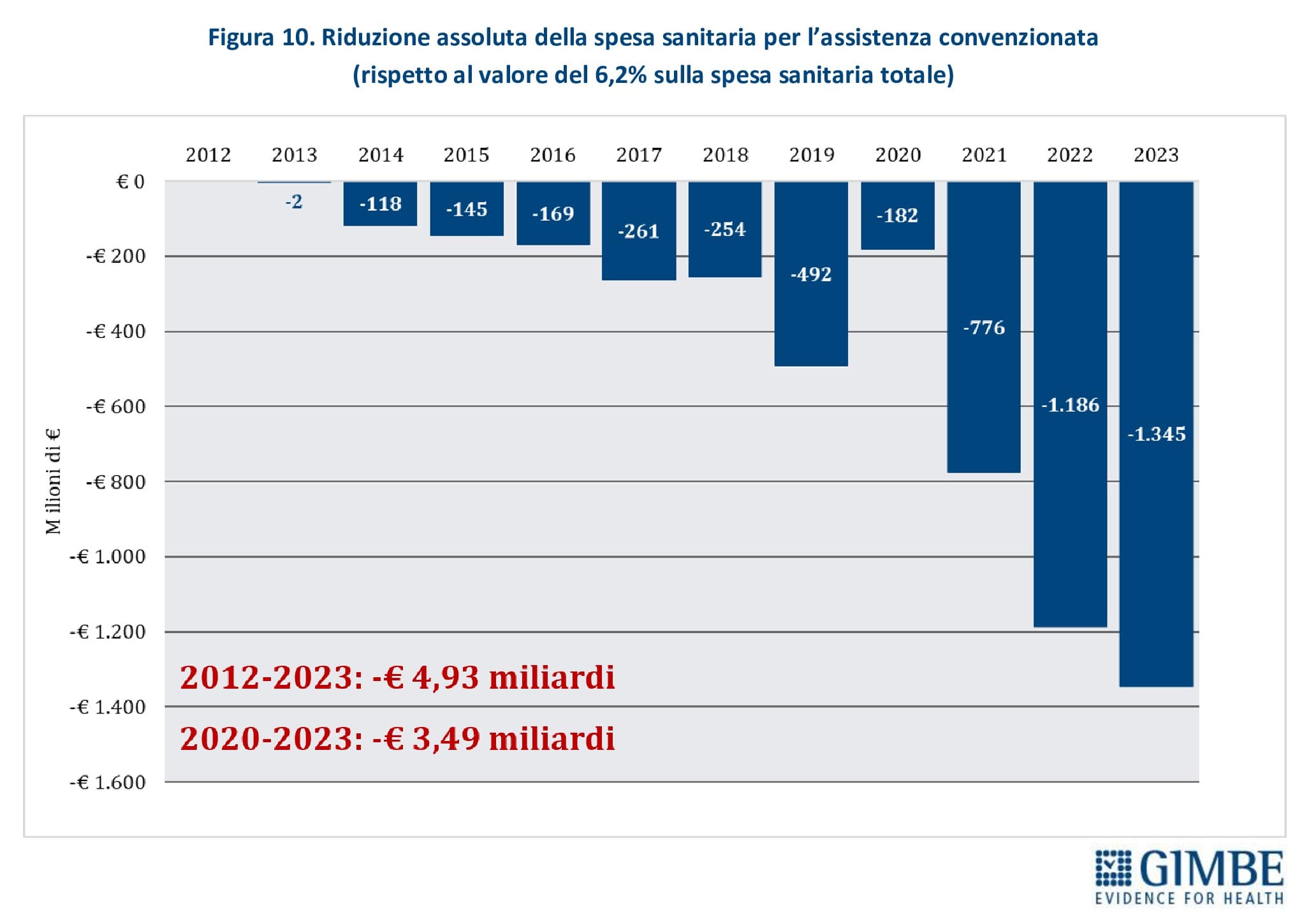
Impatto economico. La quota di spesa sanitaria pubblica destinata all’assistenza medico-generica da convenzione (medici di famiglia, pediatri di libera scelta e specialisti ambulatoriali) è diminuita dal 6,2% nel 2012 al 5,2% nel 2023. Se la spesa percentuale si fosse mantenuta ai livelli del 2012, negli ultimi 11 anni il personale convenzionato non avrebbe perso € 4,93 miliardi, di cui € 3,49 miliardi tra il 2020 e il 2023. (figura 10). «Questo trend – spiega Cartabellotta – riflette da un lato la progressiva riduzione del numero dei MMG in attività, dall’altro dimostra come, analogamente al personale dipendente, il sottofinanziamento del SSN sia stato scaricato in larga misura sul personale sanitario».
LA RIFORMA. Alla crisi della medicina generale, oggi la politica intende rispondere con una riforma radicale. Governo e Regioni concordano sulla necessità di passare dal rapporto di convenzione a quello di dipendenza per i MMG, con l’obiettivo primario di garantirne la presenza nelle Case di Comunità e negli altri servizi della ASL. «Eppure – spiega Cartabellotta – non è stata condotta alcuna valutazione di impatto che dimostri l’efficacia di questa soluzione: un’analisi approfondita dovrebbe considerare gli effetti economici, contributivi, organizzativi e professionali di una riforma di tale portata». Se da un lato è pienamente condivisibile l’istituzione di una scuola di specializzazione in Medicina Generale, per allinearla alle altre discipline mediche, dall’altro è indispensabile un ripensamento globale del ruolo del MMG nel SSN. Un cambiamento che, al di là della riforma dell’assistenza territoriale prevista dal PNRR, non può essere ridotto alla dicotomia tra dipendenza e convenzione. «Ancor più perché – aggiunge il Presidente – i diretti interessati hanno appreso della riforma solo tramite indiscrezioni di stampa, senza alcun coinvolgimento istituzionale. Un avvio nel peggiore dei modi, che la rende già un fallimento annunciato».
Errori di programmazione e politiche sindacali hanno inizialmente determinato la progressiva carenza di MMG, impedendo di bilanciare pensionamenti attesi e numero di borse di studio. Nel tempo, la professione è diventata sempre meno attrattiva per i giovani, che non solo abbandonano in itinere il corso di formazione, ma sempre più spesso non partecipano nemmeno al bando. In questo contesto, le soluzioni adottate si sono rivelate insufficienti, perché non hanno risolto il problema alla radice: innalzamento dell’età pensionabile a 72 anni, deroghe sull’aumento del massimale, e possibilità per gli iscritti al Corso di Formazione in Medicina Generale di acquisire sino a 1.000 assistiti.
«Il timore – conclude Cartabellotta – è che dalla mancata programmazione il problema si sia spostato sulla scarsa attrattività della professione. Per attuare l’agognata riforma dell’assistenza territoriale prevista dal PNRR (Case di comunità, Ospedali di Comunità, assistenza domiciliare, telemedicina), si punta su un cambiamento tanto radicale quanto poco realistico per colmare la carenza di medici di famiglia. Una riforma così complessa, oltre a richiedere una valutazione d’impatto, necessita di un coinvolgimento diretto delle parti in causa. Nel frattempo, se la professione di MMG continuerà a perdere appeal, il rischio concreto è lasciare milioni di persone senza medico di famiglia, peggiorare la qualità dell’assistenza territoriale e compromettere la salute delle persone, soprattutto dei più anziani e fragili. Oltre, ovviamente, a legittimare il flop della riforma prevista dal PNRR, per la quale abbiamo indebitato le generazioni future».
Download comunicato
18 febbraio 2025
Spesa sanitaria delle famiglie: nel 2023 Italia al quinto posto in UE, e dei € 40,6 miliardi quasi il 40% finisce in servizi e prestazioni inutili. In Lombardia la spesa pro-capite più alta: oltre mille euro. Sardegna: il 13,7% dei cittadini rinuncia alle cure, il dato più alto a livello nazionale. Analisi di tendenze, disuguaglianze e rischi per il SSN: Report GIMBE presentato all’Annual Meeting dell’Osservatorio Nazionale Welfare & Salute
In un contesto di crescenti difficoltà del Servizio Sanitario Nazionale (SSN), la spesa sanitaria delle famiglie - cd. out-op-pocket - ha superato i 40 miliardi di euro nel 2023, registrando un incremento del 26,8% tra il 2012 e il 2022 (figura 1). Tuttavia, la spesa out-of-pocket non rappresenta un indicatore affidabile per valutare le mancate tutele pubbliche, sia perché circa il 40% riguarda prestazioni a basso valore, sia perché è frenata dall’incapacità di spesa delle famiglie e dalla rinuncia a prestazioni per reali bisogni di salute. Di conseguenza, l’ipotesi ventilata dalla politica di ridurre la spesa out-of-pocket semplicemente aumentando quella intermediata da fondi sanitari e assicurazioni non appare realistica.
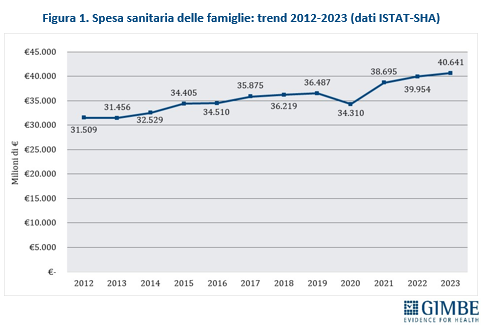
È quanto emerge dal Report dell’Osservatorio GIMBE sulla spesa sanitaria privata in Italia nel 2023, commissionato dall’Osservatorio Nazionale Welfare & Salute (ONWS) e presentato oggi al CNEL. Lo studio ha analizzato il peso economico crescente sostenuto dalle famiglie e le criticità del sistema della sanità integrativa. «Abbiamo affidato alla Fondazione GIMBE – spiega Ivano Russo, Presidente di ONWS – un’analisi indipendente sulla spesa sanitaria delle famiglie, con l’obiettivo di identificare la quota che può essere realmente intermediata dalla sanità integrativa».
«L’aumento della spesa out-of-pocket non è solo il sintomo di un sottofinanziamento della sanità pubblica – afferma Nino Cartabellotta, Presidente della Fondazione GIMBE – ma anche un indicatore delle crescenti difficoltà di accesso al SSN. L’impossibilità di accedere a cure necessarie a causa delle interminabili liste di attesa determina un impatto economico sempre maggiore, specie per le fasce socio-economiche più fragili che spesso non riescono a sostenerlo, limitando le spese o rinunciando alle prestazioni».
LE FONTI. In Italia, la spesa out-of-pocket è rilevabile attraverso quattro dataset istituzionali: tre dell’ISTAT (SHA, Conti Nazionali e indagine campionaria sulle famiglie) e il Sistema Tessera Sanitaria, che raccoglie i dati per la dichiarazione dei redditi precompilata. Questi dataset differiscono per metodologia di raccolta dati, fonti e livello di dettaglio analitico, determinando variazioni nell’entità della spesa out-of-pocket e nelle categorie che la compongono.
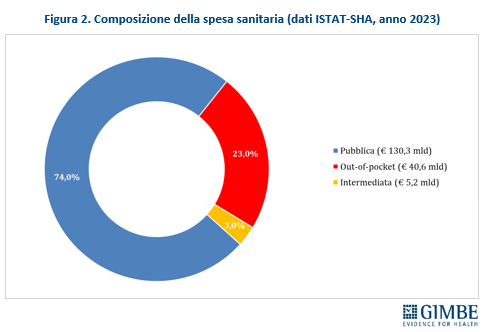
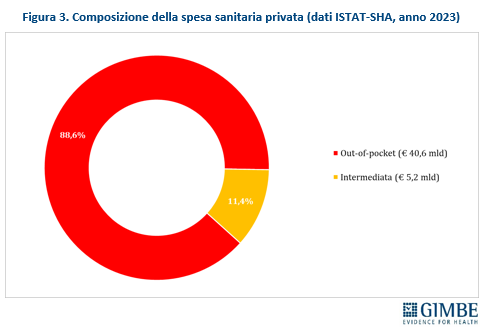
I NUMERI. Secondo i dati ISTAT-SHA, nel 2023 la spesa sanitaria totale in Italia ha raggiunto € 176,1 miliardi di cui € 130,3 miliardi di spesa pubblica (74%), € 40,6 miliardi di spesa privata pagata direttamente dalle famiglie (23%) e € 5,2 miliardi di spesa privata intermediata da fondi sanitari e assicurazioni (3%) (figura 2). Considerando solo la spesa privata, l’88,6% è a carico diretto delle famiglie, mentre solo l’11,4% è intermediata (figura 3). «Questi valori – commenta Cartabellotta – riflettono tre fenomeni chiave: il sottofinanziamento pubblico, l’ipotrofia del sistema di intermediazione e il crescente carico economico sulle famiglie. Siamo molto lontani dalla soglia suggerita dall’Organizzazione Mondiale della Sanità: per garantire equità e accessibilità alle cure, la spesa out-of-pocket non dovrebbe superare il 15% della spesa sanitaria totale».
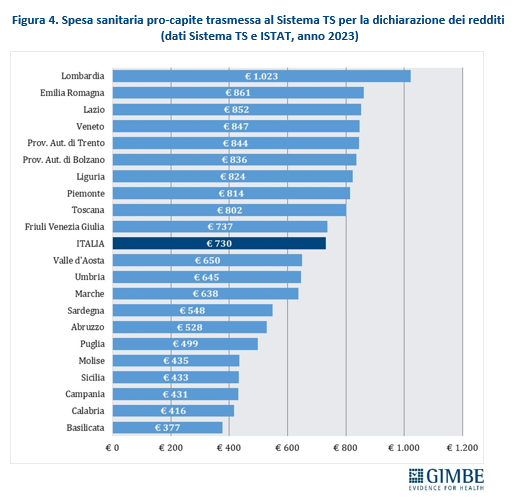
LE DIFFERENZE TRA REGIONI. Parametrando la spesa sanitaria trasmessa al Sistema Tessera Sanitaria alla popolazione residente ISTAT al 1° gennaio 2023, il valore nazionale è di € 730 pro-capite, con un range che va dai € 1.023 della Lombardia ai € 377 della Basilicata (figura 4). Questa distribuzione evidenzia che le Regioni con migliori performance nei Livelli Essenziali di Assistenza (LEA) registrano una spesa pro-capite superiore alla media nazionale, mentre quelle del Mezzogiorno e/o in Piano di rientro si collocano al di sotto. «Questo dato – spiega il Presidente – conferma sia che il livello di reddito è una determinante fondamentale della spesa out-of pocket, sia che il valore della spesa delle famiglie, al netto del sommerso, non è un parametro affidabile per stimare le mancate tutele pubbliche, perché condizionato dalla capacità di spesa individuale».
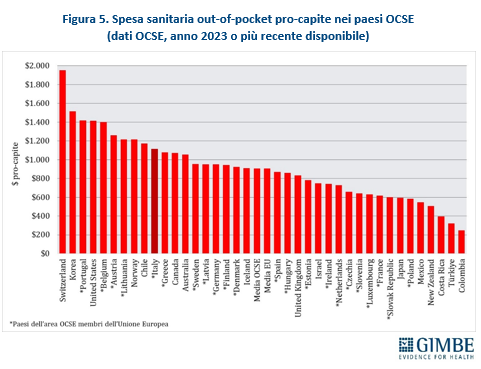
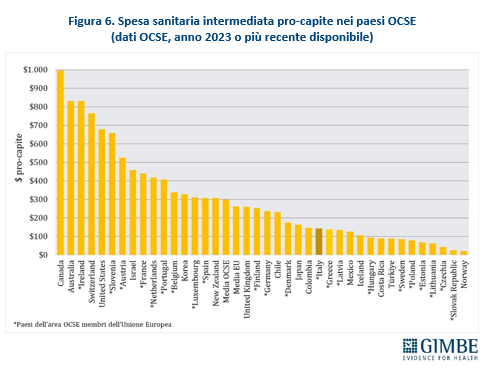
ITALIA SOPRA LA MEDIA DEI PAESI UE PER SPESA OUT-OF-POCKET, MA INDIETRO PER QUELLA INTERMEDIATA. La spesa sanitaria out-of-pocket pro-capite, pari a $ 1.115, supera sia la media OCSE che quella dei paesi UE (entrambe pari a $ 906), con una differenza di $ 209. Tra gli stati membri dell’UE, solo Portogallo, Belgio, Austria e Lituania spendono più dell’Italia (figura 5). Tuttavia, l’Italia resta nettamente indietro rispetto agli altri Paesi europei per quanto riguarda la spesa intermediata; con un valore pro-capite di $ 143, il dato italiano è meno della metà della media OCSE ($ 299) e ben al di sotto della media dei paesi UE ($ 262). Tra gli stati membri dell’UE, ben 12 spendono più dell’Italia, con differenze che vanno dai +$ 33 della Danimarca ai +$ 688 dell’Irlanda, mentre altri 9 paesi spendono meno: dai -$ 5 della Grecia ai -$ 116 della Repubblica Slovacca (figura 6).
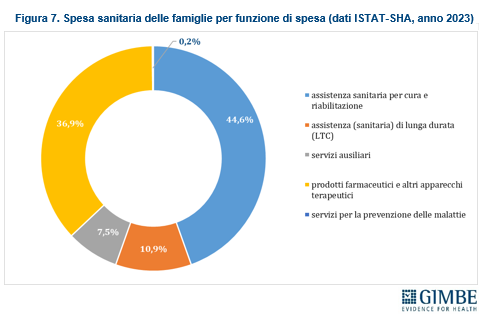
PER COSA SPENDONO LE FAMIGLIE. Secondo i dati ISTAT-SHA, le principali voci di spesa sanitaria delle famiglie includono l’assistenza sanitaria per cura (comprese le prestazioni odontoiatriche) e riabilitazione, che rappresenta il 44,6% del totale (€ 18,1 miliardi). Seguono i prodotti farmaceutici e apparecchi terapeutici (36,9%, pari a € 15 miliardi) e l’assistenza a lungo termine (LTC), che assorbe il 10,9% della spesa complessiva, per un totale di € 4,4 miliardi (Figura 7). «Tuttavia – spiega il Presidente – le stime effettuate nel report indicano che circa il 40% della spesa delle famiglie è a basso valore, ovvero non apporta reali benefici alla salute. Si tratta di prodotti e servizi il cui acquisto è indotto dal consumismo sanitario o da preferenze individuali quali ad esempio esami diagnostici e visite specialistiche inappropriati o terapie inefficaci o inappropriate».
RINUNCIA ALLE CURE. La spesa sanitaria delle famiglie è sempre più “arginata” da fenomeni che incidono negativamente sulla salute delle persone: limitazione delle spese sanitarie, che nel 2023 ha coinvolto il 15,7% delle famiglie, indisponibilità economica temporanea per far fronte alle spese mediche (5,1% delle famiglie nel 2023) e rinuncia alle cure. In particolare, nel 2023 circa 4,5 milioni di persone hanno dovuto rinunciare a visite o esami diagnostici, di cui 2,5 milioni per motivi economici, con un incremento di quasi 600.000 persone rispetto al 2022. Le differenze regionali sono marcate: 9 Regioni superano la media nazionale (7,6%), con la Sardegna (13,7%) e il Lazio (10,5%) oltre il 10%. Al contrario, 12 Regioni si collocano sotto la media, con la Provincia autonoma di Bolzano e il Friuli Venezia Giulia che registrano il valore più basso (5,1%) (figura 8).
SANITÀ INTEGRATIVA: UN RUOLO ANCORA MARGINALE. La spesa intermediata attraverso fondi sanitari, polizze individuali e altre forme di finanziamento collettivo rimane limitata: nel 2023 ammonta a € 5,2 miliardi, ovvero il 3% della spesa sanitaria totale e l’11,4% di quella privata. «Il ruolo integrativo dei fondi sanitari rispetto alle prestazioni incluse nei LEA – commenta Cartabellotta – è limitato da una normativa frammentata e incompleta e la spesa intermediata compensa solo in parte il carico economico sulle famiglie». Dal report emergono due dati di particolare rilevanza. Il primo è che il 31,6% della spesa intermediata viene assorbito dai costi di gestione, mentre poco meno del 70% è destinato a servizi e prestazioni per gli iscritti. Il secondo evidenzia che tra il 2020 e il 2023 i fondi sanitari integrativi hanno progressivamente aumentato le risorse destinate all’erogazione di prestazioni, riducendo il margine rispetto alle quote incassate. «In altri termini – continua il Presidente – la crisi della sanità pubblica e, soprattutto, la sua incapacità di garantire prestazioni tempestive stanno spostando sempre più bisogni di salute sui fondi sanitari, mettendo a rischio la loro stessa sostenibilità».
«La sanità integrativa – aggiunge Russo – sostiene la salute dei lavoratori e delle loro famiglie, si alimenta grazie alle scelte delle parti sociali in sede di CCNL e rappresenta una forma avanzata di welfare sussidiario a supporto di quello pubblico. Tuttavia, può svilupparsi solo se realmente integrativa rispetto ad un SSN in buona salute per intermediare la quota di spesa ad elevato valore delle famiglie, grazie alle auspicate riforme che il settore attende da anni».
In questa prospettiva, dati e analisi del report GIMBE offrono una fotografia chiara delle dinamiche della spesa out-of-pocket e individuano gli ambiti di intervento prioritari per il legislatore, sia sul fronte della riforma della sanità integrativa che delle detrazioni per le spese sanitarie.
«Innanzitutto – spiega Cartabellotta – il dibattito sull’entità della spesa out-of-pocket da intermediare si basa su un quadro distorto. La spesa delle famiglie, infatti, è da un lato “arginata” dalle difficoltà economiche, che lasciano insoddisfatti reali bisogni di salute, dall’altro è “gonfiata” dalla spesa a basso valore, indotta da inappropriatezza, consumismo sanitario e capacità di spesa individuale».
«In secondo luogo – continua il Presidente – le tre componenti della spesa sanitaria (pubblica, out-of-pocket e intermediata) non obbediscono alla legge dei vasi comunicanti. Le nostre stime dimostrano che poco più del 60% della spesa out-of-pocket è di valore elevato, mentre il restante quasi 40% è destinato a prestazioni di basso valore, la cui intermediazione non apporterebbe alcun beneficio in termini di salute. Di conseguenza, risulta totalmente infondata l’ipotesi di rilanciare il SSN “mettendo a sistema” gli oltre € 40 miliardi di spesa out-of-pocket attraverso la sanità integrativa».
«Ridurre la spesa out-of-pocket – aggiunge Cartabellotta – richiede un approccio di sistema articolato in tre azioni. Innanzitutto, un progressivo e consistente rilancio del finanziamento pubblico, da destinare in primis alla valorizzazione del personale sanitario per rendere più attrattiva la carriera nel SSN. In secondo luogo, una maggiore sensibilizzazione dei cittadini per contrastare gli eccessi di medicalizzazione e una formazione mirata dei medici per limitare le prescrizioni inappropriate. Infine, una rimodulazione del perimetro dei LEA, oggi insostenibili per il numero di prestazioni incluse rispetto alle risorse pubbliche disponibili, per restituire al secondo pilastro il ruolo primario d’integrazione rispetto alle prestazioni non incluse nei LEA, come l’odontoiatria e la long-term-care, alleggerendo così la spesa delle famiglie».
«Infine – precisa Cartabellotta – considerato che la richiesta di rimborsi da parte dei fondi sanitari cresce proporzionalmente all’incapacità del SSN di garantire prestazioni in tempi adeguati, si rischia di compromettere la sostenibilità stessa della sanità integrativa, delineando uno scenario critico. Da un lato l’aumento della spesa out-of-pocket e delle polizze assicurative individuali per chi può permettersele; dall’altro, la crescita dei fenomeni di riduzione delle spese per la salute e di rinuncia alle cure, con peggioramento degli esiti di salute. In definitiva, il secondo pilastro, previa adeguata riforma, può essere sostenibile solo se integrato in un sistema pubblico efficace. Altrimenti rischia di crollare insieme al SSN, spianando definitivamente la strada alla vera privatizzazione della sanità, che alimenta iniquità e diseguaglianze e tradisce per sempre l’articolo 32 della Costituzione e i princìpi fondanti del SSN».
Il report integrale “La spesa sanitaria privata in Italia nel 2023” è disponibile a: www.gimbe.org/spesa-sanitaria-privata-2023
Download comunicato
12 febbraio 2025
Migrazione sanitaria: nel 2022 sfondato il tetto dei € 5 miliardi. Si aggrava lo squilibrio Nord-Sud: Lombardia, Emilia-Romagna e Veneto incassano il 94,1% del saldo attivo, mentre il 78,8% del saldo passivo grava sul Centro-Sud. Il 54,4% delle prestazioni erogate fuori regione va al privato accreditato
Nel 2022, la mobilità sanitaria interregionale ha raggiunto la cifra record di € 5,04 miliardi, il livello più alto mai registrato e superiore del 18,6% a quello del 2021 (€ 4,25 miliardi). I dati elaborati dalla Fondazione GIMBE confermano anche il peggioramento dello squilibrio tra Nord e Sud, con un flusso enorme di pazienti e di risorse economiche in uscita dal Mezzogiorno verso Lombardia, Emilia-Romagna e Veneto, che si confermano le Regioni più attrattive.
«Questi numeri – afferma Nino Cartabellotta, Presidente della Fondazione GIMBE – certificano che la mobilità sanitaria non è più una libera scelta del cittadino, ma una necessità imposta dalle profonde diseguaglianze nell’offerta dei servizi sanitari regionali. Sempre più persone sono costrette a spostarsi per ricevere cure adeguate, con costi economici, psicologici e sociali insostenibili».
Il Report GIMBE sulla mobilità sanitaria 2022 si basa su tre fonti dati: i dati economici aggregati dal Riparto 2024 sono stati utilizzati per analizzare mobilità attiva, passiva e saldi; i flussi dei Modelli M trasmessi dalle Regioni al Ministero della Salute, acquisiti tramite accesso civico generalizzato, hanno permesso di valutare la differente capacità di attrazione delle strutture pubbliche e private per le varie tipologie di prestazioni erogate in mobilità; infine, i dati del Report Agenas hanno consentito un approfondimento specifico su ricoveri e specialistica ambulatoriale.
Flussi economici e squilibri territoriali. Lombardia, Emilia-Romagna e Veneto raccolgono da sole il 94,1% del saldo attivo della mobilità sanitaria, ovvero la differenza tra risorse ricevute per curare pazienti provenienti da altre Regioni e quelle versate per i propri cittadini che si sono spostati altrove. A pagare il prezzo più alto sono Abruzzo, Calabria, Campania, Sicilia, Lazio e Puglia, che insieme rappresentano il 78,8% del saldo passivo. «Il divario tra Nord e Sud non è più solo una criticità, ma una frattura strutturale del Servizio Sanitario Nazionale – avverte Cartabellotta – che rischia di aggravarsi con la recente approvazione della legge sull’autonomia differenziata. Una riforma che, senza adeguati correttivi, finirà per cristallizzare e legittimare le diseguaglianze, trasformando il diritto alla tutela della salute in un privilegio legato al CAP di residenza».
Regioni “attrattive” e pazienti “in fuga”. La mobilità attiva, ovvero l’attrazione di pazienti da altre Regioni, si concentra per oltre la metà in Lombardia (22,8%), Emilia-Romagna (17,1%) e Veneto (10,7%), seguite da Lazio (8,6%), Piemonte (6,1%) e Toscana (6,0%) (figura 1). Sul fronte opposto, a generare i maggiori debiti per cure ricevute dai propri residenti in altre Regioni, sono Lazio (11,8%), Campania (9,6%) e Lombardia (8,9%), che da sole rappresentano quasi un terzo della mobilità passiva, con un esborso superiore ai € 400 milioni ciascuna. Seguono Puglia, Calabria e Sicilia, che nel 2022 hanno visto il proprio saldo negativo aggravarsi ulteriormente, superando i 300 milioni di euro rispetto al 2021 (figura 2). «I dati della mobilità passiva mostrano un fenomeno ancora più complesso – spiega Cartabellotta – perché, oltre alla fuga di pazienti dal Sud, esiste anche una mobilità di prossimità. Regioni come Lombardia, Emilia-Romagna e Veneto pur essendo molto attrattive, registrano comunque una mobilità passiva rilevante. Questo dimostra l’elevata circolazione di pazienti verso Regioni vicine con offerta sanitaria di qualità elevata».
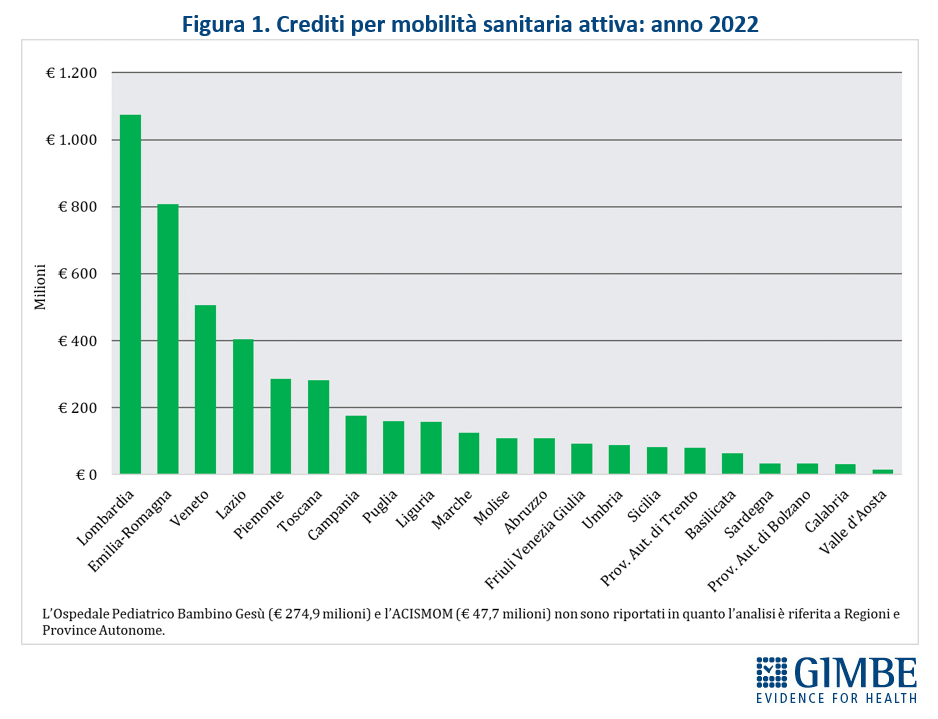
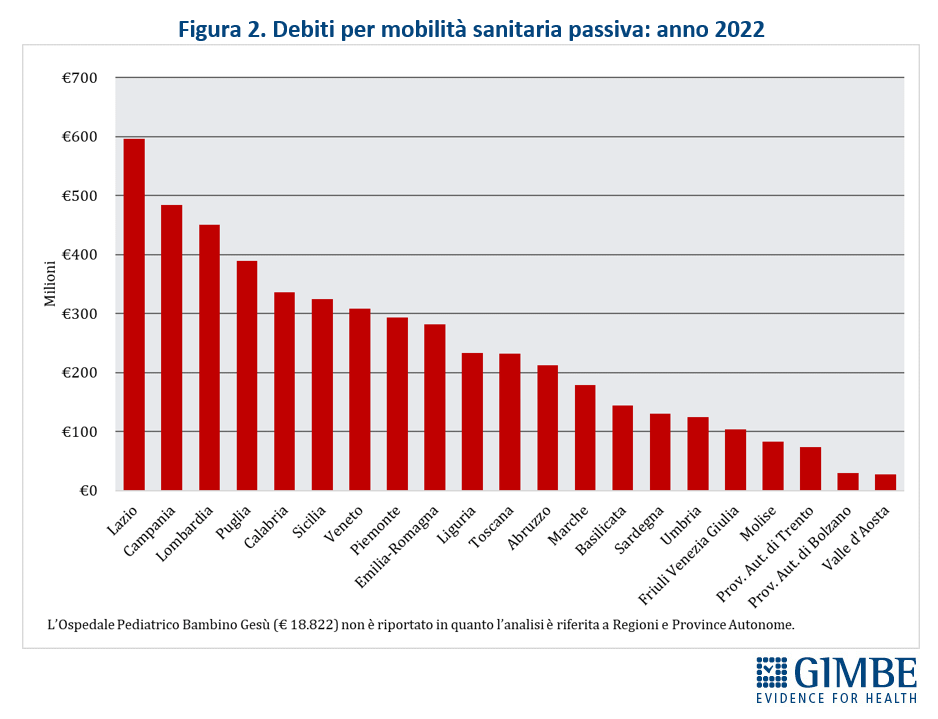
SALDI REGIONALI, i dati in dettaglio (figura 3):
- Saldo positivo rilevante: Lombardia (€ 623,6 milioni), Emilia-Romagna (€ 525,4 milioni) e Veneto (€ 198,2 milioni)
- Saldo positivo moderato: Toscana (€ 49,3 milioni) e Molise (€ 26,4 milioni)
- Saldo positivo minimo: Provincia autonoma di Trento (€ 7,1 milioni), Provincia autonoma di Bolzano (€ 2,2 milioni)
- Saldo negativo minimo: Piemonte (-€ 6,3 milioni), Friuli Venezia Giulia (-€ 11,8 milioni), Valle d’Aosta (-€ 11,9 milioni)
- Saldo negativo moderato: Umbria (-€ 36,6 milioni), Marche (-€ 53,7 milioni), Liguria (-€ 74,6 milioni), Basilicata (-€ 80,8 milioni) e Sardegna (-€ 96,3 milioni),
- Saldo negativo rilevante: Abruzzo (-€ 104,1 milioni), Lazio (-€ 193,4 milioni), Puglia (-€ 230,2 milioni), Sicilia (-€ 241,8 milioni), Calabria (-€ 304,8) e Campania (-€ 308,4 milioni).

«Questi valori – commenta il Presidente – confermano che tra Nord e Sud non c’è più solo un divario, ma un’enorme frattura strutturale. Le uniche Regioni con un saldo positivo superiore a € 100 milioni si trovano tutte al Nord, mentre quelle con un saldo negativo maggiore di € 100 milioni sono concentrate nel Mezzogiorno, con l’unica eccezione del Lazio. Peraltro, le nostre analisi dimostrano la stretta correlazione tra adempimenti LEA e saldi di mobilità sanitaria». Infatti, le prime cinque Regioni per punteggio totale LEA rientrano tra le prime sei per saldo di mobilità, mentre quasi tutte le Regioni con un punteggio totale LEA inferiore alla media nazionale registrano saldi di mobilità negativi. «Peraltro – spiega Cartabellotta – la mobilità sanitaria rappresenta solo la punta dell’iceberg delle diseguaglianze regionali: infatti, considerato che riguarda per oltre due terzi i ricoveri ospedalieri, non rende conto della qualità dell’assistenza territoriale e socio-sanitaria, ambiti in cui il divario Nord-Sud è ancora più marcato».
Il ruolo sempre più forte del privato. Oltre 1 euro su 2 speso per ricoveri e prestazioni specialistiche fuori Regione finisce nelle casse della sanità privata accreditata: € 1.879 milioni (54,4%), contro i € 1.573 milioni (45,6%) destinati alle strutture pubbliche. «La crescita del privato accreditato nella mobilità sanitaria – sottolinea Cartabellotta – è un indicatore sia dell’indebolimento del servizio pubblico, sia dell’offerta che della capacità attrattiva del privato, seppur molto diversa tra le varie Regioni». Infatti, le strutture private assorbono oltre il 60% della mobilità attiva in Molise (90,6%), Lombardia (71,4%), Puglia (70,7%) e Lazio (62,4%). In altre, invece, il privato ha una capacità attrattiva inferiore al 20%: Valle D’Aosta (16,9%), Umbria (15,5%), Liguria (11,9%), Provincia autonoma di Bolzano (9,9%) e Basilicata (8,9%) (figura 4).
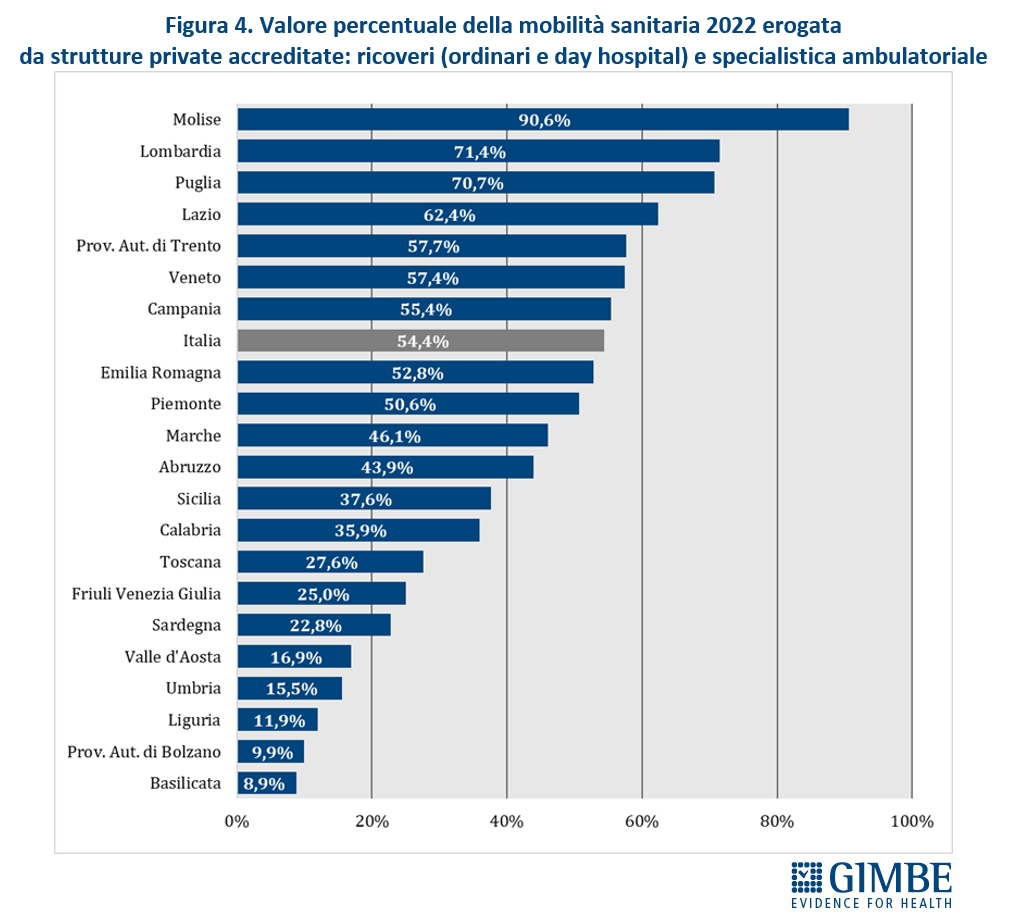
Focus su ricoveri e specialistica ambulatoriale. Secondo i dati Agenas, il 78,5% della mobilità per ricoveri è classificato come effettiva (€ 2.108 milioni), ovvero dipende dalla scelta del paziente. Il 17,4% (€ 468 milioni) è invece legato a prestazioni in urgenza (mobilità casuale) e il 4,1% (€ 109 milioni) riguarda casi in cui il domicilio del paziente non coincide con la Regione di residenza (mobilità apparente). Della mobilità effettiva, solo il 6,5% riguarda ricoveri ordinari a rischio inappropriatezza (figura 5). Inoltre, considerando che una struttura è definita di prossimità se dista al massimo 50 km e/o il tempo di percorrenza non supera i 60 minuti, nel 2022 solo l’11,6% dei ricoveri in mobilità effettiva è avvenuto in strutture di prossimità (figura 6). «Questo dato – commenta il Presidente – dimostra che lo spostamento dei pazienti verso altre Regioni per ricevere cure in regime di ricovero è una necessità dettata dall’assenza di un’offerta sanitaria adeguata. Per molti cittadini, questo significa affrontare lunghi spostamenti, con disagi pesanti per chi è malato e costi significativi per le famiglie, sia in termini economici che di tempo e qualità di vita». Relativamente alla specialistica ambulatoriale erogata in mobilità, oltre il 93% è riconducibile a tre categorie: prestazioni terapeutiche (33,9%), diagnostica strumentale (31,6%) e prestazioni di laboratorio (27,9%) (figura 7).
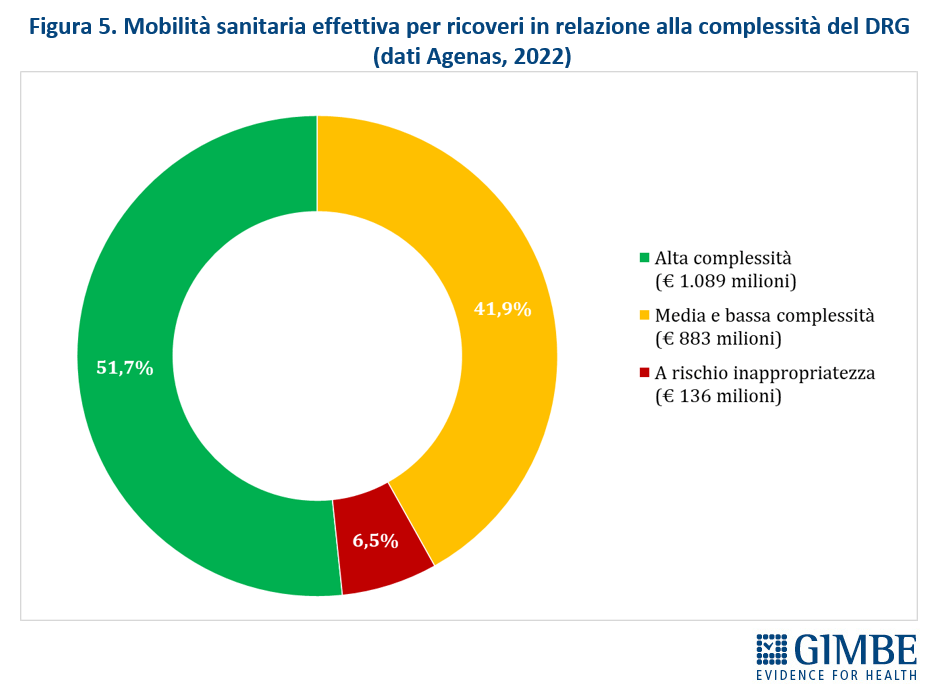
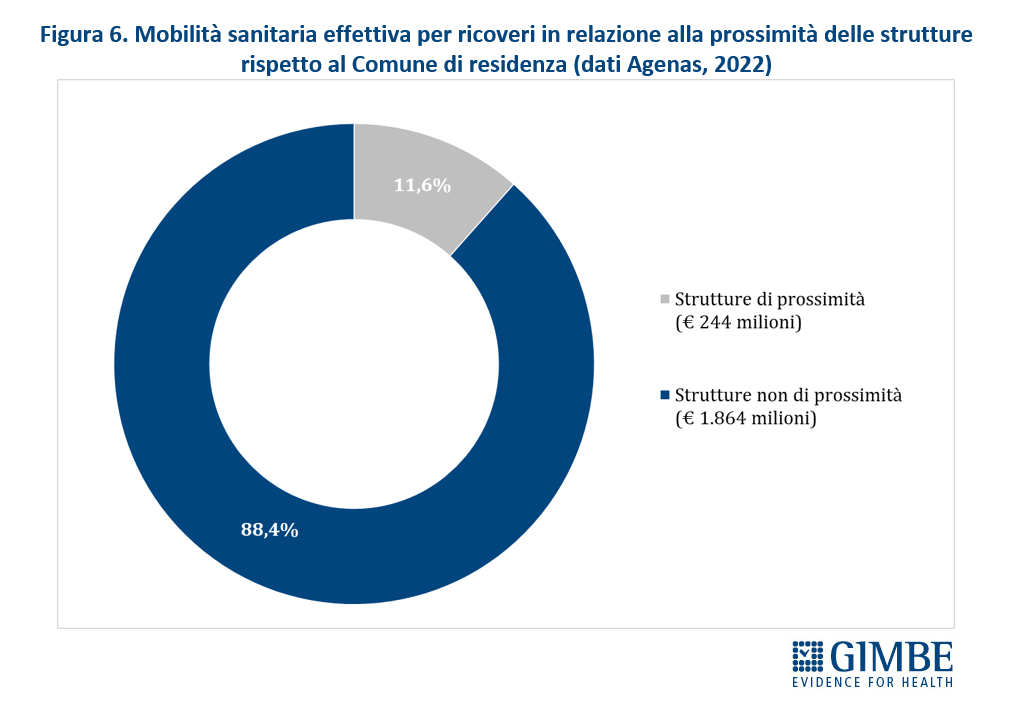
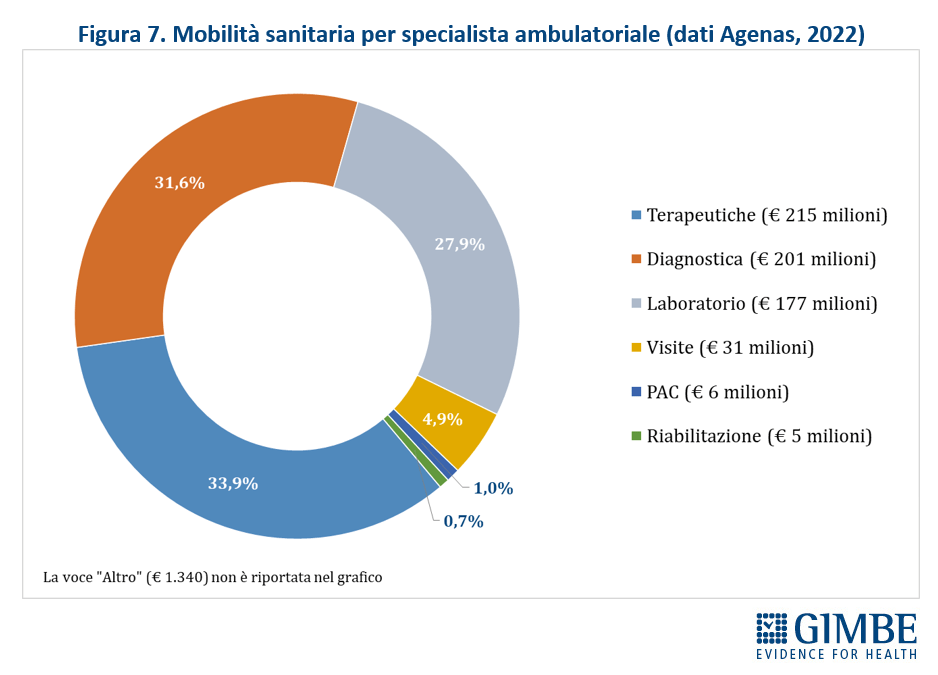
«La mobilità sanitaria, che riflette solo in parte le diseguaglianze regionali, è un fenomeno dalle enormi implicazioni sanitarie, sociali, etiche ed economiche, che evidenzia profonde disparità nel diritto alla tutela della salute. Rappresenta dunque un segnale di allarme, che impone interventi urgenti per riequilibrare i diritti delle persone» conclude Cartabellotta. «Garantire il diritto alla tutela della salute su tutto il territorio nazionale significa evitare che intere aree del Paese continuino a esportare pazienti e miliardi di euro, mentre altre consolidano i propri poli d’eccellenza, spesso rappresentati da strutture private accreditate. In assenza di investimenti mirati, coraggiose riforme, in particolare su Piani di rientro e commissariamenti, e politiche di riequilibrio, la mobilità sanitaria finirà per penalizzare sempre più i cittadini più fragili, minando alle fondamenta l’universalità del Servizio Sanitario Nazionale. Infine, senza adeguate misure correttive, l’autonomia differenziata affosserà definitivamente la sanità del Mezzogiorno, con un effetto boomerang sulle Regioni del Nord più attrattive, che potrebbero trovarsi in difficoltà nel garantire un’adeguata erogazione dei LEA ai propri cittadini residenti».
Il report dell’Osservatorio GIMBE “La mobilità sanitaria interregionale nel 2022” è disponibile a: www.gimbe.org/mobilita2022
Download comunicato
29 gennaio 2025
Decreto Legge sulle liste d’attesa in stallo: in sei mesi approvato solo 1 dei 6 decreti attuativi. Benefici ancora lontani per milioni di pazienti e tempistiche incerte
La Fondazione GIMBE esprime preoccupazione per i significativi ritardi nell’adozione dei decreti attuativi previsti dal DL 73/2024 sulle liste d’attesa convertito dalla L. 107/2024. Nonostante le dichiarazioni istituzionali sottolineino progressi nell’attuazione delle misure volte ad abbattere i tempi di attesa, l’analisi indipendente della Fondazione evidenzia una situazione ben diversa. Il tema delle liste d’attesa è centrale per la salute delle persone ed è stato richiamato anche dal Presidente Mattarella nel discorso di fine anno per le sue implicazioni sanitarie, sociali ed economiche: “Vi sono lunghe liste d’attesa per esami che, se tempestivi, possono salvare la vita. Numerose persone rinunciano alle cure e alle medicine perché prive dei mezzi necessari”.
I decreti attuativi rappresentano il motore delle riforme, ma a sei mesi esatti dalla conversione in legge del DL liste di attesa si registra uno stallo che paralizza l’attuazione delle misure previste dalla norma, ritardando un provvedimento cruciale per risolvere i problemi dei cittadini. «Per questo motivo – dichiara Nino Cartabellotta, Presidente della Fondazione GIMBE – abbiamo condotto un’analisi indipendente sullo stato di avanzamento della legge, con l’obiettivo di identificarne le criticità di attuazione e informare in maniera costruttiva il dibattito pubblico e politico. Questo per evitare aspettative irrealistiche e tracciare un confine netto tra realtà e propaganda».
STATO DI AVANZAMENTO DEI DECRETI ATTUATIVI. Il DL sulle liste d’attesa prevede almeno sei decreti attuativi (tabella 1). Già in occasione dell’audizione in 10a Commissione Affari sociali in Senato la Fondazione GIMBE aveva evidenziato che un numero così elevato di decreti attuativi appariva in contrasto con il carattere di urgenza del DL, suscitando perplessità sui tempi di attuazione delle misure. «La storia parlamentare – spiega Nino Cartabellotta – insegna che dei decreti attuativi spesso si perdono le tracce nei passaggi tra valutazioni tecniche, attriti politici e iter burocratici tra Camere e Ministeri, rendendo di fatto impossibile applicare le misure previste». Al 29 gennaio 2025, secondo quanto riportato dal Dipartimento per il Programma di Governo, risulta approvato un solo decreto attuativo. Degli altri, tre sono già scaduti (due da quasi 4 mesi e l’altro da quasi 5 mesi) e per due non è stata definita alcuna scadenza. In sintesi:
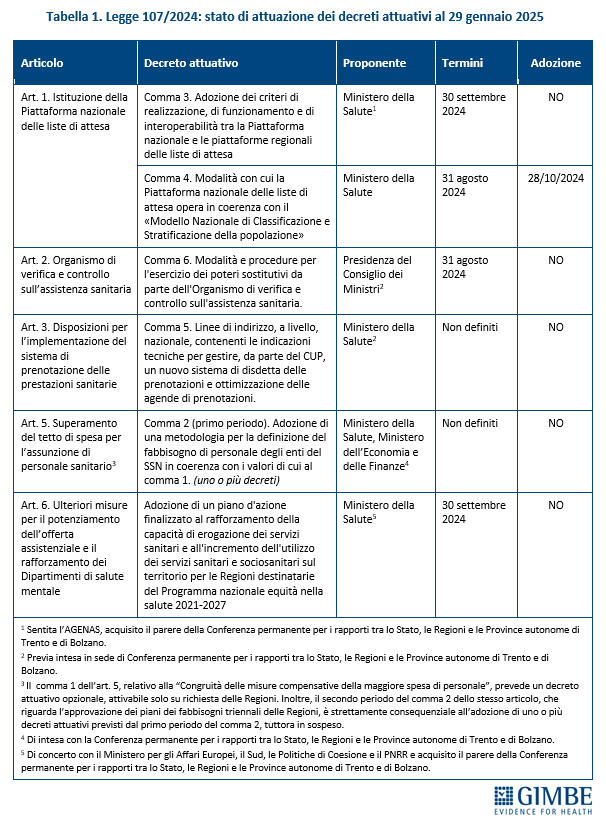
Decreti attuativi pubblicati
- Art 1, comma 4. Modalità con cui la Piattaforma nazionale delle liste di attesa opera in coerenza con il «Modello Nazionale di Classificazione e Stratificazione della popolazione». Pubblicato il 28 ottobre 2024
Decreti attuativi scaduti
- Art 1, comma 3. Adozione dei criteri di realizzazione, di funzionamento e di interoperabilità tra la Piattaforma nazionale e le piattaforme regionali delle liste di attesa. Scaduto il 30 settembre 2024
- Art 2, comma 6. Modalità e procedure per l'esercizio dei poteri sostitutivi da parte dell'Organismo di verifica e controllo sull'assistenza sanitaria. Scaduto il 31 agosto 2024
- Art. 6, comma 1. Adozione di un piano d'azione finalizzato al rafforzamento della capacità di erogazione dei servizi sanitari e all'incremento dell'utilizzo dei servizi sanitari e sociosanitari sul territorio per le Regioni destinatarie del Programma nazionale equità nella salute 2021-2027. Scaduto il 30 settembre 2024
Decreti attuativi con scadenze non definite
- Art 3, comma 5. Linee di indirizzo, a livello, nazionale, contenenti le indicazioni tecniche per gestire, da parte del CUP, un nuovo sistema di disdetta delle prenotazioni e ottimizzazione delle agende di prenotazioni
- Art. 5, comma 2 (primo periodo). Adozione di una metodologia per la definizione del fabbisogno di personale degli enti del SSN (uno o più decreti)
COMUNICAZIONI ISTITUZIONALI. Lo stato di avanzamento dei decreti attuativi sulle liste d'attesa è stato oggetto di un question time alla Camera lo scorso 5 novembre, in cui il Ministro Schillaci ha dichiarato che “dal mese di febbraio del 2025 sarà disponibile il cruscotto con gli indicatori di monitoraggio delle liste d'attesa, con i dati relativi a tutte le Regioni e le Province autonome”. Tuttavia, nei fatti, le “Linee guida di realizzazione, funzionamento e interoperabilità della Piattaforma Nazionale Liste di Attesa” sono state inviate alle Regioni solo il 17 dicembre 2024 con uno schema di decreto attuativo, ma nella seduta del 18 dicembre le Regioni hanno chiesto il rinvio del parere per meglio esaminare il testo. E nella seduta del 23 gennaio non c’è alcuna traccia del parere. Peraltro, dopo l’entrata in vigore del provvedimento, le Regioni avranno 30 giorni per predisporre il progetto operativo per connettere le piattaforme regionali con quella nazionale, concordando con Agenas i tempi di realizzazione. «Di conseguenza – chiosa il Presidente – tra complessità tecniche e attuazione dei progetti, è utopistico pensare che la piattaforma sia operativa entro febbraio 2025».
Nel question time il Ministro Schillaci ha inoltre dichiarato che “sono prossimi all’adozione tutti i rimanenti decreti attuativi, quindi il processo di attuazione del decreto n. 73 del 2024 è in dirittura d'arrivo”. Tuttavia, l’analisi della Fondazione GIMBE dimostra che non è possibile prevedere con certezza i tempi di attuazione di tutti i decreti attuativi. In particolare, desta molte perplessità quello relativo al superamento del tetto di spesa per il personale sanitario: infatti, oltre alla mancanza di una scadenza definita, dopo la sperimentazione 2022-2024 la “nuova metodologia” Agenas per stimare il fabbisogno di personale non è ancora stata approvata. «Questo è uno step cruciale – sottolinea Cartabellotta – perché a cascata condiziona l’intero art. 5 del DL liste di attesa, quello di fatto più rilevante perché vincola l’assunzione di personale sanitario».
Nel frattempo i potenziali benefici previsti dal DL Liste di attesa rimangono un lontano miraggio: l’obbligo per le Regioni di creare un centro unico di prenotazione integrato con le agende delle strutture pubbliche e private accreditate; l’introduzione di un sistema di disdetta delle prenotazioni; il divieto di chiudere le agende; l’attivazione dei percorsi di garanzia (se il cittadino non ottiene una prestazione nei tempi previsti nel pubblico, questa deve essere erogata nel privato convenzionato o tramite l’attività intramuraria). E naturalmente anche i benefici volti a migliorare la governance delle liste di attesa: dalla piattaforma nazionale per uniformare la lettura dei dati sui tempi di attesa tra le Regioni, all’istituzione di un organismo di verifica e controllo che può esercitare i poteri sostitutivi nelle Regioni inadempienti.
«Le interminabili liste d’attesa – conclude Cartabellotta – sono il sintomo di un indebolimento tecnologico, organizzativo e soprattutto professionale del SSN. Affrontare questa criticità richiede consistenti investimenti sul personale sanitario e coraggiose riforme organizzative. Concentrarsi unicamente sul “sintomo” (i lunghi tempi di attesa), piuttosto che risolvere “le cause della malattia” è un approccio semplicistico che guarda al dito invece che alla luna. In tal senso, l’ambiziosa complessità del DL liste di attesa, sommata al giogo amministrativo di sei decreti attuativi, allunga le tempistiche perché si scontra con numerosi ostacoli: attriti istituzionali a livello centrale, diseguaglianze regionali nella completezza e trasparenza dei dati, modalità poco trasparenti nella gestione delle agende di prenotazione sia del pubblico che del privato convenzionato, impossibilità di assumere personale sanitario per gli stringenti vincoli economici imposti dal MEF. Inoltre, il tentativo di centralizzare dati, informazioni e decisioni, che da quasi 25 anni vedono le Regioni nel duplice ruolo di controllati e controllori, aggiunge ulteriori complessità non facilmente risolvibili. Questi fattori rallentano la pubblicazione dei decreti attuativi, rendono impossibile definire tempistiche certe e, da ultimo, allontanano i benefici attesi per milioni di cittadini e pazienti. In definitiva, le riforme annunciate restano un esercizio retorico se non tradotte in azioni concrete, mentre il raggiungimento di risultati parziali è solo una magra consolazione politica, priva di reali benefici per la società».
Download comunicato
24 gennaio 2025
PNRR Missione Salute, al 4° trimestre 2024 raggiunta l’unica scadenza europea sulle centrali operative territoriali, ma senza infermieri rischiano di diventare scatole vuote. Incognita Regioni: dati pubblici sull’attivazione delle COT ancora non disponibili
«Al 31 dicembre 2024 – dichiara Nino Cartabellotta, Presidente della Fondazione GIMBE – l’unica scadenza europea della Missione Salute del PNRR che condiziona il pagamento delle rate, ovvero la realizzazione di almeno 480 Centrali Operative Territoriali, è stata rispettata».
L’Osservatorio GIMBE sul Servizio Sanitario Nazionale prosegue la sua attività di monitoraggio indipendente, analizzando sia i risultati raggiunti che le criticità relative all’avanzamento delle riforme. L’obiettivo è fornire ai cittadini un quadro chiaro e oggettivo, al riparo da strumentalizzazioni politiche.
STATO DI AVANZAMENTO AL 31 DICEMBRE 2024. Secondo i dati pubblicati sul portale del Ministero della Salute che monitora lo stato di attuazione della Missione Salute del PNRR:
- Milestone e target europei: è stata raggiunta la scadenza relativa all’entrata in funzione di almeno 480 Centrali Operative Territoriali (COT), strutture essenziali per il coordinamento della presa in carico dei pazienti e l’integrazione dell’assistenza sanitaria e sociosanitaria. Le risorse assegnate a questo target ammontano a € 280 milioni. Il Ministro per i Rapporti con il Parlamento, Luca Ciriani, ha confermato alla Camera che la rendicontazione di questo obiettivo è stata inviata alla Commissione Europea, avviando così la procedura per il versamento della settima rata da € 18,3 miliardi. Tuttavia, è importante ricordare che, a seguito della rimodulazione del PNRR, il target minimo di COT è stato ridotto da almeno 600 ad almeno 480 e la scadenza è stata posticipata dal 30 giugno al 31 dicembre 2024.
- Milestone e target nazionali: «Anche se non condizionano l’erogazione dei fondi del PNRR – spiega Cartabellotta – questi step intermedi richiedono un attento monitoraggio perché potrebbero compromettere le correlate scadenze europee». Sono stati raggiunti tutti i target previsti per il periodo 2021-2024. In dettaglio, nell’ultimo trimestre sono stati raggiunti i seguenti risultati:
- Pubblicazione di una procedura per l’assegnazione di voucher per progetti PoC (Proof of Concept) e ricerca su tumori e malattie rare. L’obiettivo programmato per fine dicembre era già stato centrato a giugno.
- Interoperabilità del Fascicolo Sanitario Elettronico (FSE): realizzate le necessarie componenti architetturali. La scadenza di questo target, era stata prorogata dal 30 giugno al 31 dicembre 2024.
- Completamento degli interventi per interconnessione aziendale: traguardo centrato con 6 mesi di ritardo rispetto alla scadenza originale del 30 giugno 2024.
- Formazione sulle infezioni ospedaliere: la procedura di registrazione è stata raggiunta con un ritardo di oltre 3 mesi rispetto alla scadenza originale del 30 settembre 2024.
FOCUS SULLE CENTRALI OPERATIVE TERRITORIALI. Nell’ambito della riforma dell’assistenza territoriale prevista dal PNRR, le COT sono state progettate come hub organizzativi per migliorare il coordinamento tra ospedali, medici di famiglia, assistenza domiciliare e servizi sociali. Pensate per garantire una presa in carico continua e personalizzata dei pazienti, rappresentano un elemento chiave per affrontare le sfide legate all’invecchiamento della popolazione e alla crescente prevalenza delle malattie croniche. «In occasione del raggiungimento del target EU sulle COT – spiega il Presidente – è opportuno fare il punto sullo status complessivo di attuazione di queste strutture che, insieme a Case di Comunità, Ospedali di Comunità, telemedicina e al potenziamento dell’assistenza domiciliare, configurano quella rivoluzione organizzativa dell’assistenza territoriale prevista dal DM 77 e finanziata dal PNRR». Relativamente allo stato di completamento delle COT è opportuno distinguere quelle “dichiarate attive” dalle Regioni e quelle “pienamente funzionanti”, ovvero quelle per le quali è stata elaborata la necessaria relazione da parte di un ingegnere indipendente e una dichiarazione firmata dal Direttore Generale dell’Azienda sanitaria che attesti l’entrata in funzione dell’opera e dei servizi correlati.
Rimodulazione target COT. Secondo la programmazione iniziale del PNRR, era previsto un rapporto di una COT ogni 100.000 abitanti, per un totale di almeno 600 strutture distribuite proporzionalmente tra le Regioni. Tuttavia, per l’aumento di costi di energetici e materie prime, la rimodulazione del PNRR approvata il 24 novembre 2023 dalla Commissione Europea, le ha ridotte del 20%, portando il target ad almeno 480 COT. Tale rimodulazione, tuttavia, non modifica il numero originario di COT da attivare, ma riduce prudenzialmente il target EU per garantire l’erogazione delle risorse previste dal PNRR: di conseguenza, le ulteriori 120 COT dovranno essere realizzate con altri fondi non ancora ben definiti e senza vincoli legati alle scadenze del PNRR, ovvero senza tempistiche definite. «In tal senso – commenta il Presidente – fino a quando non saranno pienamente funzionanti tutte le 611 COT previste originariamente, si registrerà un aumento del carico di lavoro per quelle attive, che si troveranno a gestire un bacino di utenza più ampio, rischiando di compromettere la qualità dei servizi».
Attivazione e funzionamento delle COT. «Sebbene sia stato raggiunto – evidenzia Cartabellotta – il target europeo di almeno 480 COT pienamente funzionanti, necessario per richiedere il versamento della settima rata, ad oggi non è disponibile pubblicamente la relativa distribuzione regionale delle COT pienamente funzionanti al 31 dicembre 2024, indispensabile per monitorare l’equità territoriale». Secondo l’ultimo dato reso pubblico dall’Agenas il 18 settembre 2024, al 30 giugno risultavano pienamente funzionanti 362 COT, pari al 59% del totale previsto prima della rimodulazione, ovvero 611 COT. «Infine – continua il Presidente – in un momento storico caratterizzato grave carenza di infermieri dal SSN, l’effettiva operatività delle COT rischia di essere compromessa, rendendole di fatto delle scatole vuote». In particolare, secondo le stime dell’Agenas per il funzionamento delle COT servirebbero da 2.400 a 3.600 unità di infermieri di famiglia e di comunità (IFoC), ovvero un coordinatore infermieristico, oltre a 3-5 IFoC per ciascuna COT, personale per il quale sono già stati stanziati € 480 milioni dal DL 34/2020. Un fabbisogno che stride con sia con la carenza di personale infermieristico (nel 2022 6,5 per 1.000 abitanti, rispetto alla media OCSE di 9,8), sia con il basso numero di laureati (nel 2022 16,4 per 1.000 abitanti, rispetto alla media OCSE di 44,9), sia con la scarsa attrattività della professione visto per l’Anno Accademico 2023-2024 sono pervenute 23.627 domande per 20.058 posti disponibili e per il 2024-2025 21.250 domande per 20.435 posti.
«Inevitabilmente – conclude Cartabellotta – la crisi del personale sanitario, in particolare quello infermieristico, si ripercuote a cascata sulla riforma dell’assistenza territoriale programmata dal PNRR che rischia di trasformarsi in una occasione mancata. È inaccettabile che, mentre si celebrano giustamente gli obiettivi raggiunti, si perda di vista che l’indebitamento del Paese rischia di non avere alcun beneficio per la salute delle persone. Ovvero, il fine ultimo del PNRR non può limitarsi al rispetto delle scadenze per incassare le rate: ma è cruciale garantire che queste riforme lascino un’eredità duratura per tutelare la salute di tutte le persone, riducendo le diseguaglianze regionali e territoriali e assicurando un’assistenza sanitaria equa e universale. Ecco perché il successo del PNRR è strettamente legato al rilancio del Servizio Sanitario Nazionale e in particolare delle politiche per rendere nuovamente attrattiva la carriera di tutti i professionisti nella sanità pubblica».
Download comunicato
9 gennaio 2025
Crisi senza precedenti del personale sanitario: persi oltre € 28 miliardi in 11 anni, più della metà solo nel 2020-2024. Nel 2023 raddoppia la spesa per i “gettonisti”. Paradosso delle Regioni in Piano di rientro: spesa media per il personale dipendente più alta delle altre. Urgente rilancio delle politiche per il personale sanitario per garantire diritto alla tutela della salute
«Il Servizio Sanitario Nazionale (SSN) – ha dichiarato Nino Cartabellotta, Presidente della Fondazione GIMBE – sta affrontando una crisi del personale sanitario senza precedenti, causata da errori di programmazione, dal definanziamento e dalle recenti dinamiche che hanno alimentato demotivazione e disaffezione dei professionisti verso il SSN. Senza un adeguato rilancio delle politiche per il personale sanitario, l’offerta dei servizi sanitari ospedalieri e territoriali sarà sempre più inadeguata rispetto ai bisogni di salute delle persone, rendendo impossibile garantire il diritto alla tutela della salute». Queste le criticità al centro dell’audizione di ieri della Fondazione GIMBE presso la XII Commissione Affari Sociali della Camera dei Deputati, nell’ambito dell’“Indagine conoscitiva in materia di riordino delle professioni sanitarie”.
Il Presidente ha presentato in audizione diverse analisi mirate a rispondere su come affrontare carenze e criticità riscontrate in tema di personale sanitario. Per le analisi sulla spesa per il personale dipendente sono stati utilizzati i dati del recente Report “Il Monitoraggio della Spesa Sanitaria” della Ragioneria Generale dello Stato (RGS) relativi all’anno 2023. Per le analisi sulle unità di personale dipendente sono stati invece utilizzati i dati aggiornati al 2022 del Conto Annuale della Ragioneria Generale dello Stato (CA-RGS), che include esclusivamente il personale dipendente delle Pubbliche Amministrazioni a cui si applica il CCNL del comparto sanità, indipendentemente dalla professione e alla tipologia di ente in cui presta servizio. Si è inoltre fatto riferimento ai dati del report del Ministero della Salute, che include sia il personale dipendente del SSN e dell’Università che opera nelle Aziende e nelle strutture pubbliche o nelle strutture di ricovero equiparate alle pubbliche.
SPESA PER IL PERSONALE DIPENDENTE. «Nel periodo 2012-2023 – ha spiegato Cartabellotta – il capitolo di spesa sanitaria relativo ai redditi da lavoro dipendente è stato quello maggiormente sacrificato». In termini assoluti, dopo una progressiva contrazione da € 36,4 miliardi nel 2012 a € 34,7 miliardi nel 2017, la spesa ha iniziato a risalire raggiungendo € 40,8 miliardi nel 2022, per poi scendere a € 40,1 miliardi nel 2023 (figura 1). Tuttavia, in termini percentuali sulla spesa sanitaria totale, il trend rileva una lenta ma costante riduzione: se nel 2012 rappresentava il 33,5%, nel 2023 si è attestato al 30,6% (figura 2). «Se la spesa per il personale dipendente si fosse mantenuta ai livelli del 2012, quando rappresentava circa un terzo della spesa sanitaria totale, negli ultimi 11 anni il personale dipendente non avrebbe perso € 28,1 miliardi, di cui € 15,5 miliardi solo tra il 2020 e il 2023, un dato che evidenzia il sacrificio economico imposto ai professionisti del SSN», ha commentato Cartabellotta.
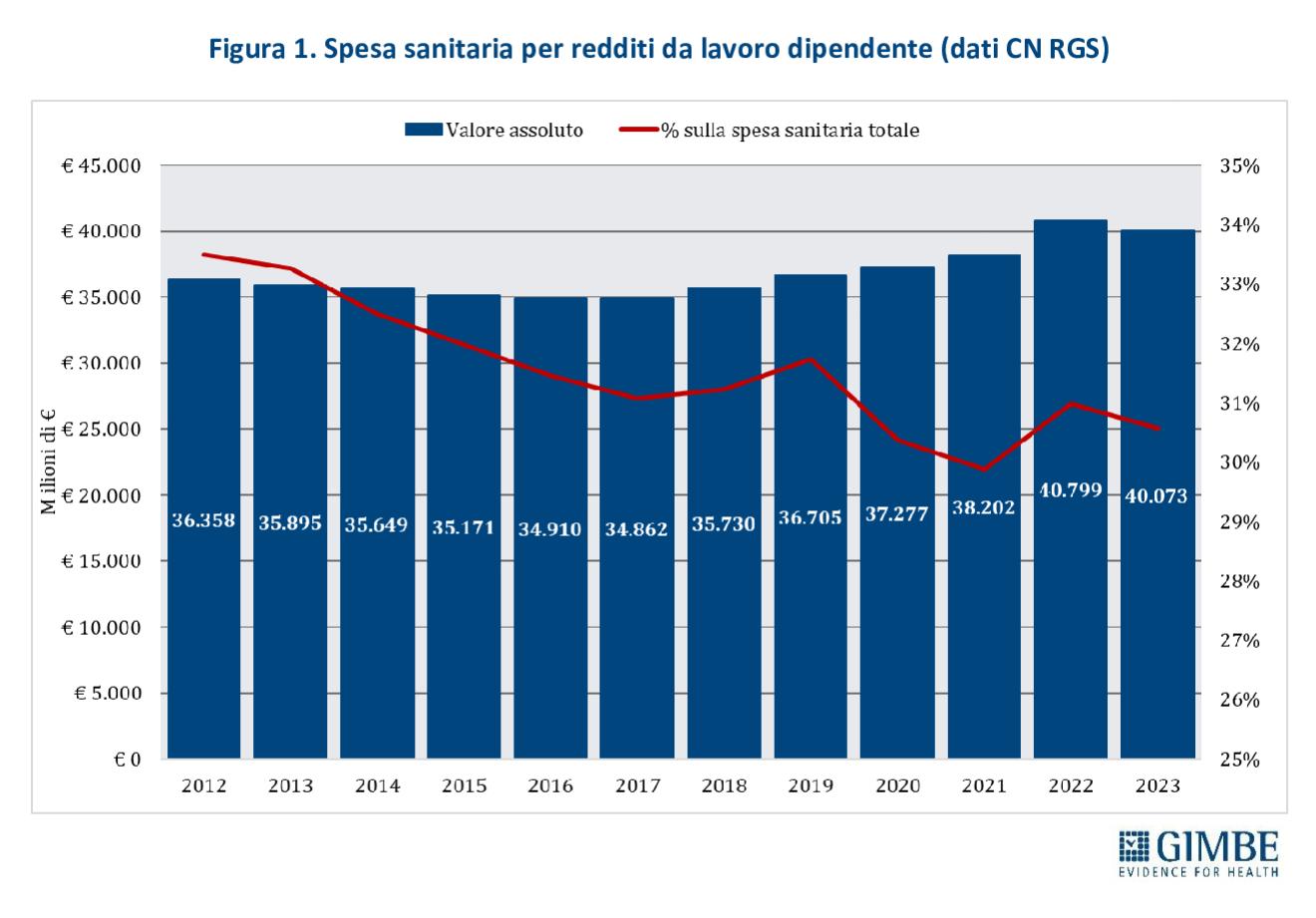
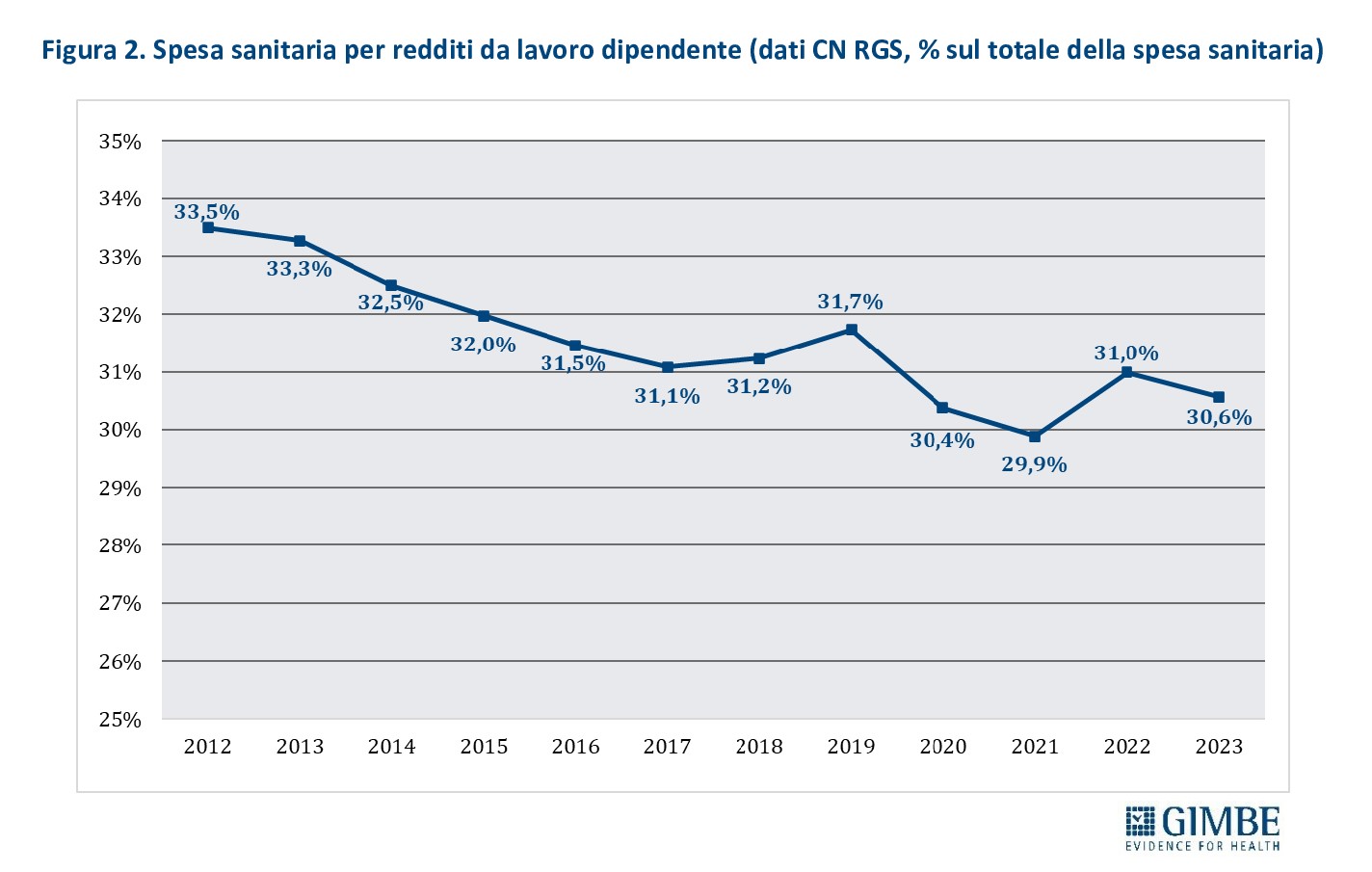
UNITÀ DI PERSONALE DIPENDENTE DEL SERVIZIO SANITARIO NAZIONALE. Per l’anno 2022, ultimo disponibile, la RGS riporta un totale di 681.855 unità di personale dipendente, pari ad una media nazionale di 11,6 unità per 1.000 abitanti con nette differenze regionali: da 8,5 unità per 1.000 abitanti in Lazio e Campania a 17,4 unità per 1.000 abitanti in Valle D’Aosta (figura 3). «Questi dati – ha osservato il Presidente – portano a due considerazioni generali. Nelle prime 5 posizioni si collocano tutte le Regioni e Province autonome a statuto speciale di più piccole dimensioni (Valle d’Aosta, Friuli Venezia Giulia e Province autonome di Trento e Bolzano) oltre alla Liguria. Al contrario, al di sotto della media nazionale si trovano tutte le Regioni in Piano di rientro, tutte del Centro-Sud, oltre alla Lombardia».

SPESA PRO-CAPITE PER IL PERSONALE DIPENDENTE. Parametrando i dati RGS-CA sulla spesa sanitaria 2023 per il personale dipendente alla popolazione residente ISTAT al 1° gennaio 2023 la spesa pro-capite per il personale dipendente nel 2023 è stata di € 672, con differenze significative tra le regioni: dai € 1.405 euro nella Provincia autonoma di Bolzano a € 559 in Campania (figura 4), con una “classifica” che riflette quella relativa alla distribuzione del personale dipendente per 1.000 abitanti (figura 3).

SPESA PER UNITÀ DI PERSONALE DIPENDENTE. Mettendo in correlazione, per l’anno 2022, le unità di personale dipendente con la spesa pubblica totale, la spesa per unità di personale a livello nazionale è pari a € 57.140, con un range che varia da € 49.838 del Veneto a € 81.139 della Provincia autonoma di Bolzano (figura 5), con tutte le Regioni in Piano di rientro che mostrano paradossalmente valori superiori alla media nazionale. «Quest’inedito indicatore– ha commentato Cartabellotta – dimostra che l’ottimizzazione della spesa pubblica per il personale sanitario è stata gestita in maniera molto differente tra le Regioni. Non a caso, quelle più virtuose nell’erogazione dei livelli essenziali delle prestazioni registrano una spesa per unità di personale dipendente più bassa. Un risultato verosimilmente dovuto sia alla riduzione delle posizioni apicali, sia ad un più elevato rapporto professioni sanitarie/medici, che consente di ridurre la spesa mantenendo una maggiore forza lavoro per garantire l’erogazione dell’assistenza sanitaria».

SPESA PER FORNITURA DI PERSONALE SANITARIO. «La carenza di personale sanitario – ha spiegato Cartabellotta – unita all’impossibilità per le Regioni di aumentare la spesa per il personale dipendente a causa dei tetti di spesa, negli anni ha alimentato il fenomeno dei “gettonisti”: medici, infermieri e altri professionisti sanitari reclutati tramite agenzie di somministrazione del lavoro e cooperative, con i relativi costi rendicontati come spese per beni e servizi». Secondo un report dell’Autorità Nazionale Anticorruzione (ANAC), relativo al periodo gennaio 2019 – agosto 2023, il fenomeno era già molto evidente nel 2019, con una spesa complessiva di quasi € 580 milioni. Nel 2020 il valore è crollato a € 124,5 milioni, per poi risalire negli anni 2021-2022, fino a raggiungere, nel solo periodo gennaio-agosto 2023, € 476,4 milioni, un valore doppio rispetto all’anno precedente (figura 6).

PERSONALE DEL SSN E BENCHMARK INTERNAZIONALI. Per l’anno 2022 il report del Ministero della Salute riporta un totale di 727.169 unità di personale: 625.282 dipendenti del SSN (86%), 84.452 dipendenti delle strutture equiparate a quelle pubbliche (11,6%), 8.839 universitari (1,2%) e 8.596 con altro rapporto di lavoro (1,2%). Di queste unità, il 72% è rappresentato dal ruolo sanitario, il 17,6% dal ruolo tecnico, il 9,9% dal ruolo amministrativo, lo 0,2% dal ruolo professionale e lo 0,3% da qualifiche atipiche.
Medici. Nel 2022 i medici che lavoravano nelle strutture sanitarie erano 124.296: 101.827 come dipendenti del SSN e 22.469 come dipendenti delle strutture equiparate al SSN. La media nazionale è di 2,11 medici per 1.000 abitanti, con un range che varia da 1,80 della Campania a 2,64 della Sardegna. L’Italia si colloca sopra la media OCSE come numero di medici in servizio (4,2 vs 3,7 medici per 1.000 abitanti), ma con un gap rilevante tra i medici attivi e quelli in quota al SSN. Nel 2022, il numero di laureati in Medicina e Chirurgia è stato di 16,7 per 100.000 abitanti, un dato superiore alla media OCSE di 14,2. «Oltre ai medici di famiglia – commenta Cartabellotta – le carenze riguardano alcune specialità di fondamentale importanza per il funzionamento del SSN che non sembrano essere più di interesse per i giovani medici: medicina d’emergenza-urgenza, medicina nucleare medicina e cure palliative, patologia clinica e biochimica clinica, microbiologia, e radioterapia. Specialità per le quali la percentuale di assegnazione delle borse di studio per l’ultimo anno accademico è stata inferiore al 30%».
Infermieri. Nel 2022 il numero di infermieri che lavorano nelle strutture sanitarie è di 302.841: 268.013 come dipendenti del SSN e 34.828 come dipendenti delle strutture equiparate al SSN. La media nazionale è di 5,13 per 1.000 abitanti, con un range che varia da 3,83 della Campania a 7,01 della Liguria. L’Italia si colloca notevolmente al di sotto della media OCSE (6,5 vs 9,8 per 1.000 abitanti). Nel 2022, il numero di laureati in Scienze Infermieristiche è stato di 16,4 per 100.000 abitanti, un dato significativamente inferiore alla media OCSE di 44,9: difficilmente la situazione potrà migliorare, visto che per l’Anno Accademico 2024-2025 nel Corso di Laurea in Scienze Infermieristiche sono state presentate solo 21.250 domande per 20.435 posti. «Questa grave carenza – commenta Cartabellotta – stride con il fabbisogno stimato da Agenas in 20-25 mila infermieri di famiglia e di comunità necessari per la riorganizzazione dell’assistenza territoriale prevista dal PNRR».
Il Presidente ha quindi analizzato le dinamiche che hanno portato negli anni alla crisi del personale sanitario «I tagli al SSN e il sotto-finanziamento cronico hanno determinato una forte contrazione degli investimenti per il personale sanitario dipendente e convenzionato, attraverso misure come il blocco delle assunzioni, i mancati rinnovi contrattuali e un numero insufficiente di borse di studio per specialisti e medici di famiglia. Inoltre, l’assenza di una programmazione adeguata ha aggravato la progressiva carenza di professionisti sanitari, mentre l’emergenza COVID-19 ha poi slatentizzato una crisi motivazionale già in corso. Sempre più giovani disertano l’iscrizione a corsi di laurea come scienze infermieristiche e a specializzazioni mediche meno attrattive, come emergenza-urgenza), mentre numerosi professionisti abbandonano il SSN per lavorare nel privato o addirittura all’estero. A tutto ciò si aggiungono i pensionamenti previsti tra medici (ospedalieri e di famiglia), infermieri e altri professionisti sanitari, aggravati da burnout e demotivazione, che stanno riducendo sempre più la forza lavoro della sanità pubblica. Ciò ha inevitabilmente peggiorato la qualità e la sicurezza del lavoro per chi rimane, spesso costretto a turni massacranti in condizioni di carenza di organico. Inoltre, l’aumento dei casi di violenza fisica e verbale ai danni del personale sanitario, soprattutto nei pronto soccorso, ha ulteriormente compromesso la sicurezza e le condizioni di lavoro. Il peso della burocrazia e la scarsa digitalizzazione, infine, complicano il lavoro quotidiano dei professionisti sanitari, alimentando inefficienze e frustrazione».
«La crisi del personale sanitario – ha concluso Cartabellotta – non è solo una questione economica, ma una priorità cruciale per la sostenibilità del SSN. Liste di attesa interminabili, pronto soccorso affollati, impossibilità di trovare un medico di famiglia hanno un comune denominatore: la carenza di professionisti sanitari, la loro disaffezione e il progressivo abbandono del SSN. È urgente rilanciare le politiche sul capitale umano per valorizzare la colonna portante della sanità pubblica, rendendo nuovamente attrattiva la carriera nel SSN e innovando i processi di formazione e valutazione delle competenze professionali. Senza questi interventi, il SSN non sarà in grado di garantire universalmente il diritto alla tutela della salute, rendendo vano qualsiasi tentativo di arginare questa crisi».
Fondazione GIMBE
Via Amendola 2 - 40121 Bologna
Tel. 051 5883920 - Fax 051 4075774
E-mail: ufficio.stampa@gimbe.org
Download comunicato
27 novembre 2024
Fascicolo Sanitario Elettronico: forti disparità regionali ostacolano la digitalizzazione del Servizio Sanitario Nazionale. Lazio al vertice per completezza di documenti e servizi. Solo il 41% dei cittadini ha fornito il consenso: dall’89% dell’Emilia-Romagna all’1% di Abruzzo, Calabria, Campania e Molise. Servono misure per l’alfabetizzazione digitale e per infondere fiducia nella sicurezza dei dati personali
In occasione del 19° Forum Risk Management di Arezzo, la Fondazione GIMBE, per voce del Presidente Nino Cartabellotta, ha presentato i dati aggiornati sulla completezza e utilizzo del Fascicolo Sanitario Elettronico (FSE) nelle Regioni italiane. Questo strumento, cruciale per l’accessibilità ai servizi sanitari, evidenzia profonde disomogeneità regionali, che configurano vere e proprie “fratture digitali” sia in termini di servizi offerti che di utilizzo da parte di cittadini e professionisti sanitari.
«Il Fascicolo Sanitario Elettronico – dichiara Cartabellotta – non è solo uno strumento con cui il cittadino può tracciare e consultare la propria storia sanitaria, condividendola in maniera sicura ed efficiente con gli operatori sanitari, ma rappresenta una leva strategica per migliorare accessibilità, continuità delle cure e integrazione dei servizi sanitari e socio-sanitari. Il PNRR, grazie ad un investimento dedicato, mira ad arricchire e armonizzare i FSE, rendendoli interoperabili e connettendo tra loro le infrastrutture digitali. Tuttavia, ad oggi, persistono significative diseguaglianze regionali che privano molti cittadini delle stesse opportunità di accesso e utilizzo. Inoltre, la mancata armonizzazione del FSE rischia di lasciare i cittadini senza accesso a dati essenziali per la propria salute in caso di spostamento tra Regioni».
Infatti, i dati aggiornati al 31 agosto 2024 estratti ed elaborati dal portale Fascicolo Sanitario Elettronico 2.0 del Ministero della Salute e del Dipartimento per la Trasformazione Digitale evidenziano che la completezza di documenti e servizi disponibili nel FSE e il suo utilizzo variano significativamente tra Regioni.
COMPLETEZZA DEL FSE
Documenti. Il Decreto del Ministero della Salute del 7 settembre 2023 ha definito i contenuti del FSE 2.0, ma non tutte le Regioni rendono disponibili tutti i documenti (figura 1). «Ad oggi – spiega il Presidente – solo 7 tipologie di documenti sono accessibili su tutto il territorio nazionale: lettere di dimissione ospedaliera, prescrizioni farmaceutiche e specialistiche, referti di laboratorio, di radiologia e di specialistica ambulatoriale, verbali di pronto soccorso». A livello regionale è presente una forte disomogeneità nella disponibilità dei documenti nel FSE. Il profilo sanitario sintetico, il documento di erogazione delle prestazioni specialistiche e quello di erogazione dei farmaci e il referto di anatomia patologica sono disponibili in oltre l’80% delle Regioni. Il certificato vaccinale è presente in 16 Regioni e Province autonome (76%) mentre il taccuino personale dell’assistito e della scheda della singola vaccinazione si trovano nei FSE di 12 Regioni (57%). Solo 5 Regioni rendono disponibile la lettera di invito per screening vaccinazione e altri percorsi di prevenzione. La cartella clinica, invece, è disponibile esclusivamente in Lazio, Sardegna e Veneto (tabella 1).
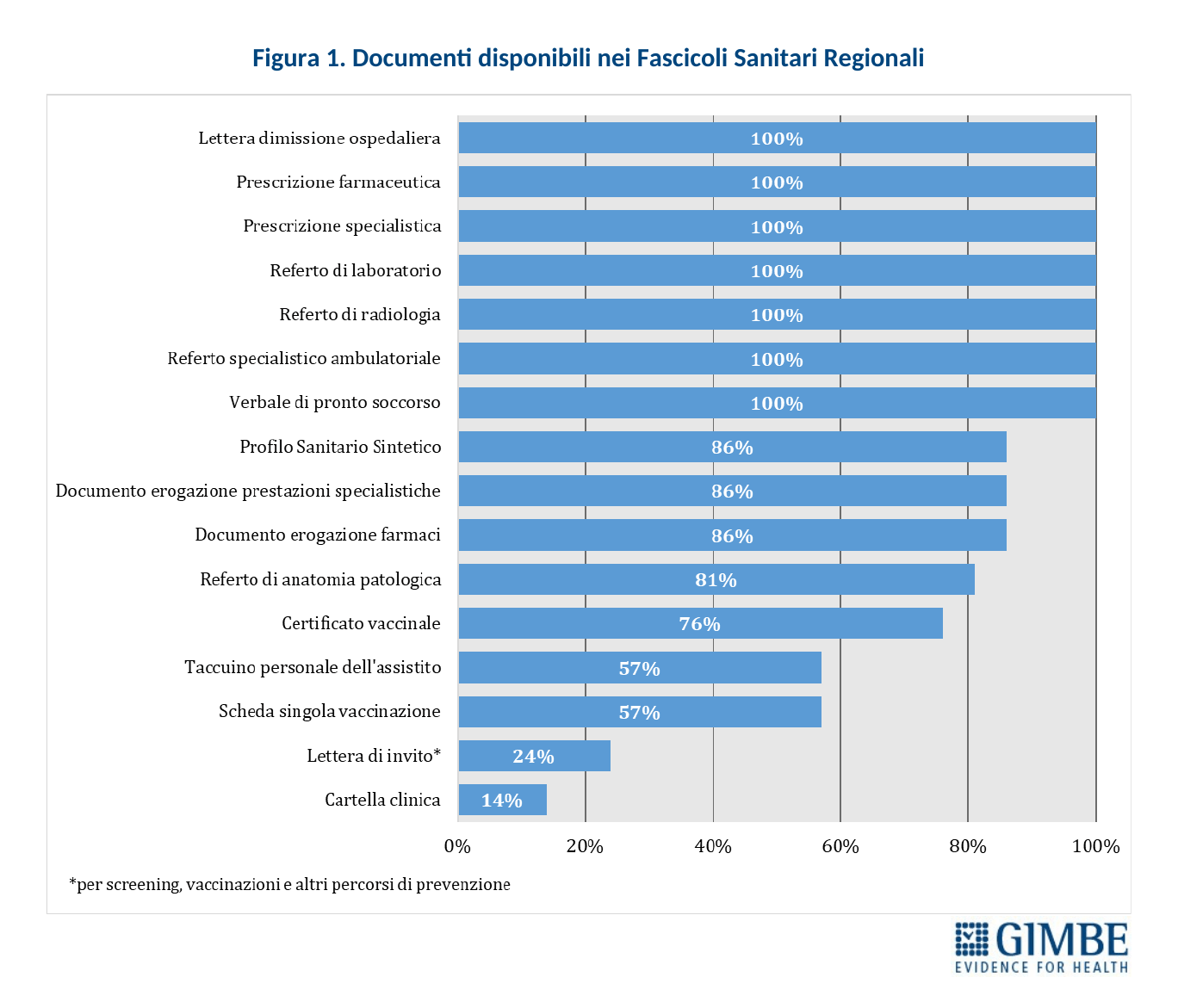
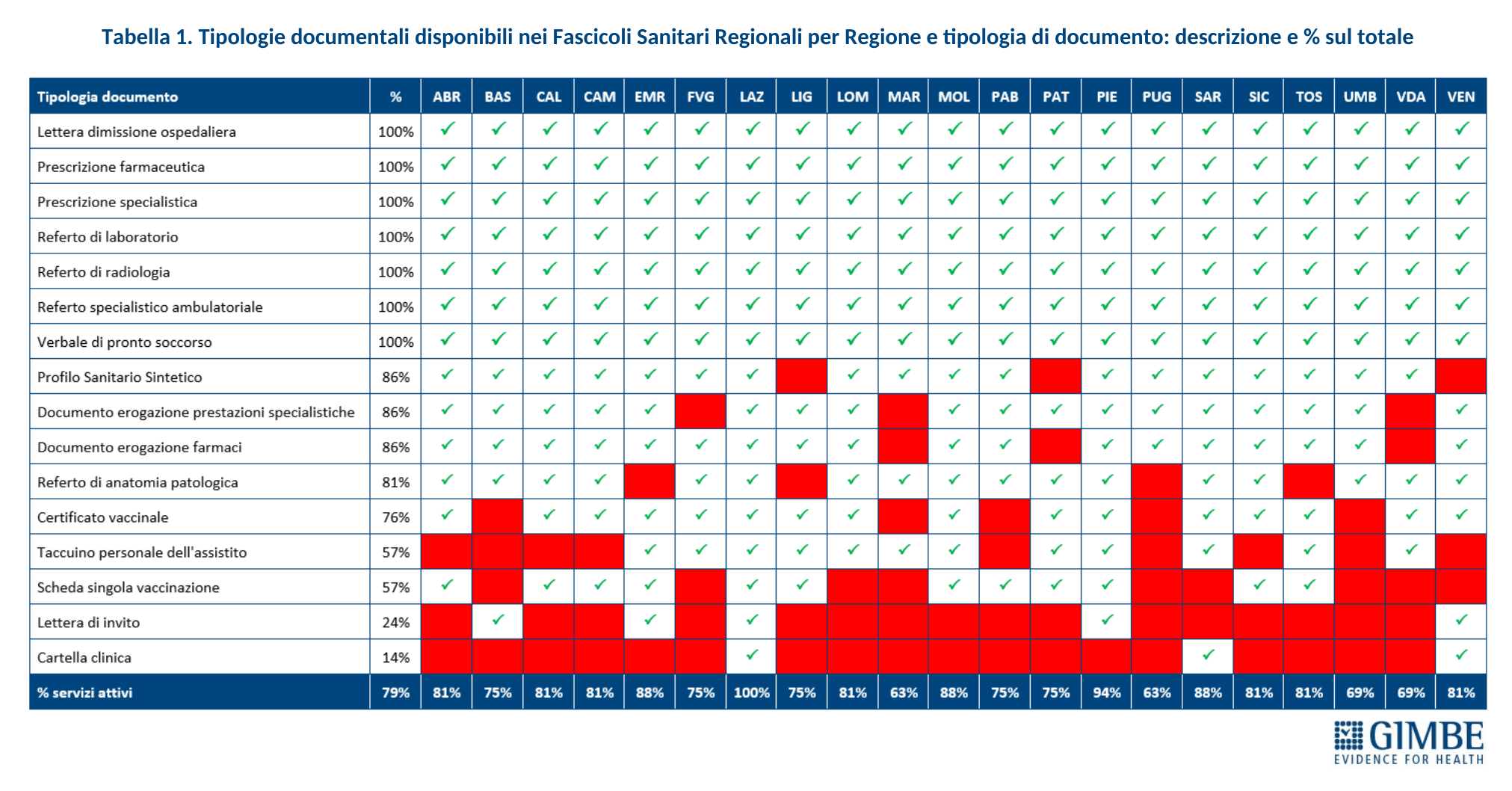
A livello nazionale sono messi a disposizione degli utenti il 79% dei documenti. Il Lazio è l’unica Regione che include nel FSE tutte le tipologie di documenti previsti dal decreto, mentre le altre Regioni presentano livelli di completezza variabili: dal 94% del Piemonte al 63% di Marche e Puglia (figura 2).
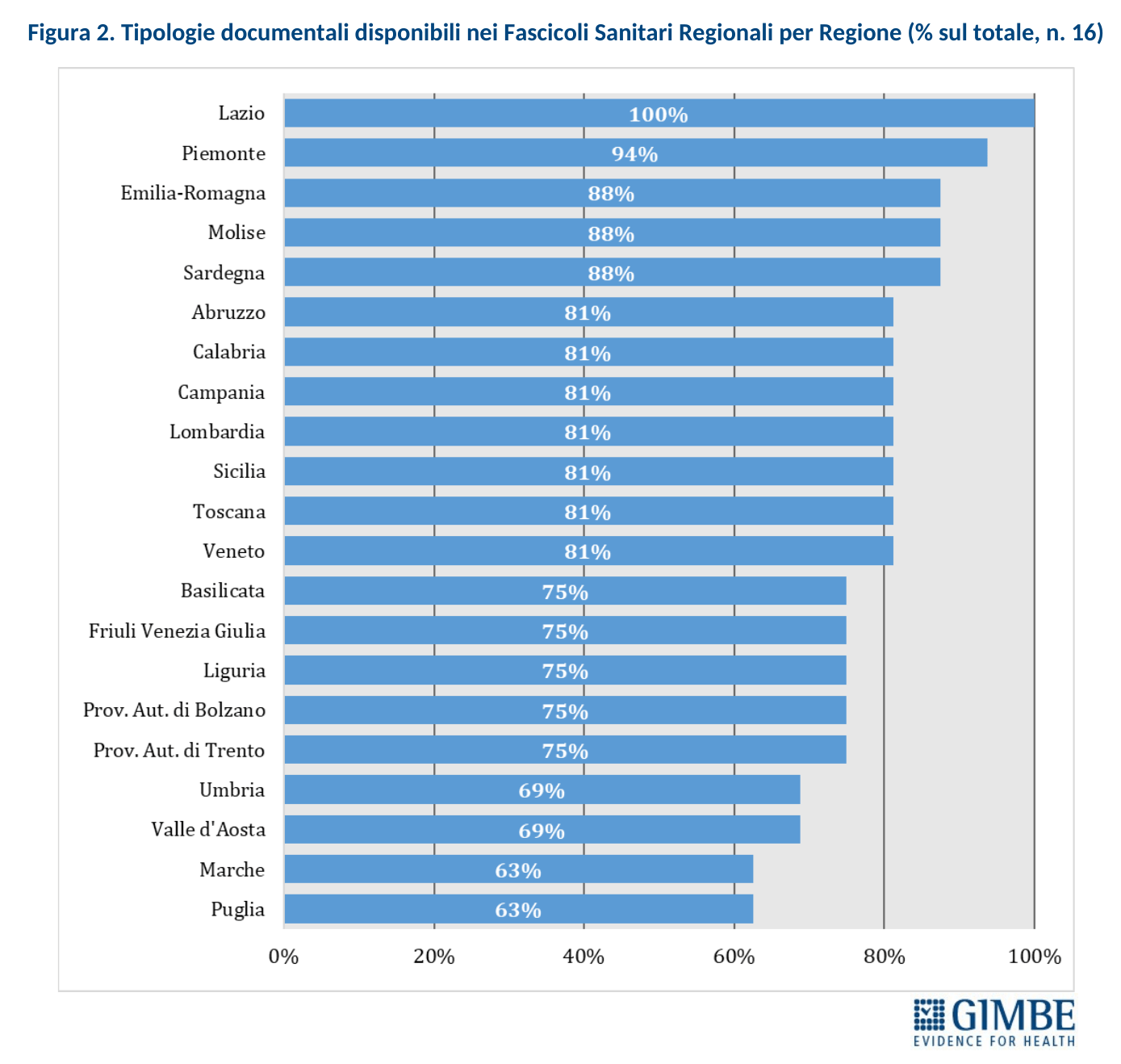
Servizi. Attualmente, nei FSE regionali sono disponibili 37 servizi (tabella 2), che permettono ai cittadini di svolgere varie attività fondamentali: dal pagamento di ticket e prestazioni alla prenotazione di visite ed esami, fino alla scelta del medico di medicina generale o alla consultazione delle liste d’attesa. La disponibilità di questi servizi varia significativamente tra le Regioni: solo Lazio (67%) e Toscana (64%) superano la soglia del 60%, offrendo un’ampia gamma di funzionalità. All’estremo opposto, in Abruzzo e Calabria, i servizi accessibili tramite il FSE si fermano all’8% (figura 3). «L’assenza di un’integrazione completa dei servizi, soprattutto nelle Regioni del Sud – commenta Cartabellotta – riduce il potenziale del FSE come strumento di innovazione e accessibilità ai servizi sanitari, limitando le opportunità per i cittadini di beneficiare di una sanità realmente digitale».
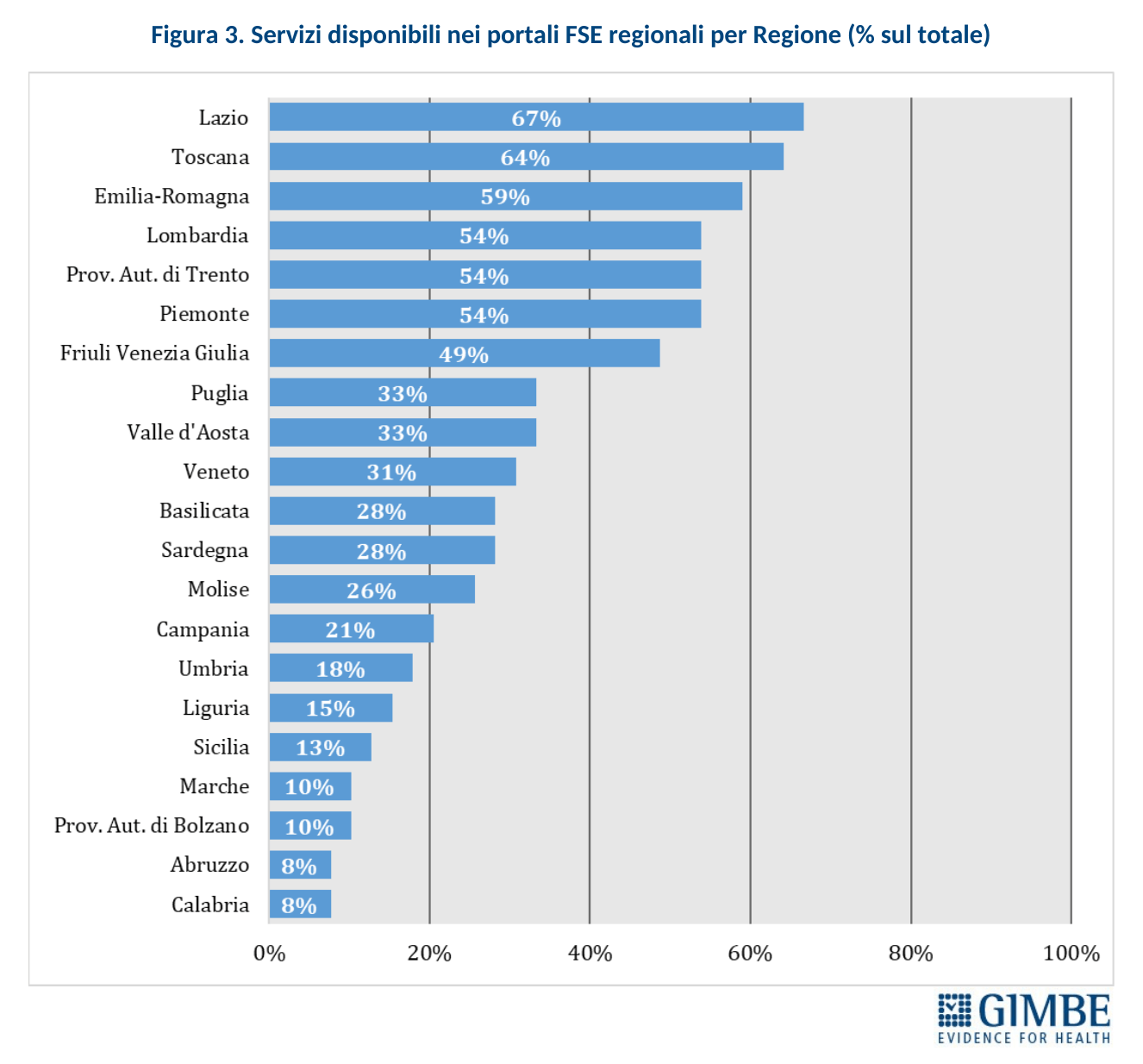
UTILIZZO DEL FSE
Consenso alla consultazione. Al 31 agosto 2024 (per il Friuli Venezia Giulia i dati sono al 31 marzo 2024), il 41% dei cittadini ha espresso il consenso alla consultazione dei propri documenti sanitari da parte di medici e operatori del SSN, in linea con le finalità del DM 7 settembre 2023. Anche su questo fronte si rileva un’ampia variabilità regionale: l’adesione varia dall’1% in Abruzzo, Calabria, Campania e Molise all’89% in Emilia-Romagna. Tra le Regioni del Mezzogiorno, solo la Puglia con il 69% supera la media nazionale (figura 4). «La limitata espressione del consenso da parte dei cittadini – spiega il Presidente – soprattutto nelle Regioni del Mezzogiorno, evidenzia l’urgenza di infondere una maggiore fiducia nella popolazione. È fondamentale rassicurare i cittadini sulla sicurezza dei dati personali e sull’utilità concreta del FSE. Senza un intervento mirato in questa direzione, gli sforzi compiuti dai servizi sanitari regionali rischiano di essere vanificati».
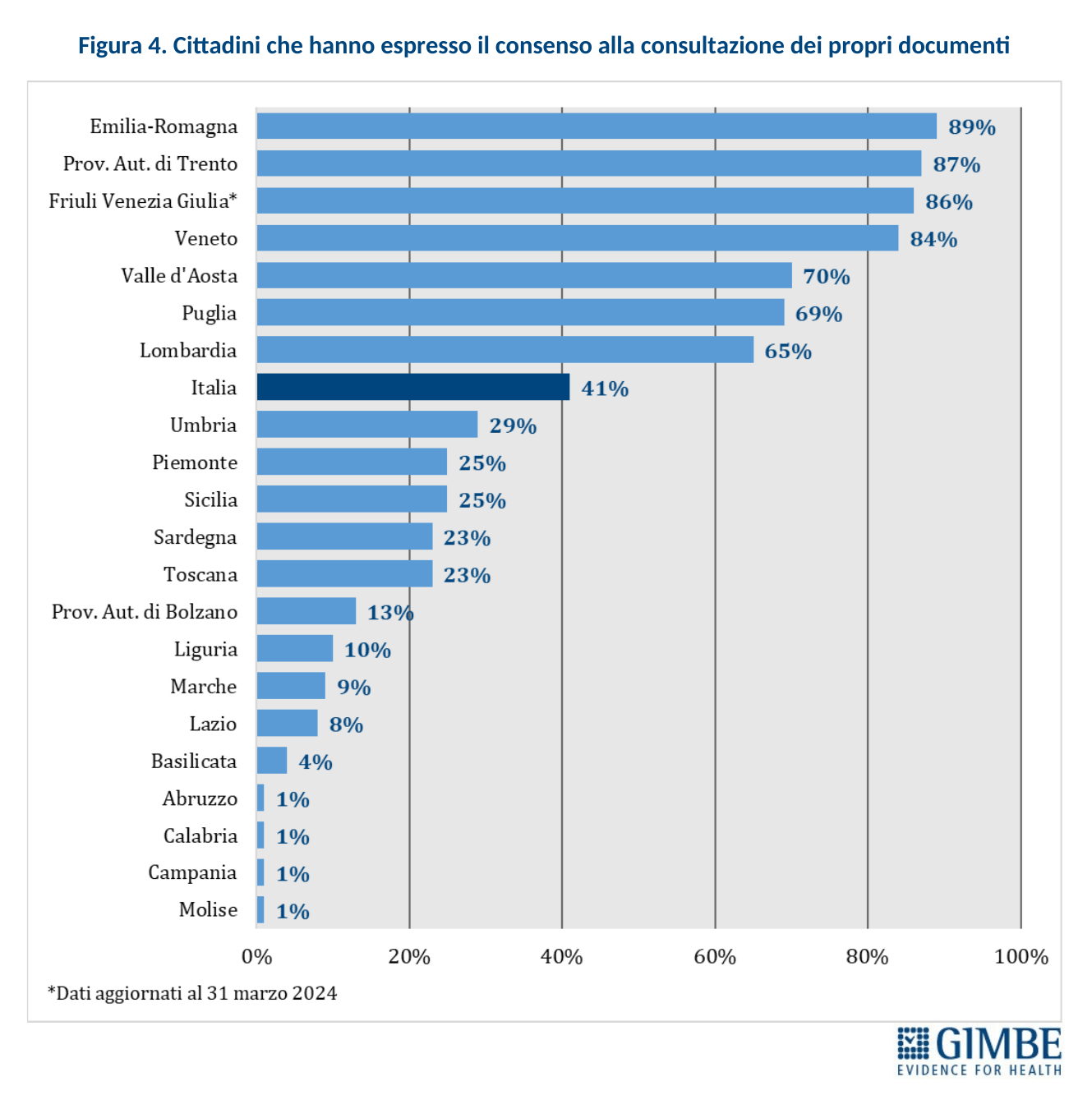
Utilizzo del FSE. Tra giugno e agosto 2024 (per il Friuli Venezia Giulia i dati sono gennaio-marzo 2024), solo il 18% dei cittadini ha consultato il proprio FSE almeno una volta, considerando coloro per cui nello stesso periodo è stato reso disponibile almeno un documento nel fascicolo. Tuttavia, le differenze tra le Regioni sono significative: si passa dall’1% di utilizzo nelle Marche e in Sicilia al 50% della Provincia autonoma di Trento (figura 5). Nelle Regioni del Mezzogiorno, il tasso di utilizzo è generalmente molto basso, con percentuali pari o inferiori al 3%, fatta salva la Sardegna che raggiunge il 10%. L’unica eccezione positiva è rappresentata dalla Campania, che con il 18% si allinea alla media nazionale. «Il limitato utilizzo del FSE da parte dei cittadini – commenta il Presidente – particolarmente evidente nelle Regioni del Sud, sottolinea l’urgenza di investire in alfabetizzazione digitale. Questa è una condizione imprescindibile per realizzare una trasformazione digitale efficace, che trova nell’utilizzo del FSE uno strumento fondamentale».
Utilizzo da parte di Medici di Medicina Generale e Pediatri di Libera Scelta. Tra giugno e agosto 2024 (per il Friuli Venezia Giulia i dati sono gennaio-marzo 2024), la quasi totalità (94%) di Medici di Medicina Generale e Pediatri di Libera Scelta ha effettuato almeno un accesso al FSE. 11 Regioni raggiungono il 100% di utilizzo: Basilicata, Emilia-Romagna, Lazio, Molise, Provincia autonoma di Trento, Piemonte, Puglia, Sardegna, Umbria, Valle d’Aosta e Veneto. Nelle altre Regioni il tasso di utilizzo rimane elevato ma di poco inferiore: Campania, Liguria e Provincia autonoma di Bolzano (99%), Friuli Venezia Giulia (97%), Calabria (94%). Al di sotto della media nazionale si collocano Sicilia e Marche (92%), Abruzzo (88%), Toscana (82%) e Lombardia (81%) (figura 6).
Utilizzo da parte di medici specialisti. Al 31 agosto 2024 (per il Friuli Venezia Giulia i dati sono al 31 marzo 2024), il 76% dei medici specialisti delle Aziende sanitarie risulta abilitato alla consultazione del FSE, con significative differenze regionali. Le percentuali oscillano tra lo 0% della Liguria e il 100% in Lombardia, Molise, Province autonome di Bolzano e Trento, Piemonte, Puglia, Sardegna, Toscana, Valle d’Aosta e Veneto. Al di sotto della media nazionale si collocano Sicilia (73%), Lazio (59%), Abruzzo (28%), Calabria (25%), Marche (2%) e Umbria (1%). La Liguria rimane il fanalino di coda con una totale assenza di medici specialisti abilitati (0%) (figura 7).
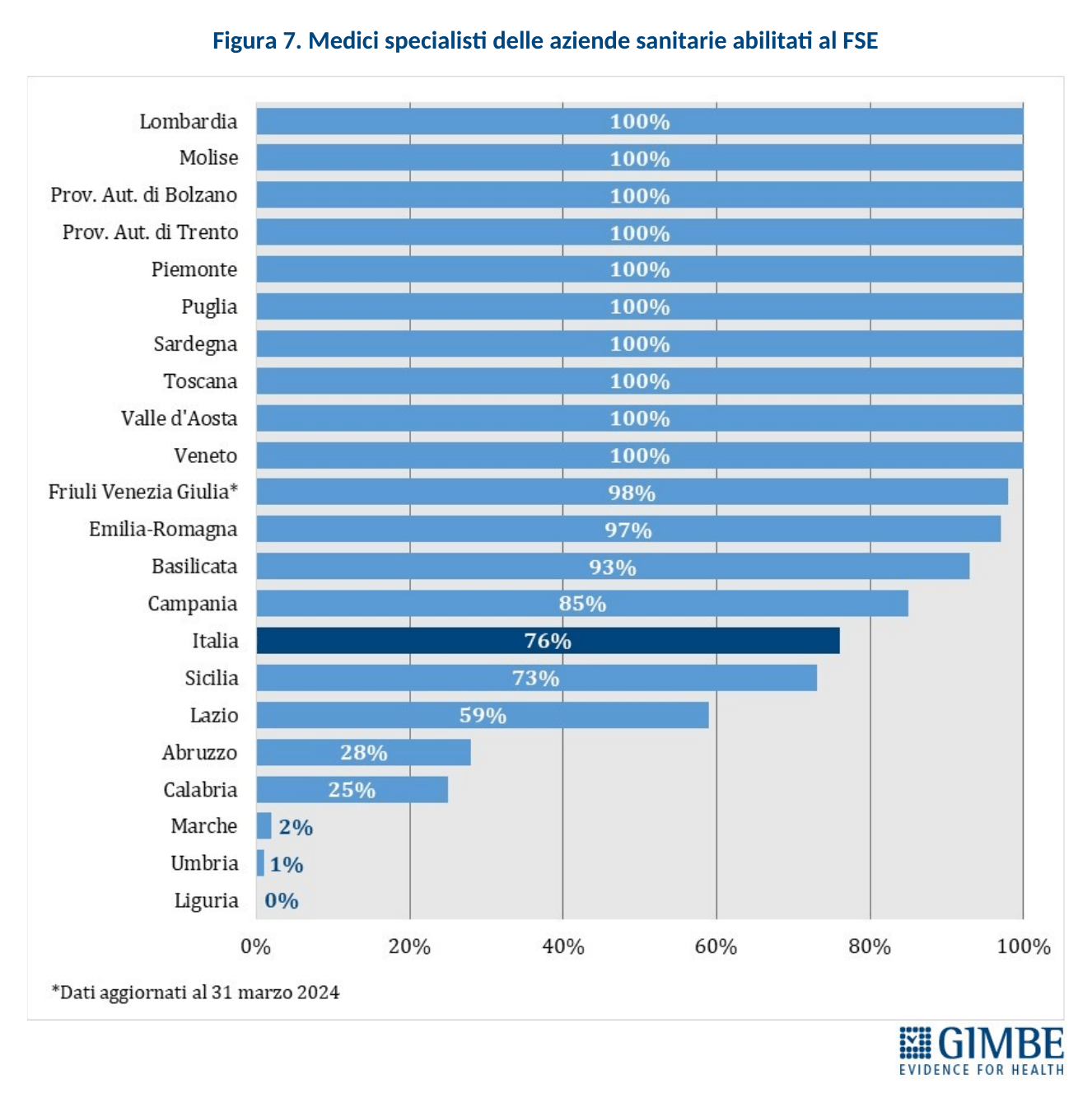
A partire dal 2025, un’importante innovazione è destinata a incrementare ulteriormente l’uso del FSE: la dematerializzazione della ricetta bianca. Grazie a questa evoluzione, anche le prescrizioni non a carico del SSN saranno disponibili in formato elettronico e gestibili direttamente attraverso il FSE. «La ricetta bianca dematerializzata – commenta Cartabellotta – rappresenta un significativo passo avanti verso una sanità sempre più digitale e integrata. Sebbene rimanga per il paziente la possibilità di ricevere la ricetta via email, WhatsApp o di ritirare il farmaco direttamente in farmacia tramite il proprio codice fiscale, il FSE diventerà il fulcro di una gestione completa, sicura e trasparente delle prescrizioni mediche».
«Per ridurre le diseguaglianze – aggiunge Cartabellotta – è indispensabile un nuovo patto nazionale per la sanità digitale, che coinvolga il Governo e le amministrazioni regionali. Senza un piano di integrazione nazionale, rischiamo di generare nuove diseguaglianze in un sistema sanitario che già viaggia a velocità diverse, dove tecnologia e innovazione rimangono accessibili solo a una parte della popolazione. Questo finisce per escludere proprio le persone che più dovrebbero beneficiare della trasformazione digitale: anziani, persone sole, residenti in aree isolate o disagiate, di basso livello socio culturale».
In un contesto in cui il FSE rappresenta il pilastro della trasformazione digitale di una moderna sanità pubblica, la Fondazione GIMBE esorta le istituzioni ad adottare misure concrete volte a migliorare l’alfabetizzazione digitale di cittadini, pazienti, caregiver, familiari e professionisti sanitari, rafforzare le infrastrutture digitali, standardizzare le procedure di accesso al fine di garantire un’adozione uniforme del FSE su tutto il territorio nazionale. «Affinché il FSE diventi davvero uno strumento inclusivo, capace di rispondere alle esigenze di ogni cittadino – conclude Cartabellotta – è infine fondamentale superare con iniziative di formazione e sensibilizzazione la scarsa alfabetizzazione digitale di una parte significativa dei cittadini e i timori legati alla privacy dei dati personali, che oggi rappresentano ostacoli rilevanti ad un’adozione diffusa del FSE».
Download comunicato
4 novembre 2024
Manovra 2025, per la sanità i conti non tornano: rispetto alle misure previste, mancano € 19 miliardi da qui al 2030. Nel 2027 il finanziamento pubblico scende al 5,9% del PIL, minimo storico. L’incremento annuo del fondo sanitario rimane ben al di sotto del 2,6% raccomandato dall’OCSE. In commissioni bilancio riunite audizione della Fondazione GIMBE con le proposte sul rifinanziamento
«Il Disegno di Legge sulla Manovra 2025 – ha dichiarato Nino Cartabellotta, Presidente della Fondazione GIMBE – è molto lontano dalle necessità della sanità pubblica: le risorse stanziate non bastano a risollevare un Servizio Sanitario Nazionale (SSN) in grave affanno, sono ampiamente insufficienti per finanziare tutte le misure previste dalla Manovra e mancano all’appello priorità rilevanti per la tenuta della sanità pubblica». Queste le criticità principali emerse dall’audizione della Fondazione GIMBE presso le Commissioni Bilancio riunite di Camera e Senato, dove il Presidente ha invitato a non utilizzare la sanità come terreno di scontro politico ed ha avanzato proposte concrete per il rifinanziamento del Fondo Sanitario Nazionale (FSN).
FONDO SANITARIO NAZIONALE. «Innanzitutto – ha spiegato Cartabellotta – il titolo dell’art. 47 “Rifinanziamento del Fabbisogno Sanitario Nazionale Standard” e ancor più le modalità con cui vengono presentati gli importi sono fuorvianti: vengono riportati solo gli incrementi cumulativi del FSN, anziché le risorse aggiunte annualmente, con la relativa rideterminazione del FSN». Cartabellotta ha proposto di rinominare l’art. 47 in “Fabbisogno Sanitario Nazionale Standard” e di esplicitare per ciascun anno sia l’incremento in valore assoluto, sia l’importo rideterminato del FSN (tabella 1).
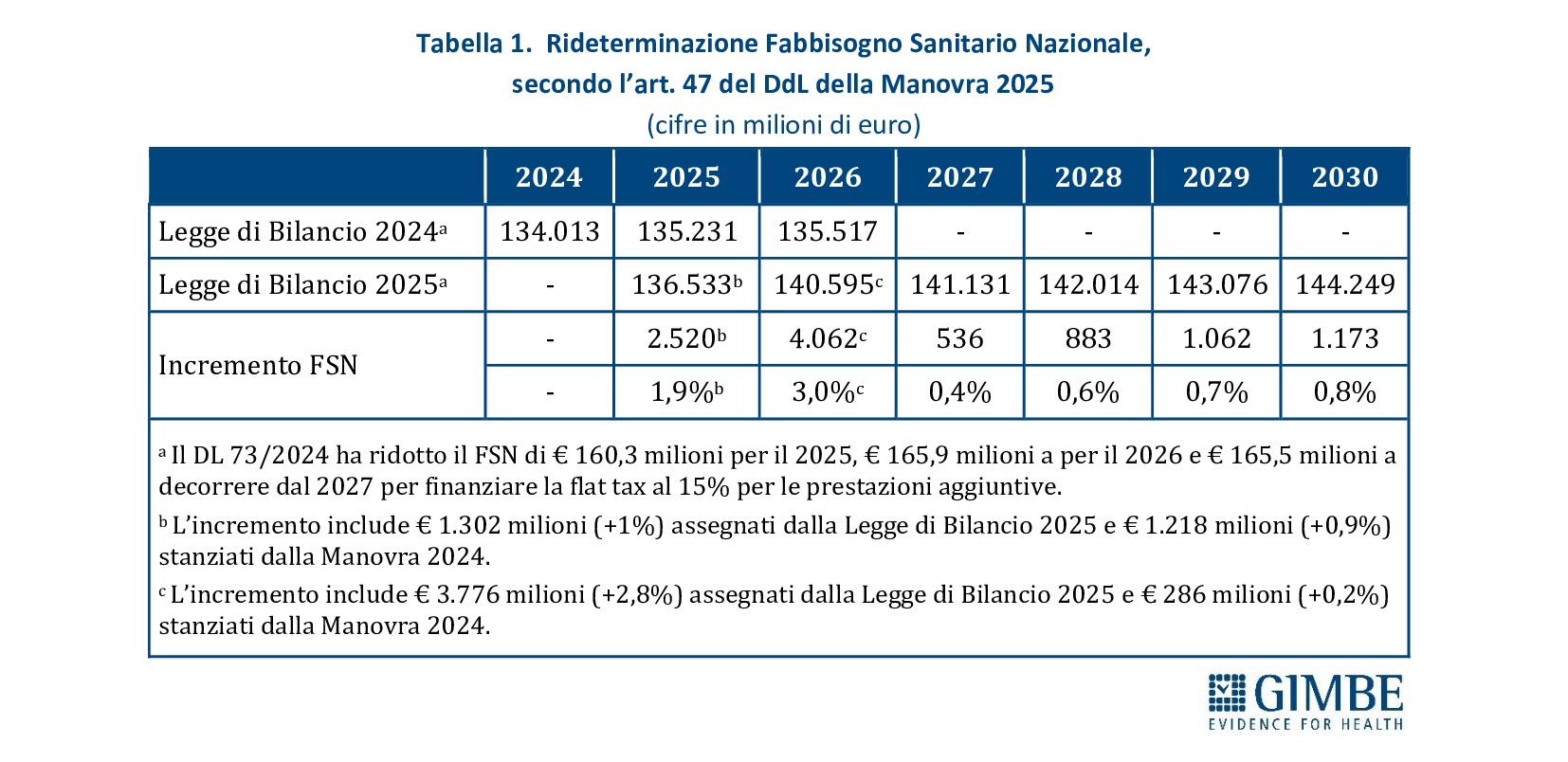
La Fondazione ha evidenziato come la crescita del FSN sia nettamente insufficiente rispetto alle difficoltà della sanità pubblica di garantire in maniera equa il diritto alla tutela della salute. «L’incremento di € 2,5 miliardi per il 2025, che porta “in dote” € 1,2 miliardi dalla Manovra 2024 – spiega Cartabellotta – aumenta il FSN a € 136,5 miliardi, di fatto solo dell’1% rispetto a quanto già fissato nel 2024». E negli anni successivi, eccezion fatta per il 2026 (+3%), gli incrementi percentuali del FSN sono risibili: +0,4% nel 2027, +0,6% nel 2028, +0,7% nel 2029 e +0,8% nel 2030.
«Ma soprattutto – ha rilevato il Presidente – emerge chiaramente la riduzione degli investimenti per la sanità rispetto alla ricchezza prodotta dal Paese, segno che il rafforzamento del SSN e la tutela della salute non sono una priorità nemmeno per l’attuale Governo». Infatti, in termini di percentuale di PIL, il FSN scende dal 6,12% del 2024 al 6,05% nel 2025 e 2026, per poi precipitare al 5,9% nel 2027, al 5,8% nel 2028 e al 5,7% nel 2029 (figura 1). «Questo trend – ha osservato Cartabellotta – riflette il continuo disinvestimento dalla sanità pubblica, avviato nel 2012 e perpetrato da tutti i Governi. L’aumento progressivo del FSN in valore assoluto, sempre più sbandierato come un grande traguardo, è in realtà una mera illusione: perché la quota di PIL destinata alla sanità cala inesorabilmente, fatta eccezione per gli anni della pandemia quando i finanziamenti straordinari per la gestione dell’emergenza e il calo del PIL nel 2020 hanno mascherato il problema. E con la Manovra 2025 si scende addirittura sotto la soglia psicologica del 6%, toccando il minimo storico» (figura 2).
MISURE PREVISTE. Il Presidente ha poi presentato l’analisi dettagliata delle misure previste dall’art. 47 della Manovra 2025, evidenziando un netto divario con le risorse stanziate. Nel periodo 2025-2030, il costo complessivo delle misure ammonta a € 21.365 milioni, a cui vanno aggiunti i rinnovi contrattuali del personale sanitario, non riportati dal testo della Manovra. Costi che la Fondazione GIMBE ha stimato in € 7.649 milioni: € 3.618 milioni per il triennio 2025-2027 e € 4.031 milioni per il 2028-2030. «Calcolatrice alla mano – ha chiosato Cartabellotta – le misure previste dalla Manovra per il periodo 2025-2030 hanno un impatto complessivo di oltre € 29 miliardi, mentre le risorse stanziate ammontano a circa € 10,2 miliardi. Con un divario che sfiora i € 19 miliardi e un SSN già in grave affanno, è ovvio che anche le Regioni più virtuose faticheranno a implementare le misure disposte dalla Manovra e dovranno tagliare i servizi e/o aumentare le imposte regionali». (tabella 2: gap tra misure previste e risorse stanziate 2025-2030; tabella 3: dettaglio misure previste art. 47)
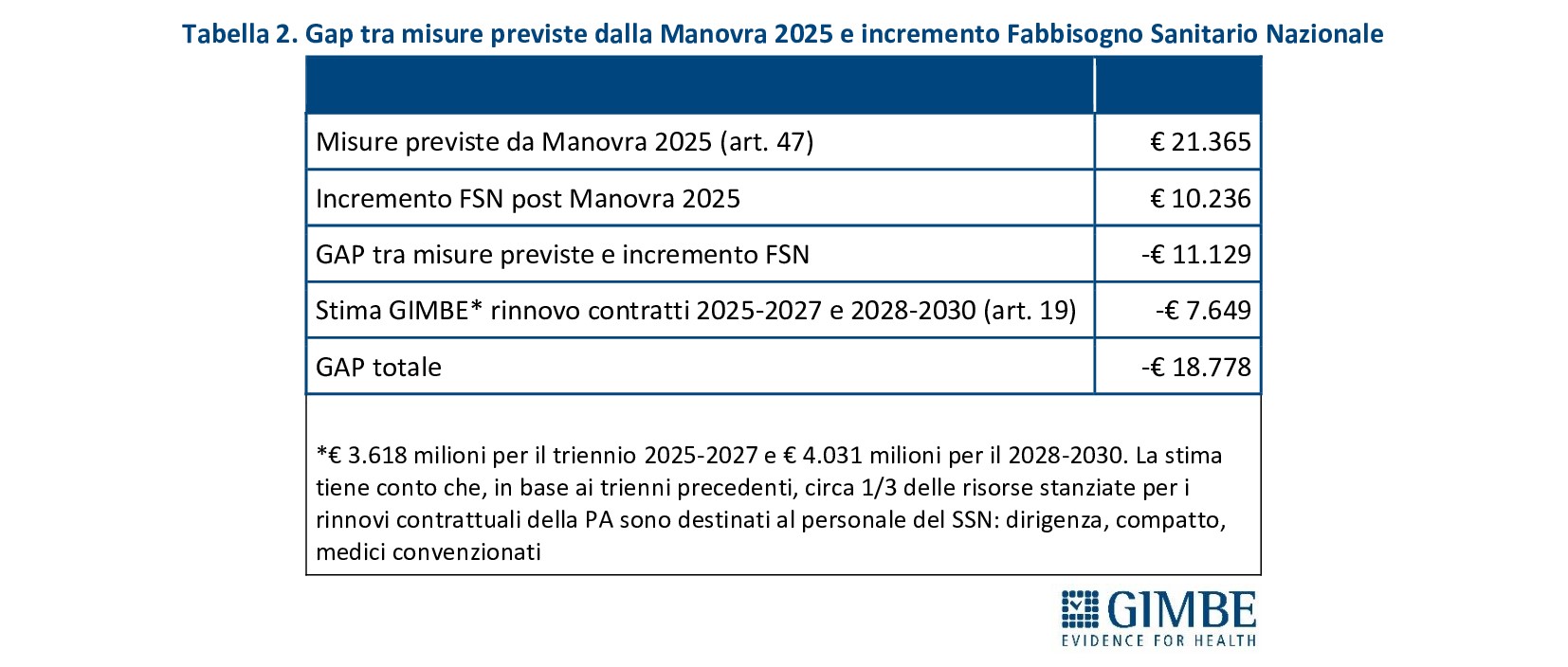
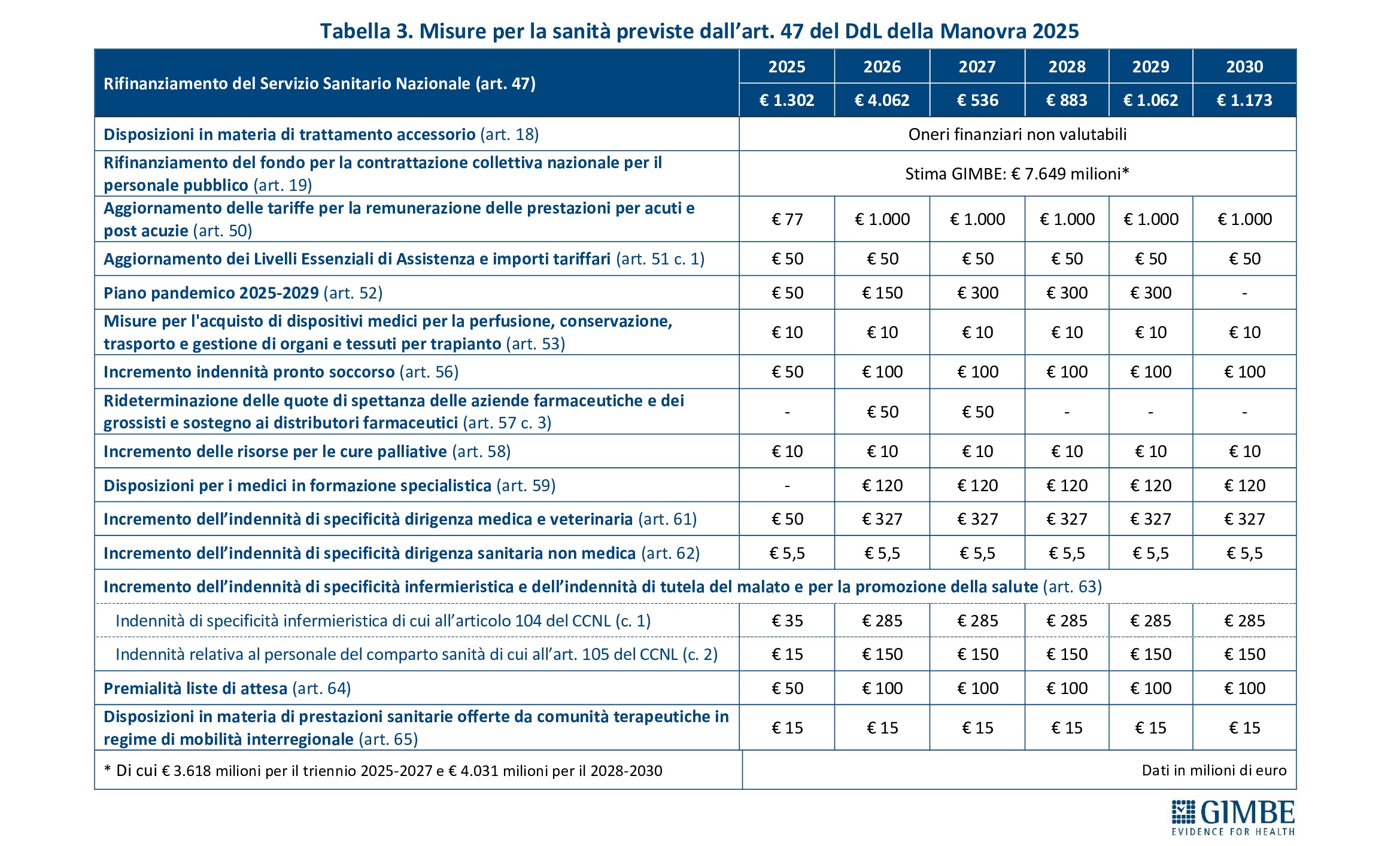
MISURE NON PREVISTE «Dalla Manovra 2025 – ha rilevato Cartabellotta – restano escluse priorità cruciali per la tenuta del SSN. Innanzitutto, il piano straordinario di assunzione medici e infermieri, l’abolizione del tetto di spesa per il personale e risorse adeguate per restituire attrattività al SSN, visto che le indennità di specificità sono solo briciole. Mancano inoltre risorse per ridurre/abolire il payback sui dispositivi medici e per gestire il continuo sforamento del tetto di spesa della farmaceutica diretta, che pesa sempre di più sull’industria del farmaco». Infine, anche i “nuovi” LEA per le prestazioni specialistiche e protesiche, attesi da ben 8 anni, rischiano di slittare oltre il 1° gennaio 2025, per esiguità delle risorse stanziate.
IL RIFINANZIAMENTO DEL SSN. Secondo il report OCSE sulla sostenibilità fiscale dei servizi sanitari, pubblicato nel gennaio 2024, la spesa sanitaria crescerà “fisiologicamente” in media del 2,6% annuo fino al 2040, spinta dal costo crescente di farmaci e tecnologie sanitarie, invecchiamento della popolazione e inflazione. «Purtroppo – ha spiegato Cartabellotta – gli incrementi previsti dalla Manovra 2025, ben al di sotto di questa soglia, non saranno sufficienti a mantenere il passo, lasciando il nostro SSN sempre più indietro». Con il finanziamento assegnato dalla Legge di Bilancio 2025, infatti, dal 2026 ci allontaneremo dal tasso di crescita del 2,6% annuo, accumulando un gap di circa € 12 miliardi nel 2030 (figura 3).
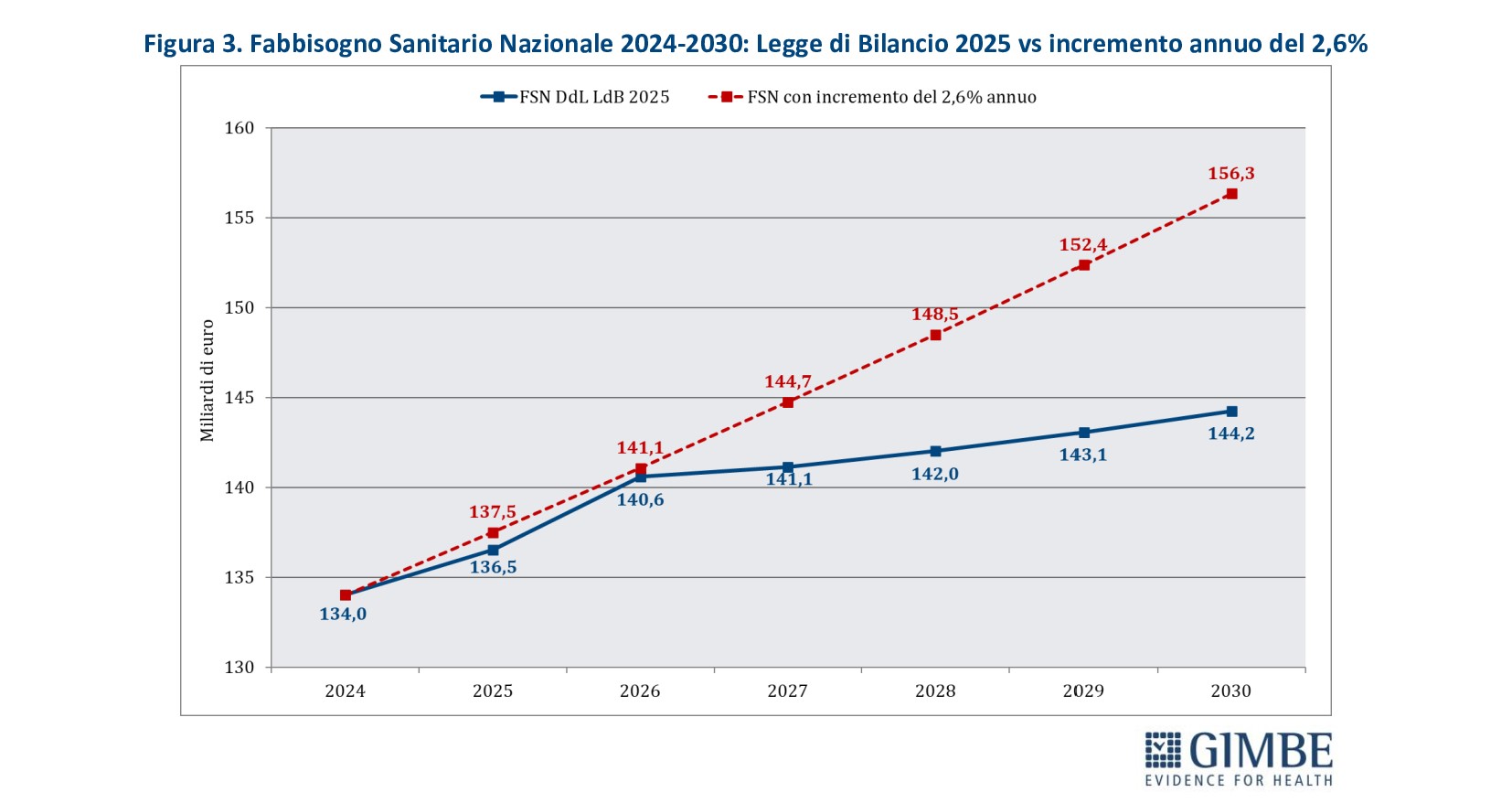
PROPOSTE PER IL RIFINANZIAMENTO DEL SSN. «Se il nostro Paese intende davvero rilanciare il SSN – ha continuato il Presidente – è indispensabile avviare un rifinanziamento progressivo accompagnato da coraggiose riforme di sistema. Perché aggiungere fondi senza riforme riduce il valore della spesa sanitaria, mentre fare riforme “senza maggiori oneri per la finanza pubblica” crea solo “scatole vuote”, come il DL anziani, il DL liste di attesa e il DdL sulle prestazioni sanitarie. Nonostante la stagnante crescita economica, gli enormi interessi sul debito pubblico e l’entità dell’evasione fiscale, con un approccio scientifico e la giusta volontà politica è possibile pianificare un incremento percentuale annuo del FSN, al di sotto del quale non scendere, a prescindere dagli avvicendamenti dei Governi».
Seguendo le opzioni politiche suggerite dal report OCSE del gennaio 2024, la Fondazione GIMBE ha presentato in audizione proposte concrete per rifinanziare il SSN. Nell’impossibilità di aumentare la spesa pubblica totale visto l’inverosimile balzo del PIL nel breve-medio termine e i vincoli EU sul debito, occorre puntare sulla combinazione delle altre strategie proposte dall’OCSE. Innanzitutto, aumentare le risorse per la sanità, riallocandole da altri capitoli di spesa pubblica e/o introducendo tasse di scopo, in particolare su prodotti che danneggiano la salute (sin taxes): sigarette, alcool, gioco d’azzardo, bevande e prodotti zuccherati, e/o tassando i redditi milionari e/o gli extra-profitti di multinazionali. In secondo luogo, rivalutare i confini tra spesa pubblica e spesa privata: previo aggiornamento efficace dei Livelli Essenziali di Assistenza (le prestazioni che il SSN è tenuto a fornire a tutte le persone, gratuitamente o dietro pagamento di ticket), occorre attuare una “sana riforma” della sanità integrativa che permetta di coprire i bisogni di salute aumentando la spesa intermediata e riducendo quella pagata di tasca dai cittadini (out-of-pocket); rivedere le compartecipazioni alla spesa sanitaria; incentivare, previa definizione di una governance nazionale, le partnership pubblico-privato. Infine, attuare un Piano Nazionale di disinvestimento da sprechi e inefficienze per aumentare il valore della spesa sanitaria.
«È ormai tempo di rimboccarsi le maniche – ha concluso Cartabellotta – abbandonando sia i proclami populisti del Governo sia le proposte irrealistiche di rifinanziamento delle forze di opposizione, evitando di fare della sanità un campo di battaglia politica. Perché senza un adeguato potenziamento del SSN con adeguate risorse e coraggiose riforme di sistema, non resterà che assistere impotenti al suo declino: vedremo dissolversi la sua funzione di tutela universale della salute, disattendendo il principio sancito dall’art. 32 della Costituzione. Di conseguenza, è indispensabile ripensare le politiche allocative del Paese per contrastare la progressiva demotivazione e fuga del personale sanitario dal SSN, le difficoltà di accesso alle innovazioni farmacologiche e tecnologiche, le diseguaglianze nell’accesso a servizi e prestazioni sanitarie, l’aumento della spesa privata e la rinuncia alle cure. Altrimenti, diremo definitivamente addio all’universalismo, all’uguaglianza e all’equità, princìpi fondanti del SSN».
Download comunicato
25 ottobre 2024
Manovra 2025: per la sanità numeri fuorvianti, risorse insufficienti per le troppe misure. Per il 2025 solo € 1,3 miliardi in più e dopo il 2026 solo briciole per il fondo sanitario. Regioni al bivio: tagliare i servizi o aumentare le tasse. Personale sanitario e cittadini lasciati senza risposte, con la sanità pubblica in grande affanno
Secondo il DdL sulla Manovra 2025, il Fondo Sanitario Nazionale (FSN) raggiungerà € 136.533 milioni nel 2025, € 140.595 milioni nel 2026 e € 141.131 milioni nel 2027 (figura 1). «Tuttavia - sottolinea Nino Cartabellotta, Presidente della Fondazione GIMBE - le risorse, destinate principalmente ai rinnovi contrattuali del personale non consentiranno di attuare il piano straordinario di assunzioni di medici e infermieri fortemente voluti dal Ministro Schillaci, né tantomeno di eliminare il tetto di spesa per il personale sanitario, contrariamente a quanto previsto dal DL Liste di attesa. Positivo l’aggiornamento delle tariffe delle prestazioni per acuti e post-acuti, ma solo a partire dal 2026, mentre le esigue risorse destinate all’aggiornamento dei LEA rischiano di ritardare ulteriormente l’esigibilità delle prestazioni di specialistica ambulatoriale e di protesica».
Di fronte alla girandola di numeri, spesso presentati ed interpretati in modo soggettivo o addirittura strumentalizzati, la Fondazione GIMBE ha condotto un’analisi indipendente sui finanziamenti destinati dalla Manovra alla sanità, al fine di fornire informazioni obiettive, trasparenti ed utili ad informare il confronto politico e il dibattito pubblico in vista della discussione parlamentare sulla Manovra.
FONDO SANITARIO NAZIONALE. Secondo la Legge di Bilancio 2025, il FSN nel 2025 crescerà di € 2.520 milioni (+1,9%), di cui € 1.302 milioni sono nuovi stanziamenti e € 1.218 milioni già assegnati dalla Manovra precedente. «Tuttavia le modalità con cui vengono presentati nell’art. 47 gli importi per gli anni successivi – spiega Cartabellotta – risultano fuorvianti: i € 5.078 milioni per il 2026, € 5.780 milioni per il 2027 e le cifre sino al 2030 indicano infatti l’incremento cumulativo del FSN e non gli stanziamenti specifici per ciascun anno». Gli aumenti effettivi previsti dalla Manovra sono: € 4.062 milioni nel 2026 (+3%), € 536 milioni nel 2027 (+0,4%), € 883 milioni nel 2028 (+0,6%), € 1.062 milioni nel 2029 (+0,7%) e € 1.173 milioni dal 2030 (+0,8%) (tabella 1). «Di conseguenza – commenta il Presidente – la Manovra, nonostante gli annunci, non prospetta alcun rilancio progressivo del FSN, lasciando il Servizio Sanitario Nazionale (SSN) con risorse insufficienti per affrontare le crescenti necessità di cittadini e professionisti». IL trend del FSN mantiene infatti l’andamento consolidato sino al 2026, per poi tornare a livelli del periodo pre-pandemia (figura 1).
Peraltro, una quota delle risorse incrementali, pari a € 883 milioni per il 2028, € 1.945 milioni per il 2029 e € 3.117 milioni a decorrere dall’anno 2030, dovrà essere accantonata per i rinnovi contrattuali relativi al periodo 2028-2030. Allo stesso modo, € 928 milioni per il 2026, € 478 milioni per il 2027 e € 528 milioni a decorrere dal 2028 sono destinati all’incremento delle risorse destinate al raggiungimento degli obiettivi sanitari di carattere prioritario e di rilevo nazionale.
MISURE PREVISTE (tabella 2). L’art. 47 sul “Rifinanziamento del Servizio Sanitario Nazionale” individua 15 articoli con le misure da finanziare. «Tuttavia, se da un lato quasi tutte le misure previste dalla Manovra sono a valere sul FSN – spiega Cartabellotta – lascia molto perplessi il fatto che gli incrementi annuali del FSN non siano sufficienti a coprire tutte le misure previste. Di conseguenza le Regioni, per riuscire a realizzare tutti gli obiettivi previsti dalla Legge di Bilancio 2025 per la sanità, dovranno operare scelte drastiche: razionalizzare la spesa, tagliare altri servizi o aumentare l’addizionale IRPEF». Ad esempio nel 2026, a fronte di un aumento del FSN di € 4.062 milioni, sono previste misure per un totale di € 2.372,5 milioni, senza considerare il trattamento accessorio (art. 18) e il rifinanziamento del fondo per la contrattazione collettiva nazionale per il personale pubblico (art. 19).
La Manovra include anche altre misure che avranno un impatto economico sulle Regioni, ma che non sono contemplate nell’art. 47: la sperimentazione della riforma sulla disabilità (art. 38), il fondo nazionale per il contrasto alle dipendenze comportamentali dei giovani (art. 40), il fondo per gli accertamenti medico-legali e tossicologico-forensi (art. 41).
Misure per il personale sanitario. Dagli articoli sulle “Disposizioni in materia di trattamento accessorio” (art. 18) e sul “Rifinanziamento del fondo per la contrattazione collettiva nazionale per il personale pubblico” (art. 19) non è possibile stimare l’impatto economico, nemmeno analizzando la relazione tecnica. «Considerando solo i rinnovi contrattuali per il personale dipendente (dirigenza e comparto) e per i medici convenzionati – rileva Cartabellotta – e prendendo a riferimento gli oltre € 2.400 milioni stanziati dalla Legge di Bilancio 2024 per il triennio 2019-2021, le risorse dovrebbero coprire il contratto 2022-2024, già scaduto, e quelli relativi ai trienni 2025-2027 e 2028-2030, per un totale di oltre € 7 miliardi entro il 2030». Vengono incrementate le indennità di specificità: per la dirigenza medica e veterinaria (art. 61) di € 50 milioni per il 2025 e € 327 milioni a decorrere dal 2026; per la dirigenza sanitaria non medica (art. 62) di € 5,5 milioni a decorrere dal 2025; l’indennità di specificità infermieristica e quella per la tutela del malato e la promozione della salute (art. 63) riceveranno € 35 milioni nel 2025 e € 285 milioni dal 2026, a cui si aggiungeranno € 15 milioni nel 2025 e € 150 milioni dal 2026 per altre figure sanitarie. «È evidente – commenta il Presidente – che tutte queste indennità, salvo briciole, saranno concretamente esigibili dal personale solo a partire dal 2026». Viene infine aumentata l’indennità di pronto soccorso (art. 56) con € 50 milioni per il 2025 e € 100 milioni dal 2026 e migliorato il trattamento economico per i medici in formazione specialistica (art. 59), in particolare per le specializzazioni meno ambite. «In termini assoluti – chiosa Cartabellotta – si tratta di un aumento da € 26.000 euro annui a € 27.135 per tutte le specialità e a € 28.785 per quelle meno ambite: cifre irrisorie per convincere i giovani medici a scegliere specialità che oggi non risultano più attrattive».
Per l’aggiornamento dei Livelli Essenziali di Assistenza e degli importi tariffari (art. 51 c. 1), i € 50 milioni annui stanziati a partire dal 2025, sono secondo Cartabellotta «assolutamente insufficienti, aumentando il rischio concreto di ulteriori ritardi nell’esigibilità delle prestazioni di specialistica ambulatoriale e di protesica, ormai al palo da 8 anni». Al contrario, una quota significativa di risorse viene destinata all’aggiornamento delle tariffe per remunerazione delle prestazioni per acuti e post acuzie (art. 50). Nello specifico, spiega il Presidente, «nel 2025 sono previsti € 77 milioni per le prestazioni post-acuzie, mentre dal 2026 si stanzieranno€ 350 milioni per le prestazioni post-acuzie e € 650 milioni per quelle per acuti, per un totale di € 1 miliardo annuo».
Relativamente alle misure per abbattere le liste di attesa, è previsto un ulteriore aumento del tetto di spesa per l’acquisto di prestazioni sanitarie da soggetti privati accreditati (art. 48), che crescerà dello 0,5% per il 2025 (€ 61,5 milioni) e dell’1% dal 2026 (€ 123 milioni). Inoltre sono introdotte premialità per le Regioni (art. 64) che rispettano i criteri sui Livelli Essenziali di Assistenza sulle liste d’attesa, con uno stanziamento di € 50 milioni nel 2025 e € 100 milioni dal 2026.
Altre disposizioni di spesa riguardano l’attuazione del Piano pandemico 2025-2029 (art. 52), che prevede € 50 milioni per il 2025, € 150 milioni per il 2026 e € 300 milioni annui dal 2027. Per le cure palliative (art. 58) è previsto un aumento di € 10 milioni annui a partire dal 2025, che si somma ai € 100 milioni del FSN. Le prestazioni sanitarie offerte da comunità terapeutiche in regime di mobilità interregionale (art. 65) riceveranno € 15 milioni annui a partire dal 2025 per sostenere le prestazioni a favore di cittadini con dipendenza da sostanze. Infine per le patologie da dipendenze (art. 66) sono previsti € 50 milioni annui dal 2025.
«Ancora una volta – conclude Cartabellotta – la Legge di Bilancio tradisce le legittime aspettative di professionisti sanitari e cittadini, oggi alle prese con un SSN in grande affanno nel rispondere ai bisogni di salute della popolazione. Soprattutto per la progressiva carenza di personale, in particolare infermieristico, che vive una stagione di demotivazione e disaffezione per la sanità pubblica senza precedenti. Dall’analisi delle risorse assegnate alla sanità emergono quattro punti estremamente critici. Innanzitutto la “cosmesi” sul FSN per il 2025, che tradisce ampiamente i proclami dell’Esecutivo: l’incremento reale è di soli € 1,3 miliardi, rispetto ai € 3,5 miliardi annunciati, rendendo impossibile soddisfare le richieste dei professionisti sanitari, che infatti hanno già annunciato uno sciopero per il 20 novembre. In secondo luogo, l’unico reale incremento di risorse è previsto solo nel 2026, quando lo Stato potrà disporre delle liquidità derivanti dalla sospensione del credito di imposta delle banche. Terzo, le risorse si disperdono in troppi rivoli, senza una chiara visione di rilancio del SSN, con un numero eccessivo di misure rispetto alle risorse assegnate, a valere sul FSN: una (non) strategia che finirà per mettere le Regioni davanti a un bivio, costrette a scegliere da quale lato “tirare” una coperta troppo corta. Infine, non si intravede alcun rilancio progressivo del finanziamento pubblico che, dopo la “fiammata” del 2026, torna a cifre da manutenzione ordinaria dell’era pre-pandemica. Nonostante la sanità pubblica sia oggi la vera emergenza del Paese, le scelte politiche rimangono inesorabilmente in linea con quelle degli ultimi 15 anni: tutti i Governi hanno definanziato il SSN e nessuno è stato in grado di elaborare un piano di rilancio del finanziamento pubblico, accompagnato da una coraggiosa stagione di riforme per ammodernare e riorganizzare la più grande opera pubblica del Paese, quel SSN istituito per tutelare la salute di tutte le persone. Un tradimento dell’art. 32 della Costituzione e dell’universalismo, dell’uguaglianza e dell’equità, princìpi fondamentali del nostro insostituibile SSN».
Download comunicato
23 ottobre 2024
Disegno di Legge sulle prestazioni sanitarie: misure a costo zero e 7 decreti attuativi rischiano di lasciare irrisolto il problema delle liste d'attesa. Senza risorse in Legge di Bilancio 2025 il DdL rimane una scatola vuota. Audizione della Fondazione GIMBE al Senato
«Il Disegno di Legge sulle prestazioni sanitarie – dichiara Nino Cartabellotta, Presidente della Fondazione GIMBE – non prevede investimenti ad hoc e sarà necessario attendere il testo della manovra per capire se la norma diventerà operativa o rimarrà una scatola vuota. Si continua sulla strada di un approccio “a costo zero” che non risponde alle reali esigenze di potenziamento della sanità pubblica e rischia di compromettere l’efficacia delle azioni proposte, soprattutto in un contesto in cui il SSN soffre di un cronico sottofinanziamento». Questa la principale criticità emersa dall’analisi GIMBE del testo del DdL S. 1241 presentata ieri, insieme ad alcune proposte, in audizione presso la 10a Commissione del Senato.
CRITICITÀ RELATIVE ALL’IMPIANTO GENERALE DEL DdL
Misure previste. I tempi di attesa aumentano a causa dello squilibrio tra l’offerta e la domanda di prestazioni sanitarie, che non sempre soddisfa reali bisogni di salute. Infatti una quota di esami diagnostici e visite specialistiche è inappropriata: la loro esecuzione non apporta alcun beneficio in termini di salute e contribuisce ad “ingolfare” il sistema, lasciando indietro i pazienti più gravi. «Tuttavia le misure previste dal DdL – commenta Cartabellotta – sulla scia del DL “Liste di Attesa”, oltre a potenziare gli strumenti di governance centrale, prevedono solo di inseguire la domanda aumentando l’offerta. Una strategia perdente: come dimostrano numerosi studi, infatti, una volta esaurito nel breve periodo il cosiddetto “effetto spugna”, l’incremento dell’offerta finisce per indurre un ulteriore aumento della domanda». In tal senso, è indispensabile definire criteri di appropriatezza di esami e visite specialistiche e un piano di formazione sui professionisti e d’informazione sui pazienti, al fine di arginare la domanda inappropriata di prestazioni.
Nello specifico, ha spiegato Cartabellotta «integrando le misure del DL liste di attesa, il nuovo provvedimento pone le basi per valutare l’appropriatezza delle prestazioni (Disposizioni in materia di prescrizione ed erogazione delle prestazioni di specialistica ambulatoriale), espande gli strumenti di governance nazionale (Istituzione e funzionamento del Sistema nazionale di governo delle liste di attesa) e di feedback degli utenti (Istituzione del registro delle segnalazioni e funzionalità dell’Osservatorio nazionale sulle liste di attesa). Tuttavia per aumentare l’offerta punta sugli specialisti ambulatoriali convenzionati, sul privato accreditato e sul lavoro flessibile». In particolare, prevede di investire € 100 milioni per il 2025 e per il 2026 (ma a valere sul FSN, ovvero senza risorse aggiuntive), aumentando il numero delle ore degli specialisti ambulatoriali: la previsione è di oltre 1 milione di ore aggiuntive per arrivare ad erogare più di 3 milioni di prestazioni. Inoltre, aumenta le soglie per acquisto di prestazioni dal privato accreditato, oltre quanto già previsto dalla Legge di Bilancio 2024, mettendo sul piatto ulteriori € 184,5 milioni per i prossimi due anni (Tabella 1). Tale incremento è destinato prioritariamente alle prestazioni erogate dalle strutture (n. 54) dotate di pronto soccorso e inserite nella rete dell’emergenza-urgenza. «Un criterio – ha commentato il Presidente – che favorisce prevalentemente Lombardia (n. 24 strutture) e Lazio (n. 13 strutture), così come già accaduto con l’aumento del tetto per l’acquisto di prestazioni dal privato accreditato disposto dalla Legge di Bilancio 2024, parametrato alla spesa del 2011».
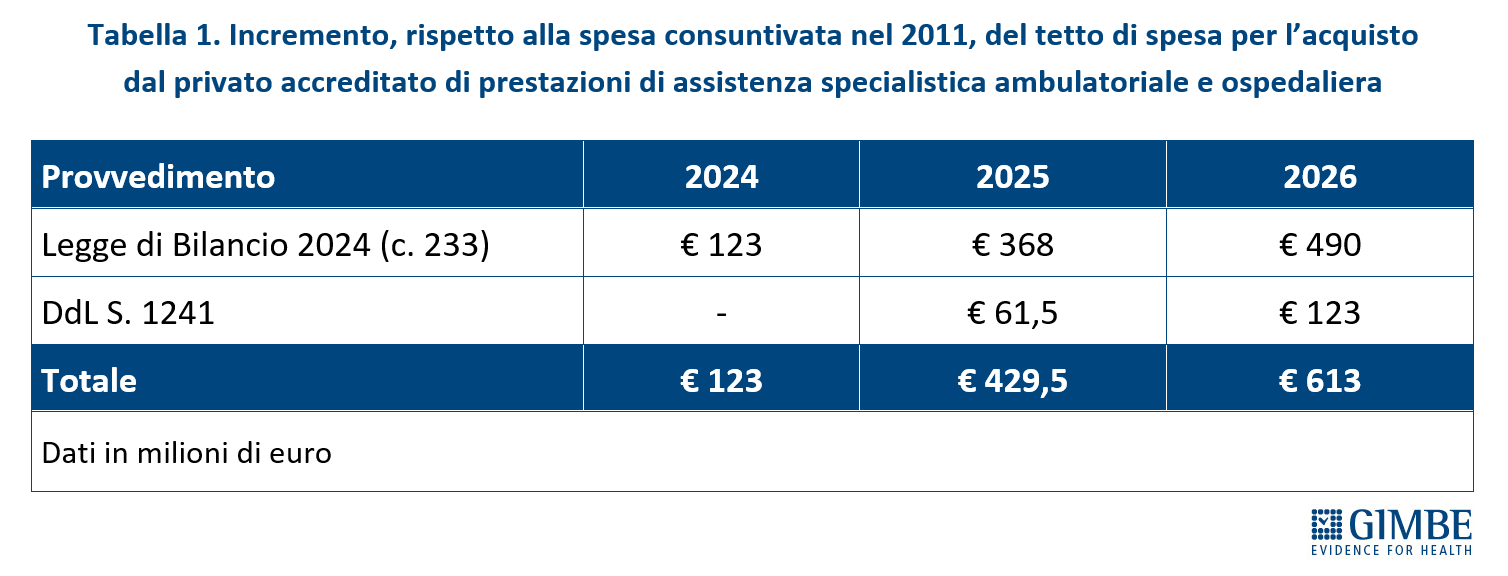
Altra misura degna di rilievo è l’indennità di risultato (≥ 30%) per direttori generali, sanitari, amministrativi, e direttori di struttura complessa delle Aziende sanitarie. «Una strategia sicuramente efficace – ha spiegato Cartabellotta – ma nell’impossibilità di “aggiustare” statisticamente il dato sull’appropriatezza delle prestazioni c’è il rischio, ben documentato in letteratura, di comportamenti opportunistici al fine di ottenere l’indennità di risultato».
Decreti attuativi e tempi di attuazione. Il DdL prevede 7 decreti attuativi e per 2 di loro non sono nemmeno stabiliti i termini di pubblicazione. «Un numero così elevato di decreti attuativi – commenta Cartabellotta – lascia molte perplessità sui tempi di attuazione delle misure. I tempi previsti per la pubblicazione dei decreti attuativi, rispetto alle loro finalità, sono troppo stretti considerati anche i ritardi già accumulati da quelli previsti dal DL 74/2024, di cui 6 sono già scaduti». Questo aumenta l’incertezza sui tempi di attuazione delle misure, perché tra valutazioni tecniche, passaggi burocratici tra Ministeri e attriti politici, dei decreti attuativi si perdono spesso le tracce, rendendo impossibile applicare le misure previste.
Aspetti finanziari. Tutte le misure previste sono senza maggiori oneri per la finanza pubblica. Delle disposizioni 8 sono senza maggiori oneri per la finanza pubblica, 2 a valere su risorse già stanziate (es. Fondo Sanitario Nazionale) e 3 a valere su misure compensative. «In attesa del testo della Legge di Bilancio 2025 – commenta Cartabellotta – il testo del DdL conferma la decisione del Governo di non investire ulteriori risorse in sanità».
Le proposte della Fondazione GIMBE. È urgente investire sul personale sanitario, sia per incrementare l’attrattività della carriera nel SSN, aumentando i salari e migliorando le condizioni di lavoro, sia in termini di valorizzazione professionale. Attualmente, il SSN sta affrontando una crisi del capitale umano senza precedenti che riguarda non solo la carenza di medici e, soprattutto, di infermieri ed altri professionisti sanitari, ma anche la loro motivazione personale, fortemente in calo dopo la pandemia. «Un’ulteriore pressione sui professionisti in servizio – afferma Cartabellotta – senza un adeguato ricambio generazionale e incentivi appropriati, rischia di far aumentare i fenomeni di fuga dal SSN, già in preoccupante crescita».
È essenziale superare la “visione prestazionistica” del SSN, per riportare al centro delle attività dell’organizzazione i bisogni di salute e la presa in carico dei pazienti, in particolare quelli cronici. Per farlo, è necessaria una governance più snella e una leale collaborazione tra Stato e Regioni, superando i numerosi attriti che spesso rallentano l’implementazione delle politiche sanitarie.
«Il disegno di legge – ha concluso Cartabellotta – integra il DL liste di attesa offrendo diversi strumenti per la governance nazionale. Tuttavia la sua attuazione appare troppo macchinosa, con tempi medio-lunghi, ostaggio di numerosi decreti attuativi e che richiedono la stretta collaborazione di Regioni e Aziende sanitarie. Il DdL 1241, di fatto, non introduce interventi efficaci per ridurre la domanda inappropriata mentre, sul fronte del potenziamento dell’offerta, ad invarianza di risorse punta esclusivamente su specialisti ambulatoriali convenzionati e privato accreditato, oltre che su contratti flessibili. Scelta imposta dalla necessità di tamponare l’emergenza in assenza di investimenti mirati, per i quali sarà necessario attendere il testo della Legge di Bilancio 2025: senza risorse dedicate saremo ancora una volta di fronte a un’occasione mancata. Perché se aumentare le risorse senza riforme rischia di alimentare sprechi e inefficienze, le riforme senza risorse rimangono inevitabilmente scatole vuote».
Download comunicato
8 ottobre 2024
7° Rapporto GIMBE Sanità pubblica emergenza del paese: grave crisi del personale, frattura Nord-Sud, boom della spesa delle famiglie (+10,3%), 4,5 milioni di persone rinunciano alle cure, crolla la spesa per la prevenzione (-18,6%). Spesa sanitaria pubblica: gap di € 52,4 miliardi con la media dei paesi UE, ma la percentuale di Pil scende al 6,2% dal 2026. Da GIMBE il Piano di Rilancio del Servizio Sanitario Nazionale e la richiesta di un patto politico e sociale
«Il Rapporto che la Fondazione GIMBE pubblica periodicamente rappresenta un prezioso spaccato di analisi sulle condizioni e i problemi della sanità in Italia. L’edizione di quest’anno, dedicata alle criticità del sistema sanitario, acquisisce un interesse particolare, ponendosi come sollecitazione all’applicazione dei principi di universalità e uguaglianza sanciti dalla Costituzione. Il Servizio Sanitario Nazionale costituisce, infatti, una risorsa preziosa ed è pilastro essenziale per la tutela del diritto alla salute, nella sua duplice accezione di fondamentale diritto dell’individuo e interesse della collettività. La sua efficienza è frutto, naturalmente, delle risorse dedicate e dei modelli organizzativi applicati, responsabilità, quest’ultima, affidata alle Regioni. Per garantire livelli sempre più elevati di qualità nella prevenzione, nella cura e nell’assistenza, è necessaria la costante adozione di misure sinergiche da parte di tutti gli attori coinvolti». Lo afferma il Presidente della Repubblica Sergio Mattarella nel messaggio inviato in occasione della presentazione - presso la Sala Capitolare del Senato della Repubblica - del 7° Rapporto sul Servizio Sanitario Nazionale (SSN).
«Dati, narrative e sondaggi di popolazione – esordisce Nino Cartabellotta, presidente della Fondazione GIMBE – dimostrano che oggi la vera emergenza del Paese è il Servizio Sanitario Nazionale». Un divario della spesa sanitaria pubblica pro capite di € 889 rispetto alla media dei paesi OCSE membri dell’Unione Europea, con un gap complessivo che sfiora i € 52,4 miliardi; la crisi motivazionale del personale che abbandona il SSN; il boom della spesa a carico delle famiglie (+10,3%); quasi 4,5 milioni di persone che nel 2023 hanno rinunciato alle cure, di cui 2,5 milioni per motivi economici; le inaccettabili diseguaglianze regionali e territoriali; la migrazione sanitaria e i disagi quotidiani sui tempi di attesa e sui pronto soccorso affollati «dimostrano – continua Cartabellotta – che la tenuta del SSN è prossima al punto di non ritorno, che i princìpi fondanti di universalismo, equità e uguaglianza sono stati ormai traditi e che si sta lentamente sgretolando il diritto costituzionale alla tutela della salute, in particolare per le fasce socio-economiche più deboli, gli anziani e i fragili, chi vive nel Mezzogiorno e nelle aree interne e disagiate».
Definanziamento cronico. «La grave crisi di sostenibilità del SSN – afferma Cartabellotta – è frutto anzitutto del definanziamento attuato negli ultimi 15 anni da tutti i Governi, che hanno sempre visto nella spesa sanitaria un costo da tagliare ripetutamente e non una priorità su cui investire in maniera costante: hanno scelto di ridurre il perimetro della tutela pubblica per aumentare i sussidi individuali, con l’obiettivo di mantenere il consenso elettorale, ignorando deliberatamente che qualche decina di euro in più in busta paga non compensano certo le centinaia di euro da sborsare per un accertamento diagnostico o una visita specialistica». Il Fabbisogno Sanitario Nazionale (FSN) dal 2010 al 2024 è aumentato complessivamente di € 28,4 miliardi, in media € 2 miliardi per anno (figura 1), ma con trend molto diversi. Nel periodo pre-pandemico (2010-2019) alla sanità pubblica sono stati sottratti oltre € 37 miliardi tra “tagli” per il risanamento della finanza pubblica e minori risorse assegnate rispetto ai livelli programmati. Negli anni 2020-2022 il FSN è aumentato di ben € 11,6 miliardi, una cifra tuttavia interamente assorbita dai costi della pandemia COVID-19, che non ha permesso un rafforzamento strutturale del SSN né consentito alle Regioni di mantenere in ordine i bilanci. Per gli anni 2023-2024 il FSN è aumentato di € 8.653 milioni: tuttavia, nel 2023 € 1.400 milioni sono stati assorbiti dalla copertura dei maggiori costi energetici e dal 2024 oltre € 2.400 milioni sono destinati ai doverosi rinnovi contrattuali del personale. Le previsioni per il prossimo futuro non lasciano intravedere alcun rilancio del finanziamento pubblico per la sanità: infatti, secondo il Piano Strutturale di Bilancio deliberato lo scorso 27 settembre in Consiglio dei Ministri, il rapporto spesa sanitaria/PIL si riduce dal 6,3% nel 2024-2025 al 6,2% nel 2026-2027 (tabella 1). A fronte di una crescita media annua del PIL nominale del 2,8%, nel triennio 2025-2027 il Piano Strutturale di Bilancio stima una crescita media della spesa sanitaria del 2,3% annuo. «Questi dati – spiega Cartabellotta – confermano il continuo e progressivo definanziamento del SSN che non tiene conto dell’emergenza sanità e prosegue ostinatamente nella stessa direzione dei Governi precedenti».
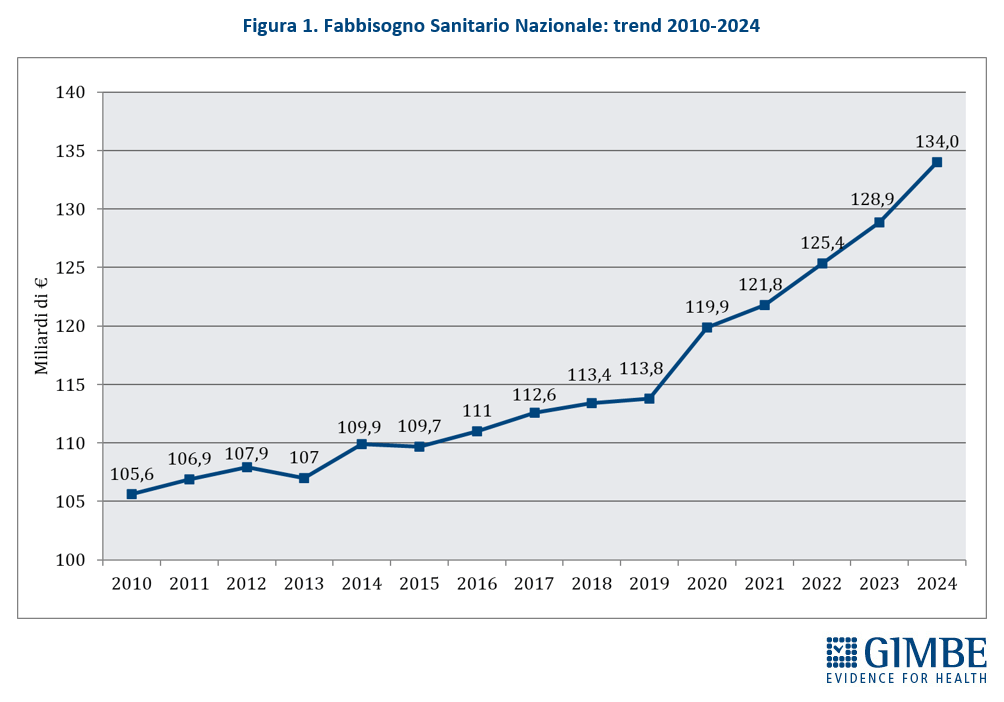
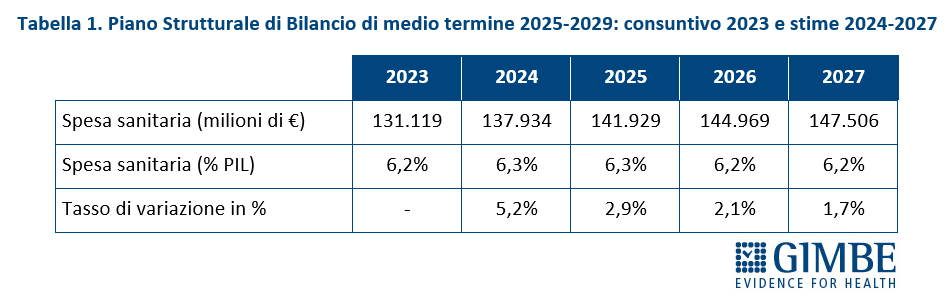
Crescita del peso sulle famiglie. Rispetto al 2022, nel 2023 i dati ISTAT (tabella 2) documentano che l’aumento della spesa sanitaria totale (+€ 4.286 milioni) è stato sostenuto esclusivamente dalle famiglie come spesa diretta (+€ 3.806 milioni) o tramite fondi sanitari e assicurazioni (+€ 553 milioni), vista la sostanziale stabilità della spesa pubblica (-€ 73 milioni). «Le persone – spiega Cartabellotta – sono costrette a pagare di tasca propria un numero crescente di prestazioni sanitarie, con pesanti ripercussioni sui bilanci familiari. Una situazione in continuo peggioramento, che rischia di lasciare l’universalismo del SSN solo sulla carta, visto che l’accesso alle prestazioni è sempre più legato alla possibilità di sostenere personalmente le spese o di disporre di un fondo sanitario o una polizza assicurativa. Che, in ogni caso, non potranno mai garantire nemmeno ai più abbienti una copertura totale come quella offerta dal SSN». La spesa out-of-pocket – ovvero quella pagata direttamente dai cittadini – che nel periodo 2021-2022 ha registrato un incremento medio annuo dell’1,6% (+€ 5.326 in 10 anni), nel 2023 si è impennata aumentando del 10,3% (+€ 3.806 milioni) in un solo anno (figura 2). «Una cifra enorme – commenta il Presidente – e largamente sottostimata, in quanto arginata da vari fenomeni: la limitazione delle spese per la salute, l’indisponibilità economica temporanea e, soprattutto, la rinuncia alle cure». Infatti, secondo l’ISTAT nel 2023 4,48 milioni di persone hanno rinunciato a visite specialistiche o esami diagnostici pur avendone bisogno, per uno o più motivi: lunghi tempi di attesa, difficoltà di accesso (struttura lontana, mancanza di trasporti, orari scomodi), problemi economici (impossibilità di pagare, costo eccessivo). E per motivi economici nel 2023 hanno rinunciato alle cure quasi 2,5 milioni di persone (4,2% della popolazione), quasi 600.000 in più dell’anno precedente.
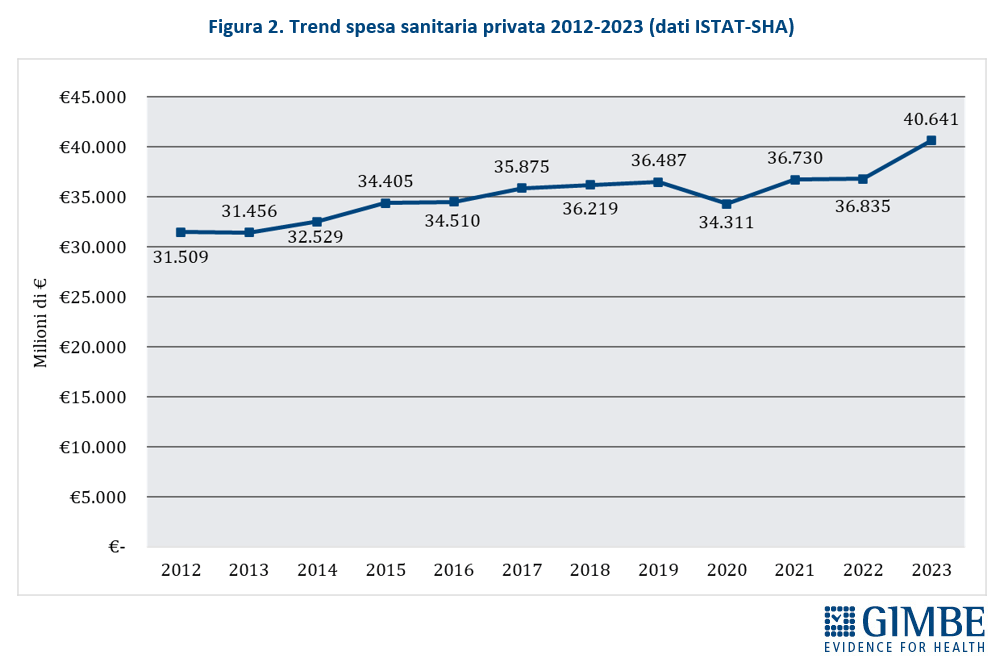
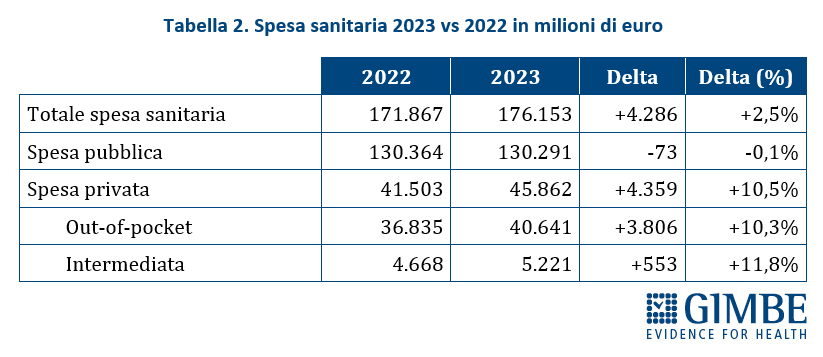
Crolla la spesa per la prevenzione. Rispetto al 2022, nel 2023 la spesa per i “Servizi per la prevenzione delle malattie” si riduce di ben € 1.933 milioni (-18,6%). «Tenendo conto che la prevenzione – commenta Cartabellotta – è la “sorella povera” del SSN, al quale viene allocato circa il 6% del finanziamento pubblico, tale riduzione rappresenta un’ulteriore spia del sotto-finanziamento che, inevitabilmente, costringe Regioni e Aziende sanitarie a sottrarre risorse ad un settore sì fondamentale, ma considerato differibile. Ma tagliare oggi sulla prevenzione avrà un costo altissimo in termini di salute negli anni a venire, documentando la miopia di queste scelte di breve periodo».
Crisi del personale sanitario. «La sanità pubblica – commenta Cartabellotta – sta sperimentando una crisi del personale sanitario senza precedenti: inizialmente dovuta al definanziamento del SSN e ad errori di programmazione, oggi, dopo la pandemia, è aggravata da una crescente frustrazione e disaffezione per il SSN. Turni massacranti, burnout, basse retribuzioni, prospettive di carriera limitate ed escalation dei casi di violenza stanno demolendo la motivazione e la passione dei professionisti, portando la situazione verso il punto del non ritorno». I dati raccolti da organizzazioni sindacali e di categoria documentano infatti il progressivo abbandono del SSN: secondo la Fondazione ONAOSI, tra il 2019 e il 2022 il SSN ha perso oltre 11.000 medici per licenziamenti o conclusione di contratti a tempo determinato e ANAAO-Assomed stima ulteriori 2.564 abbandoni nel primo semestre 2023. L’Italia dispone complessivamente di 4,2 medici ogni 1.000 abitanti (figura 3), un dato superiore alla media OCSE (3,7), ma sta sperimentando il progressivo abbandono del SSN e carenze selettive: oltre ai medici di famiglia, alcune specialità mediche fondamentali non sono più attrattive per i giovani medici, che disertano le specializzazioni in medicina d’emergenza-urgenza, medicina nucleare, medicina e cure palliative, patologia clinica e biochimica clinica, microbiologia, e radioterapia. «Ma la vera crisi – continua il Presidente – riguarda il personale infermieristico: nonostante i crescenti bisogni, anche per la riforma dell’assistenza territoriale, il numero di infermieri è largamente insufficiente e, soprattutto, le iscrizioni al Corso di Laurea sono in continuo calo, con sempre meno laureati». Con 6,5 infermieri ogni 1.000 abitanti (figura 4), l’Italia è ben al di sotto della media OCSE (9,8), collocandosi tra i paesi europei con il più basso rapporto infermieri/medici (1,5 a fronte di una media europea di 2,4). Inoltre, nel 2022 i laureati in Scienze Infermieristiche sono stati appena 16,4 per 100.000 abitanti (figura 5), rispetto ad una media OCSE di 44,9, lasciando l’Italia in coda alla classifica prima solo del Lussemburgo e della Colombia. Per l’Anno Accademico 2024-2025 sono state presentate 21.250 domande per il Corso di Laurea in Scienze Infermieristiche a fronte di 20.435 posti, un dato che dimostra la mancata attrattività di questa professione.
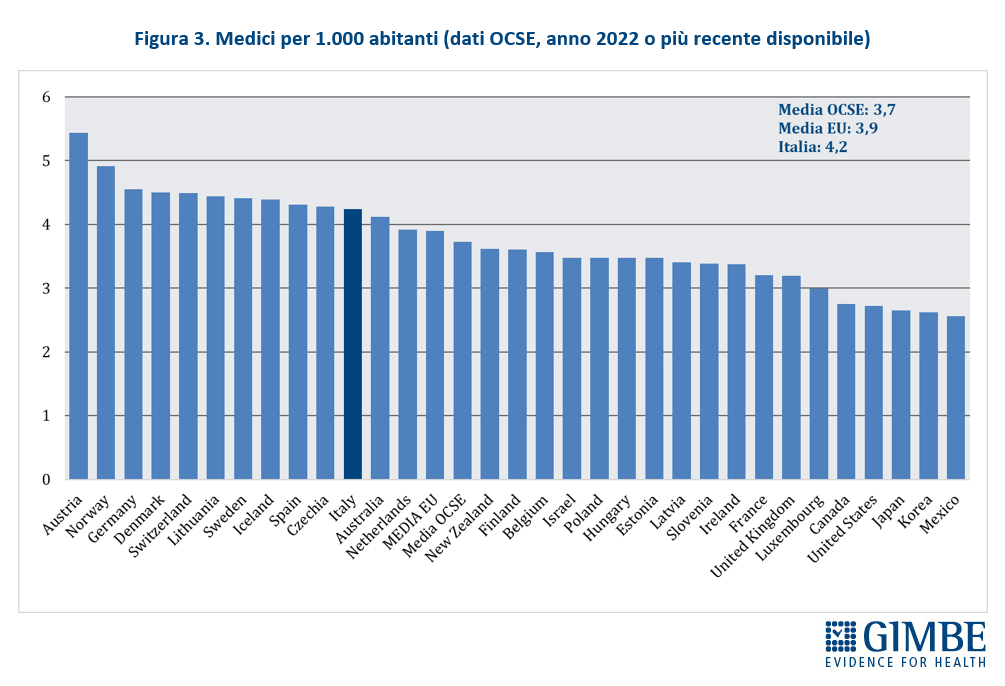
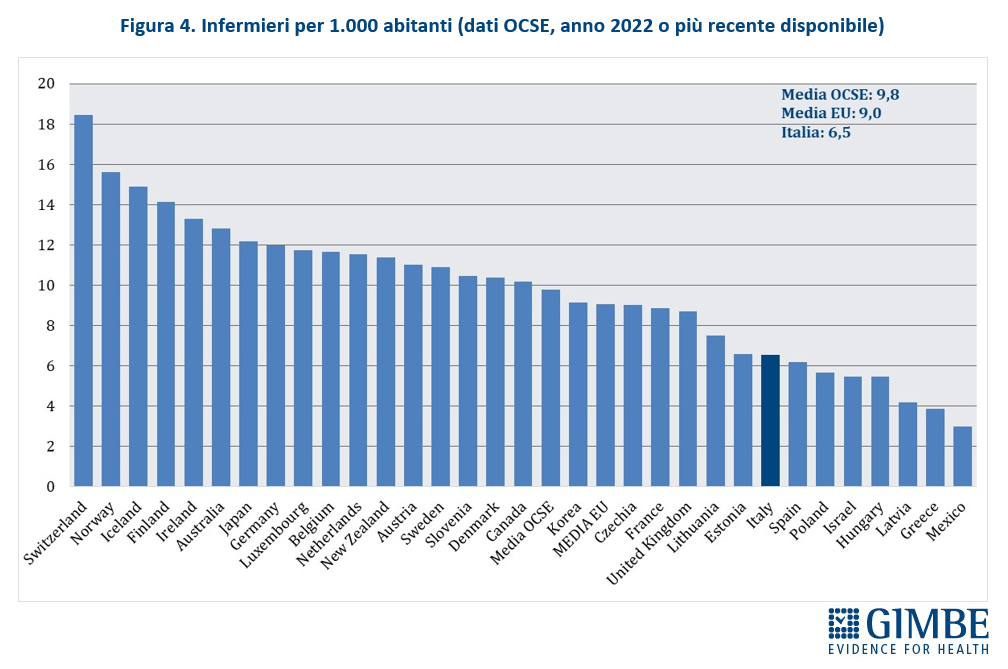
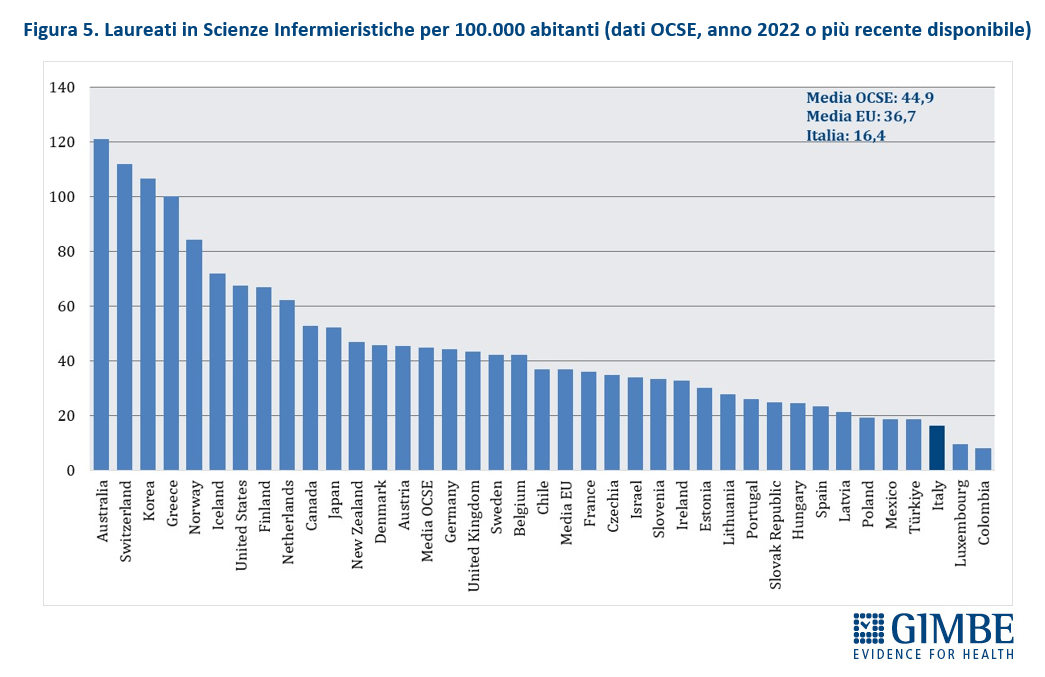
Livelli Essenziali di Assistenza e divario Nord-Sud. Rispetto ai Livelli Essenziali di Assistenza (LEA) – le prestazioni e i servizi che il SSN è tenuto a fornire a tutti i cittadini gratuitamente o dietro il pagamento di un ticket – nel 2022 solo 13 Regioni rispettano gli standard essenziali di cura, con un ulteriore aumento del divario Nord-Sud (figura 6): Puglia e Basilicata sono le uniche Regioni promosse al Sud, ma comunque in posizioni di coda. «Siamo di fronte – commenta Cartabellotta – ad una vera e propria frattura strutturale Nord-Sud nell’esigibilità del diritto alla tutela della salute. A questo quadro si aggiunge la legge sull’autonomia differenziata, che affonderà definitivamente la sanità del Mezzogiorno, assestando il colpo di grazia al SSN e innescando un disastro sanitario, economico e sociale senza precedenti che avrà conseguenze devastanti per milioni di persone».
Mobilità sanitaria e conseguenze economiche. Anche la mobilità sanitaria evidenzia la forte capacità attrattiva delle Regioni del Nord, con i residenti delle Regioni del Centro-Sud spesso costretti a spostarsi in cerca di cure migliori. In particolare nel decennio 2012-2021 le Regioni del Mezzogiorno hanno accumulato un saldo negativo pari a € 10,96 miliardi (figura 7). «L'aumento della migrazione sanitaria ha effetti economici devastanti non solo sulle famiglie – aggiunge Cartabellotta – ma anche sui bilanci delle Regioni del Mezzogiorno, che risultano ulteriormente impoverite».
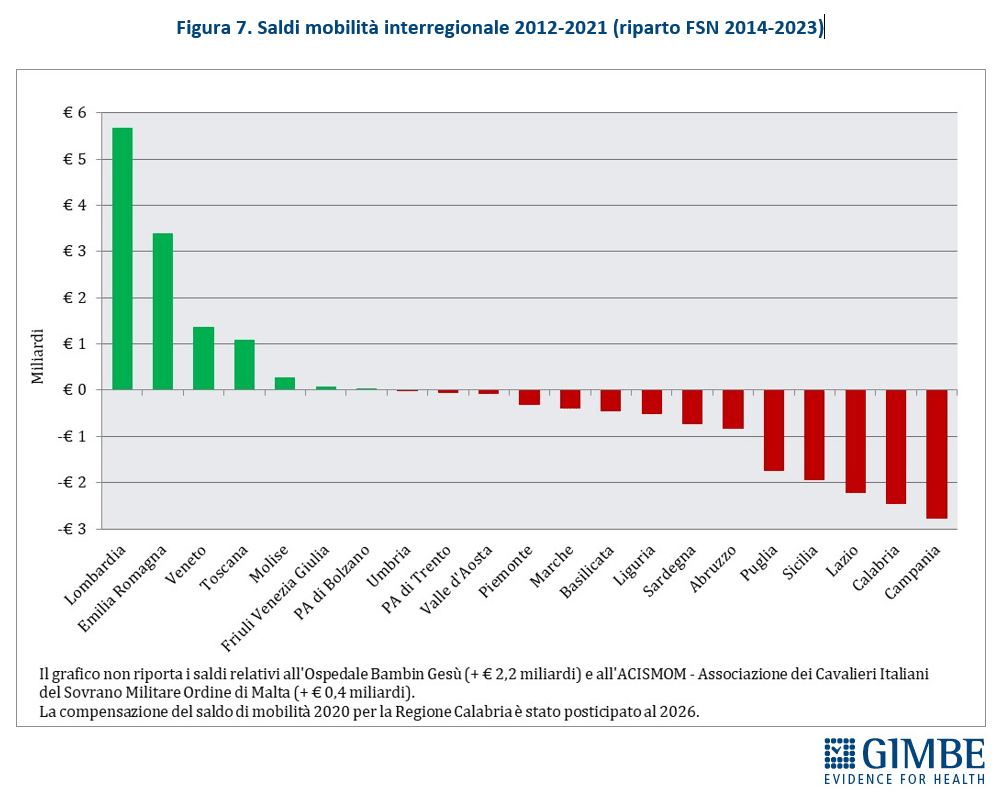
Stato di avanzamento del PNRR. Al 30 giugno 2024 sono stati raggiunti i target europei che condizionano il pagamento delle rate all’Italia. «Tuttavia, effettuata la “messa a terra” dei progetti – spiega il Presidente – la loro attuazione già risente delle diseguaglianze regionali, in particolare tra Nord e Sud del Paese». I risultati preliminari del 4° Monitoraggio Agenas sul DM 77/2022 documentano che, al 30 giugno 2024 sono stati dichiarati attivi dalle Regioni il 19% delle Case di Comunità (268 su 1.421) (tabella 3), il 59% delle Centrali Operative Territoriali (362 su 611) (tabella 4) e il 13% degli Ospedali di Comunità (56 su 429) (tabella 5), con ritardi particolarmente marcati nel Mezzogiorno. Il target intermedio sulla percentuale di over 65 in assistenza domiciliare è stato raggiunto a livello nazionale e in tutte le Regioni tranne che in tre Regioni del Sud. Al 31 luglio 2024 sono stati realizzati il 52% dei posti letto di terapia intensiva (figura 8) e il 50% di quelli di terapia sub-intensiva (figura 9), con nette differenze regionali. «La Missione Salute del PNRR – chiosa Cartabellotta - è una grande opportunità, che rischia di essere vanificata se non integrata in un piano di rafforzamento complessivo della sanità pubblica: non può e non deve diventare una costosa “stampella” per sorreggere un SSN claudicante. Peraltro, la legge sull’autonomia differenziata va “in direzione ostinata e contraria” agli obiettivi dell’intero PNRR che prevedono di ridurre le diseguaglianze regionali e territoriali. Così facendo, non solo si tradiscono le finalità del PNRR, ma si indebitano le future generazioni per aggravare ulteriormente le disparità nell’accesso alle cure tra Nord e Sud».
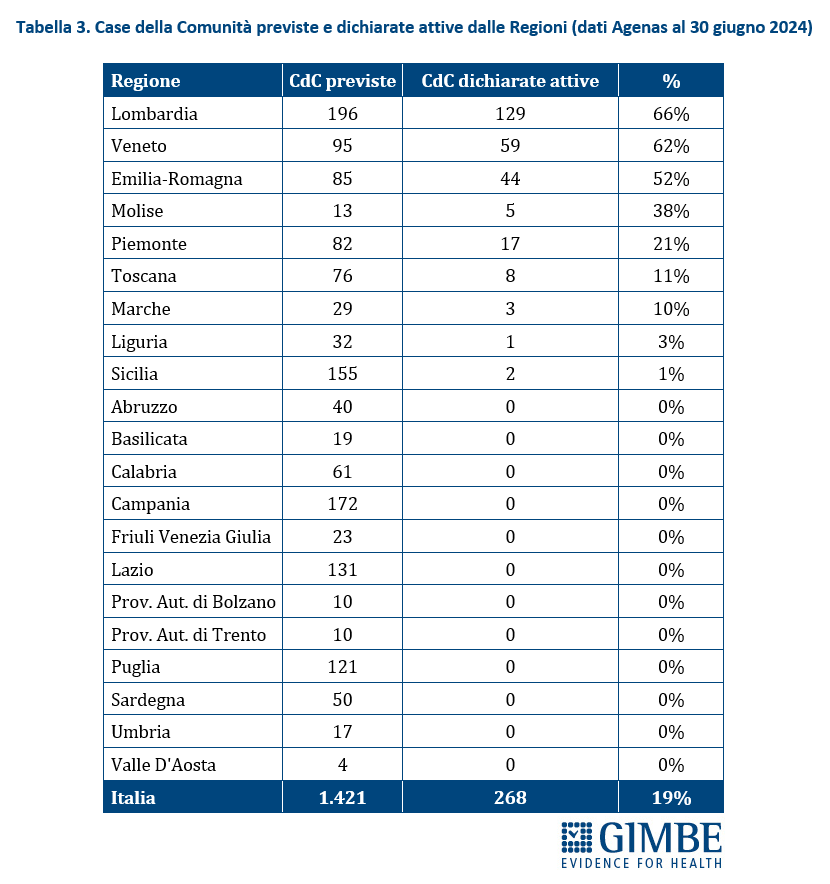
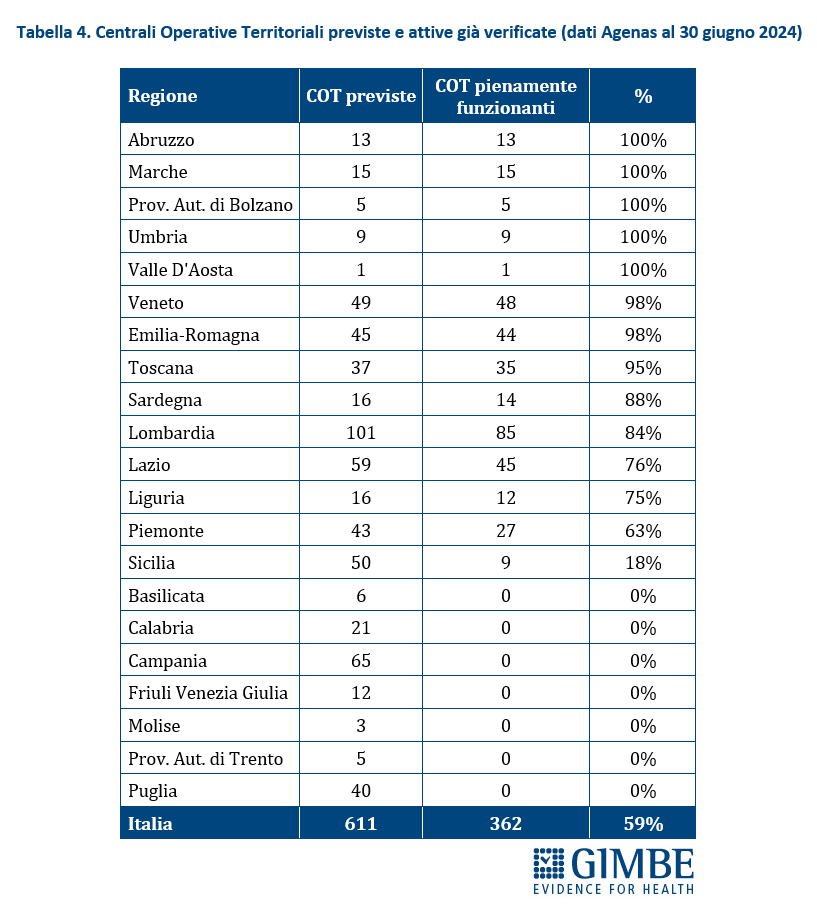
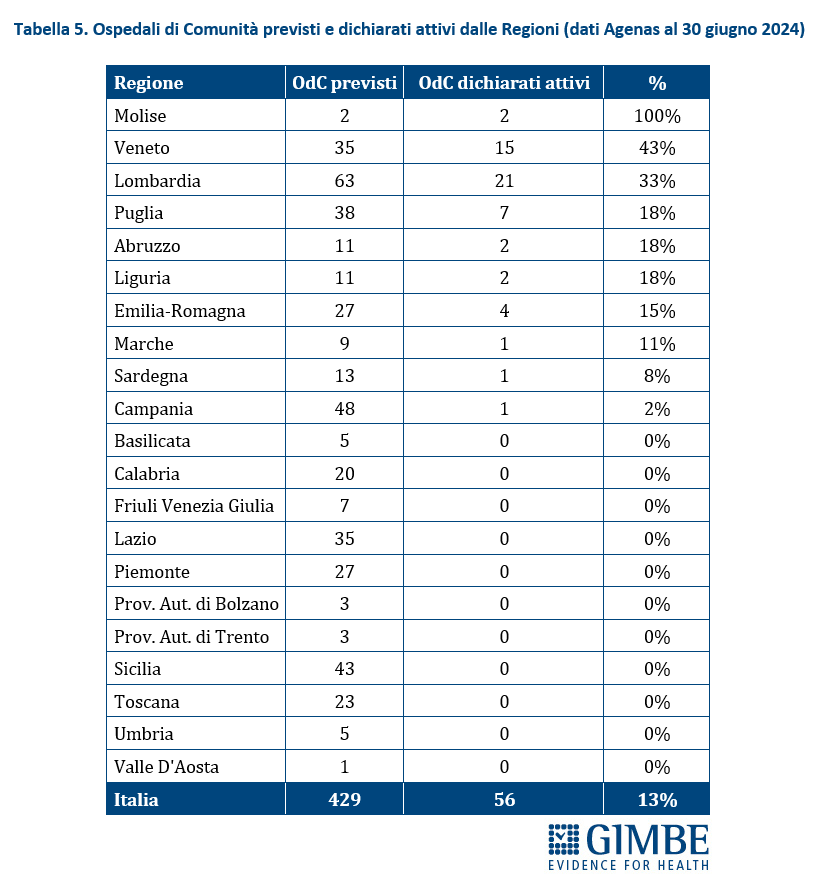
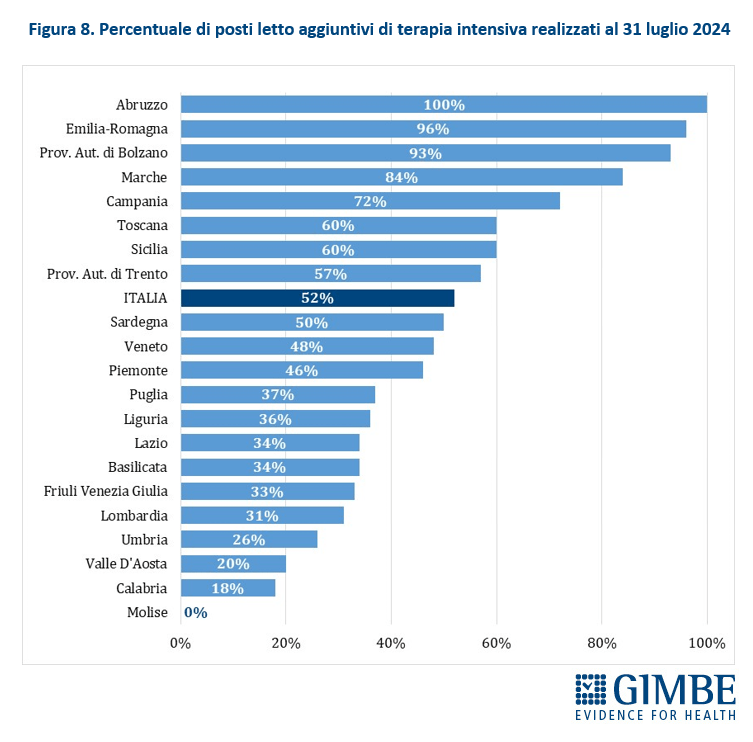
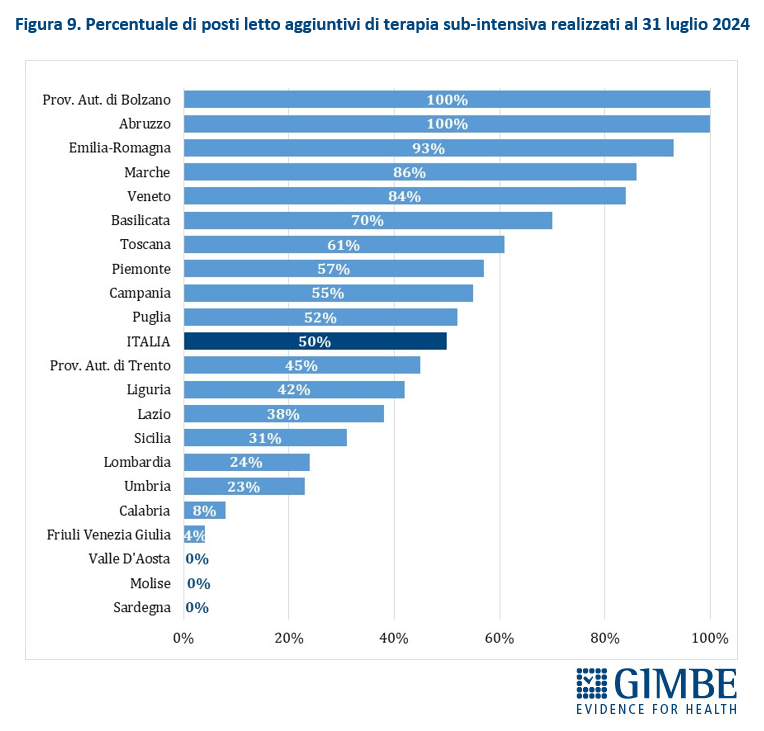
«Perdere il SSN – conclude Cartabellotta – non significa solo compromettere la salute delle persone, ma soprattutto mortificarne la dignità e ridurre le loro capacità di realizzare ambizioni e obiettivi. È per questo che la Fondazione GIMBE ha aggiornato il Piano di Rilancio del SSN: un programma chiaro in 13 punti che prescrive la terapia necessaria a salvare il nostro SSN “malato”. Un piano che ha come bussola l’articolo 32 della Costituzione e il rispetto dei princìpi fondanti del SSN e mette nero su bianco le azioni indispensabili per potenziarlo con risorse adeguate, riforme coraggiose e una radicale e moderna riorganizzazione. Per attuare questo piano, la Fondazione GIMBE invoca un nuovo patto politico e sociale, che superi divisioni ideologiche e avvicendamenti dei Governi, riconoscendo nel SSN un pilastro della nostra democrazia, uno strumento di coesione sociale e un motore per lo sviluppo economico dell’Italia. Un patto che chiede ai cittadini di diventare utenti informati e responsabili, consapevoli del valore del SSN, e a tutti gli attori della sanità di rinunciare ai privilegi acquisiti per salvaguardare il bene comune».
Versione integrale del 7° Rapporto GIMBE: www.salviamo-ssn.it/7-rapporto
Messaggio del Presidente della Repubblica Sergio Mattarella: www.salviamo-ssn.it/Messaggio_Presidente_Mattarella
Piano di Rilancio del SSN: www.salviamo-ssn.it/salviamo-ssn/piano-di-rilancio
Download comunicato
19 settembre 2024
Tempi di attesa per le prestazioni ambulatoriali: Regioni ben lontane dalla trasparenza. Analisi GIMBE: solo 6 al top, al Sud si distingue la Puglia. Servono dati più chiari per migliorare il rapporto tra cittadini e Servizio Sanitario Nazionale
Sono notevoli le differenze tra le Regioni nella rendicontazione dei tempi di attesa sulle prestazioni ambulatoriali del Servizio Sanitario Nazionale (SSN). Soltanto 6 Regioni svettano per la trasparenza e completezza delle informazioni sui tempi di attesa per le prestazioni sanitarie e il Sud si rivela in difficoltà: la Puglia è l’unica Regione “promossa” nel Mezzogiorno. È il risultato di un’analisi della Fondazione GIMBE, presentata oggi a Bari in occasione del Forum Mediterraneo Sanità, su completezza e trasparenza delle informazioni presenti nei siti web di Regioni e Province autonome e sulla semplicità e accessibilità delle modalità di prenotazioni nei siti CUP regionali.
«I tempi di attesa – dichiara Nino Cartabellotta, Presidente della Fondazione GIMBE – sono oggi il sintomo più grave ed evidente della crisi organizzativa e professionale del SSN. Questo crea pesanti disagi per i pazienti, peggiora gli esiti di salute e fa lievitare la spesa privata, che impoverisce le famiglie e può portare anche a rinunciare alle cure. Ma, paradossalmente, a fronte della rilevanza del problema, non esiste una rendicontazione pubblica completa e trasparente sui tempi di attesa».
Il recente DL Liste di attesa ha previsto l’istituzione, presso l’Agenzia Nazionale per i Servizi Sanitari Regionali (Agenas), della Piattaforma Nazionale per le Liste d’Attesa per monitorare in modo rigoroso, analitico e uniforme i tempi di attesa per le prestazioni sanitarie in tutte le Regioni italiane. «La piattaforma – spiega Cartabellotta – rappresenta l’unica vera novità del decreto, ma la sua realizzazione dipende strettamente dall’eterogeneità e dalla trasparenza delle piattaforme regionali sulle liste di attesa e, ancor prima, dalla pubblicazione di linee guida nazionali che devono ancora essere definite da un decreto attuativo».
Il Piano Nazionale di Gestione delle Liste di Attesa (PNGLA) 2019-2021 aveva già previsto che i siti web regionali e aziendali pubblicassero informazioni sui tempi di attesa. Tuttavia, solo il 25 gennaio 2024 è stato siglato l’accordo Stato-Regioni sulle linee di indirizzo “Requisiti e monitoraggio delle sezioni dedicate ai tempi e alle liste di attesa sui siti web di Regioni, Province Autonome e Aziende Sanitarie” che stabilisce le modalità per rendere queste informazioni accessibili ai cittadini.
«In attesa del monitoraggio ufficiale del Ministero della Salute – continua il Presidente – la Fondazione GIMBE ha scattato una prima istantanea sulla completezza e trasparenza dei dati pubblicati da Regioni e Province autonome relativi al monitoraggio ex-ante dei tempi di attesa, che rileva in un determinato periodo la differenza in giorni tra data di prenotazione e data assegnata per l’erogazione della prestazione. L’obiettivo dell’analisi non è quello di creare una “classifica” tra le Regioni, bensì di identificare le aree di miglioramento dei loro portali web con l’obiettivo di renderli davvero trasparenti e fruibili per i cittadini». È stata inoltre effettuata una mappatura dei portali regionali di prenotazione delle prestazioni, confrontando le opzioni di accesso fornite ai cittadini.
METODI. A partire dai requisiti elaborati dal Ministero della Salute sul monitoraggio ex-ante delle prestazioni, è stato definito un set standardizzato di indicatori e ne è stata verificata la disponibilità sui siti web di Regioni e Province autonome. I portali regionali unici sui tempi di attesa sono stati individuati navigando i siti delle Regioni e Province autonome e, in caso di mancato reperimento, è stata effettuata una verifica tramite motori di ricerca online. I portali CUP di prenotazione delle Regioni e Province autonome sono stati individuati tramite i motori di ricerca online e sono state analizzate le modalità di accesso per i cittadini riportando quelle che richiedono il minor numero di passaggi o autenticazioni. Tutte le valutazioni sono state effettuate da due osservatori indipendenti, risolvendo eventuali discordanze tramite consenso.
RISULTATI: Monitoraggio ex-ante. «La disponibilità di informazioni aggiornate e dettagliate sul monitoraggio ex-ante in un portale regionale unico – spiega Cartabellotta – è un elemento essenziale di trasparenza per cittadini e ricercatori». Diverse sono le dimensioni analizzate: modalità di visualizzazione dei dati (aggregati a livello regionale e/o per singola Azienda sanitaria), numero di prestazioni monitorate, tempo di attesa medio, percentuale di rispetto dei tempi previsti per ciascuna classe di priorità (Breve, Differibile, Programmata), possibilità di confrontare le performance tra Aziende sanitarie.
«La nostra analisi – continua il Presidente – restituisce un quadro molto eterogeneo dei dati pubblicati online. In particolare, solo 6 Regioni rispettano tutte le dimensioni oggetto di valutazione: Provincia autonoma di Bolzano, Puglia, Toscana, Umbria, Valle d'Aosta e Veneto». In dettaglio, sono state escluse dall’analisi 7 Regioni:
- Basilicata, Campania e Lombardia perché non dispongono di un portale unico con i dati del monitoraggio ex-ante, ma rimandano ai siti delle singole Aziende sanitarie;
- Abruzzo, Friuli Venezia Giulia, Provincia autonoma di Trento e Sicilia in quanto, pur avendo un portale regionale unico, per il monitoraggio ex-ante riportano solo il dato storico (antecedente al 31 dicembre 2023).
Per le 13 Regioni e la Provincia Autonoma di Bolzano che dispongono del portale unico è stata verificata la disponibilità dei seguenti indicatori (tabella 1):
- Visualizzazione dati (totale regionale e/o per singole Aziende sanitarie):
- Emilia-Romagna, Lazio, Liguria, Puglia, Umbria e Veneto riportano sia i dati aggregati a livello regionale che i valori per le singole Aziende sanitarie;
- Calabria, Piemonte e Toscana riportano i dati solo per le singole Aziende sanitarie senza i valori aggregati regionali;
- Marche e Sardegna riportano i dati solo come aggregati regionali senza riportare quelli delle singole Aziende sanitarie;
- Provincia Autonoma di Bolzano, Molise e Valle d’Aosta: non è applicabile il criterio di valutazione in quanto è presente una sola Azienda sanitaria.
La presenza della visualizzazione dati per singola Azienda sanitaria (con presenza o meno anche del dato aggregato a livello regionale) è stata valutata positivamente, mentre la disponibilità del solo dato aggregato regionale è stata giudicata insufficiente perchè non consente di conoscere i tempi di attesa per le singole Aziende sanitarie.
- Numero di prestazioni monitorate: tutte le Regioni, eccetto Calabria e Molise, riportano il numero di prestazioni monitorate sulle quali è stato calcolato il tempo di attesa (TDA) medio o mediano e/o la percentuale di rispetto del TDA.
- TDA medio (rapporto tra la somma dei singoli tempi di attesa e il n° di prestazioni monitorate) o mediano e percentuale di rispetto del TDA (n° di prestazioni che rispettano il TDA sul totale delle prestazioni monitorate):
- Molise, Provincia autonoma di Bolzano, Puglia, Sardegna, Toscana, Umbria, Valle d'Aosta e Veneto riportano entrambi i dati;
- Emilia-Romagna, Lazio, Liguria, Marche e Piemonte riportano solo la percentuale di rispetto del TDA, ma non il TDA medio;
- la Calabria riporta solo il TDA medio e non la percentuale di rispetto del TDA.
- Classe di priorità: Solo Calabria, Emilia-Romagna e Molise non riportano il dato suddiviso per classe di priorità (Breve, Differibile, Programmata).
- Confronto tra le Aziende sanitarie: Calabria, Lazio e Marche non offrono la possibilità di confrontare le performance tra le Aziende sanitarie; per la Provincia autonoma di Bolzano, il Molise e la Valle d’Aosta non è applicabile il criterio di valutazione in quanto è presente una sola Azienda sanitaria.
RISULTATI: Modalità di accesso alla prenotazione. Per accedere ai portali di prenotazione le Regioni utilizzano diversi sistemi di autenticazione, come SPID, carta d'identità elettronica o tessera sanitaria e codice fiscale. Tuttavia, alcune Regioni, come il Friuli Venezia Giulia e la Basilicata, permettono di consultare i tempi di attesa senza necessità di autenticazione, semplificando ulteriormente l'accesso a questa informazione per i cittadini. La Regione Molise è l’unica a non disporre di un portale web regionale per la prenotazione, ma rende disponibile ai cittadini solo una app per smartphone. Complessivamente il quadro risulta molto variegato con opzioni differenti di accesso per cittadini e pazienti (tabella 2).
«La valutazione dei siti web delle Regioni sul monitoraggio ex-ante dei tempi di attesa – conclude Cartabellotta – evidenzia una situazione molto variegata con rilevanti margini di miglioramento. Su questo fronte, in attesa della Piattaforma Nazionale, per numerose Regioni la trasparenza è ancora un lontano miraggio: solo 6 su 21 offrono infatti tutte le informazioni oggetto di valutazione. Eppure la trasparenza è fondamentale per permettere ai cittadini di comprendere appieno la gestione della sanità nella propria Regione: dati chiari sui tempi di attesa, classi di priorità e confronti tra Aziende sanitarie sono elementi essenziali per facilitare scelte consapevoli e rafforzare la fiducia nei servizi offerti. I cittadini hanno il diritto di conoscere le prestazioni monitorate, i tempi medi di attesa e se la propria Regione rispetta gli standard stabiliti. Inoltre è fondamentale che le modalità di prenotazione siano semplici e accessibili. Solo con una totale trasparenza e una maggiore accessibilità si può migliorare il rapporto tra cittadini e servizio sanitario, garantendo un accesso rapido e informato alle cure».
Download comunicato
3 settembre 2024
Spesa sanitaria pubblica 2023: Italia al 6,2% del Pil, ben al di sotto della media OCSE del 6,9%. Per spesa pro-capite siamo solo al 16° posto in Europa con un gap di € 47,6 miliardi. Ultima posizione tra i paesi del G7. Verso la manovra 2025: la sanità pubblica è un’emergenza nazionale, il governo accolga gli appelli
Nel 2023 l’Italia per spesa sanitaria pubblica pro-capite si colloca solo al 16° posto tra i 27 Paesi europei dell’area OCSE e in ultima posizione tra quelli del G7. La spesa sanitaria pubblica si attesta al 6,2% del PIL, percentuale inferiore sia rispetto alla media OCSE del 6,9%, sia rispetto alla media europea del 6,8%.
«Il tema del finanziamento pubblico per la sanità – dichiara Nino Cartabellotta, Presidente della Fondazione GIMBE – infiamma il dibattito politico da oltre un anno, coinvolgendo aule parlamentari e consigli regionali, vista l’enorme difficoltà di tutte le Regioni a garantire i livelli essenziali di assistenza e un’offerta adeguata di servizi e prestazioni sanitarie. E, secondo indagini e sondaggi condotti sulla popolazione, la sanità è diventata per tutti una priorità assoluta perché la vita quotidiana delle persone è sempre più gravata da vari problemi: interminabili tempi di attesa per visite ed esami, affollamento dei pronto soccorso, impossibilità di trovare un medico o un pediatra di famiglia vicino casa, inaccettabili diseguaglianze regionali e locali, migrazione sanitaria, aumento della spesa privata sino all’impoverimento delle famiglie e alla rinuncia alle cure».
A fronte di un Servizio Sanitario Nazionale (SSN) sempre più in affanno nel garantire il diritto alla tutela della salute si sono moltiplicati i segnali istituzionali: la Corte dei Conti, la Corte Costituzionale e l’Ufficio Parlamentare di Bilancio rilevano continuamente il sottofinanziamento del SSN e ben 5 Regioni e successivamente anche le opposizioni hanno presentato disegni di legge per aumentare il finanziamento pubblico almeno al 7% del PIL. Anche lo stesso Ministro Schillaci ha recentemente dichiarato che il 7% del PIL è il livello minimo sul quale attestarsi per il finanziamento della sanità pubblica.
In vista della discussione sulla Legge di Bilancio 2025, la Fondazione GIMBE ha analizzato la spesa sanitaria pubblica 2023 nei paesi dell’OCSE al fine di fornire dati oggettivi per il confronto politico e il dibattito pubblico e prevenire ogni forma strumentalizzazione.
La fonte utilizzata è il dataset OECD Health Statistics, aggiornato al 23 luglio 2024, che riporta i dati 2023 per poco meno della metà dei paesi dell’area OCSE e quelli 2022 per i restanti paesi. Sono stati analizzati i dati relativi alla spesa sanitaria pubblica, sia in percentuale del PIL, che in $ pro-capite a prezzi correnti e parità di potere d’acquisto. Utile ricordare che la spesa sanitaria pubblica per ciascun paese include vari schemi di finanziamento, di cui uno di solito prevalente: fiscalità generale (es. Italia, Regno Unito), assicurazione sociale obbligatoria (es. Germania, Francia), assicurazione privata obbligatoria (es. USA, Svizzera).
Spesa sanitaria pubblica in percentuale del PIL. Nel 2023 in Italia la spesa sanitaria pubblica si attesta al 6,2% del PIL, un valore ben al di sotto sia della media OCSE del 6,9% che della media europea del 6,8%. Sono 15 i paesi europei dell’area OCSE che investono una percentuale del PIL maggiore dell’Italia, con un gap che va dai +3,9 punti percentuali della Germania (10,1% del PIL) ai +0,6 della Norvegia (6,8% del PIL) (figura 1).
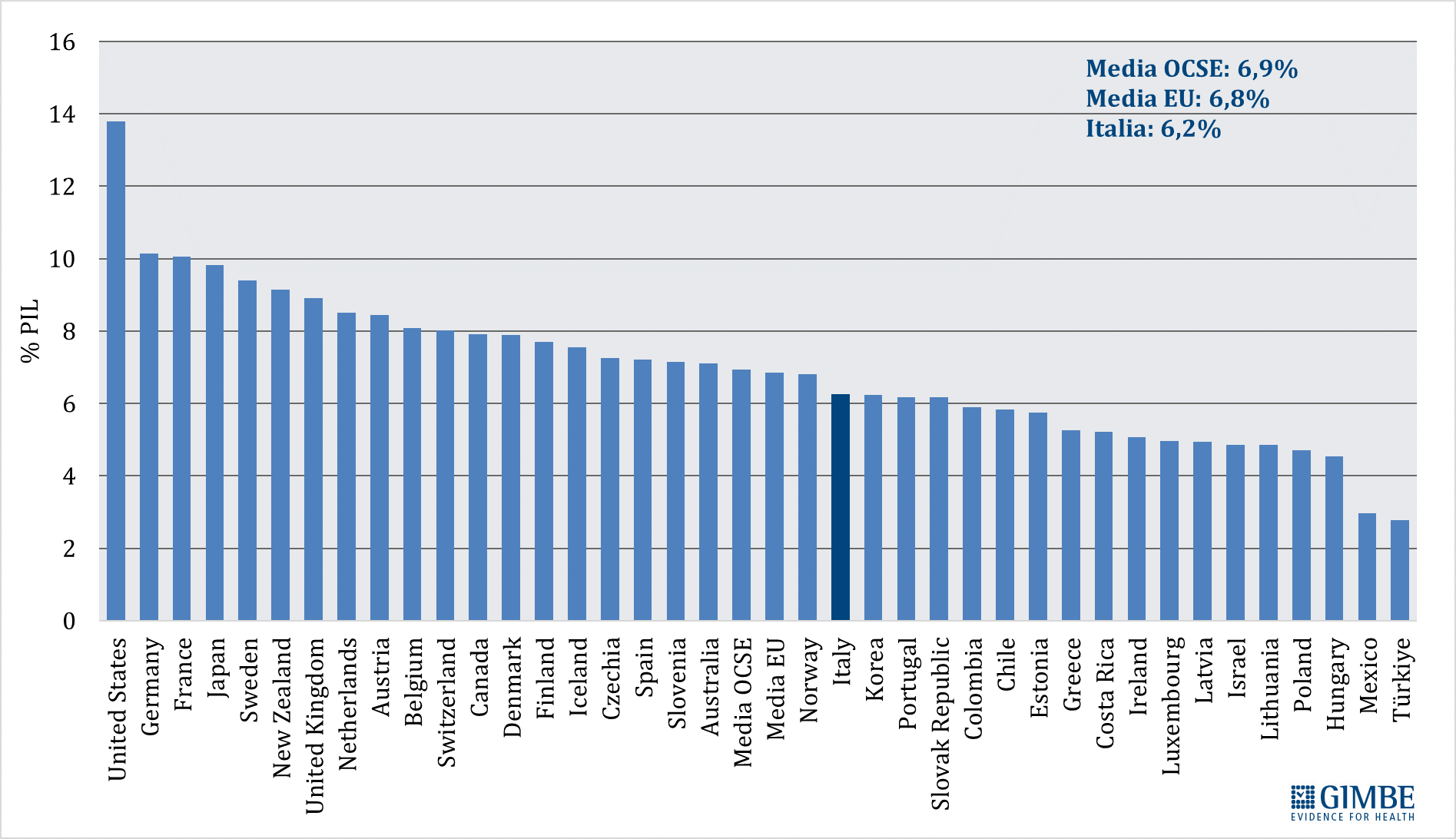
Spesa sanitaria pubblica pro-capite. In Italia nel 2023 la spesa sanitaria pubblica pro-capite è pari a $ 3.574, ben al di sotto sia della media OCSE ($ 4.174) con una differenza di $ 600, sia soprattutto della media dei paesi europei dell’area OCSE ($ 4.470) con una differenza di $ 896. In Europa ben 15 paesi investono più del nostro, con un gap che va dai +$ 410 della Repubblica Ceca ($ 3.984) ai +$ 3.825 della Norvegia ($ 7.399) (figura 2). «Di fatto in Europa – commenta il Presidente – siamo primi tra i paesi poveri, davanti solo a Spagna, Portogallo e Grecia e ai paesi dell’Est, esclusa la Repubblica Ceca». Dal 2010, per tagli e definanziamenti effettuati da tutti i Governi, la distanza con i paesi europei è progressivamente aumentata sino a raggiungere $ 623 nel 2019. Poi il gap si è ulteriormente ampliato, sia negli anni della pandemia quando gli altri paesi hanno investito molto più dell’Italia, sia nel 2023 perché di fatto la nostra spesa sanitaria è rimasta stabile (figura 3). «Al cambio corrente dollaro/euro – precisa Cartabellotta – il gap con la media dei paesi europei nel 2023 raggiunge € 807 pro-capite che, tenendo conto di una popolazione residente ISTAT al 1° gennaio 2024 di quasi 59 milioni di abitanti, si traduce nell’esorbitante cifra di oltre € 47,6 miliardi».
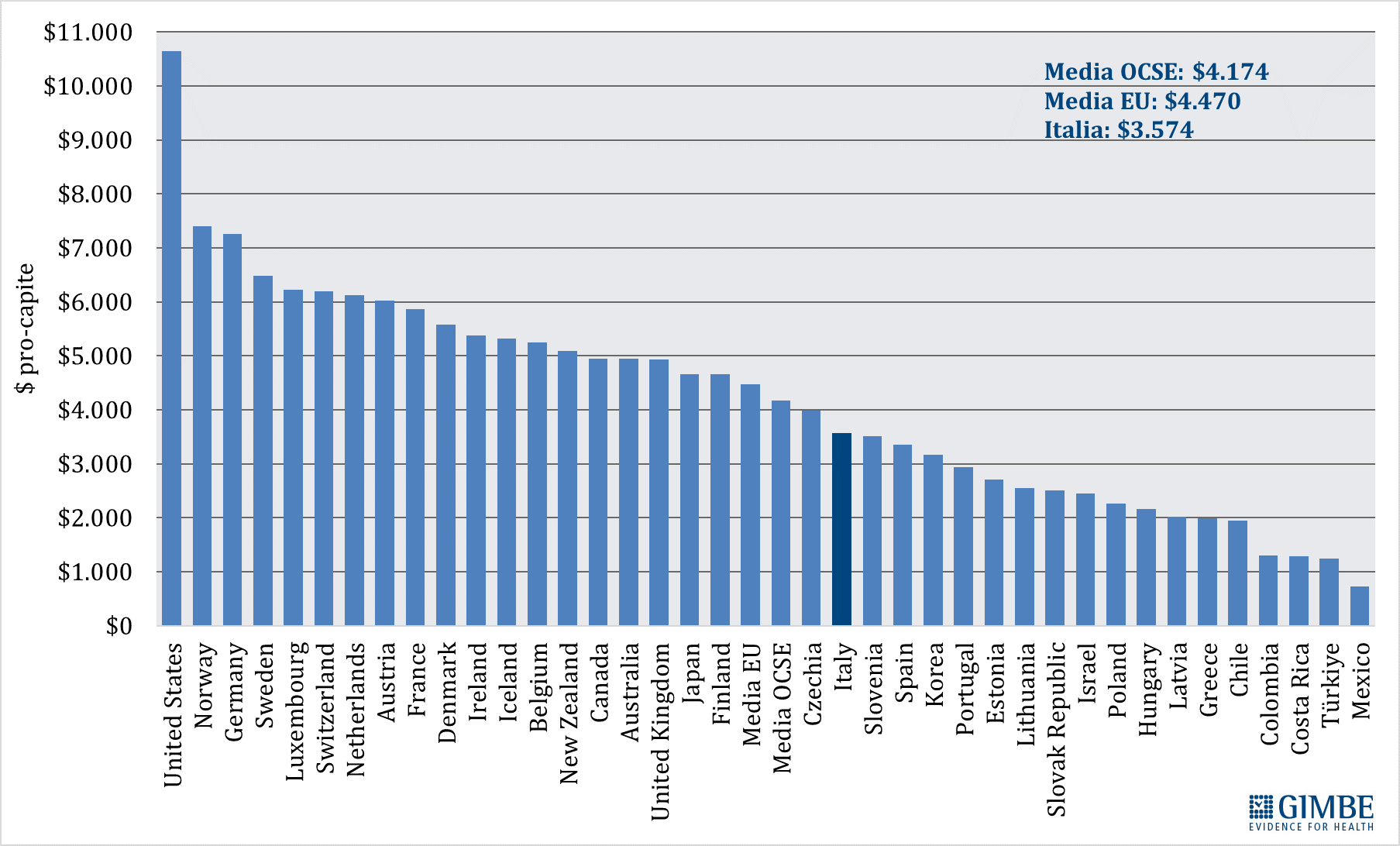
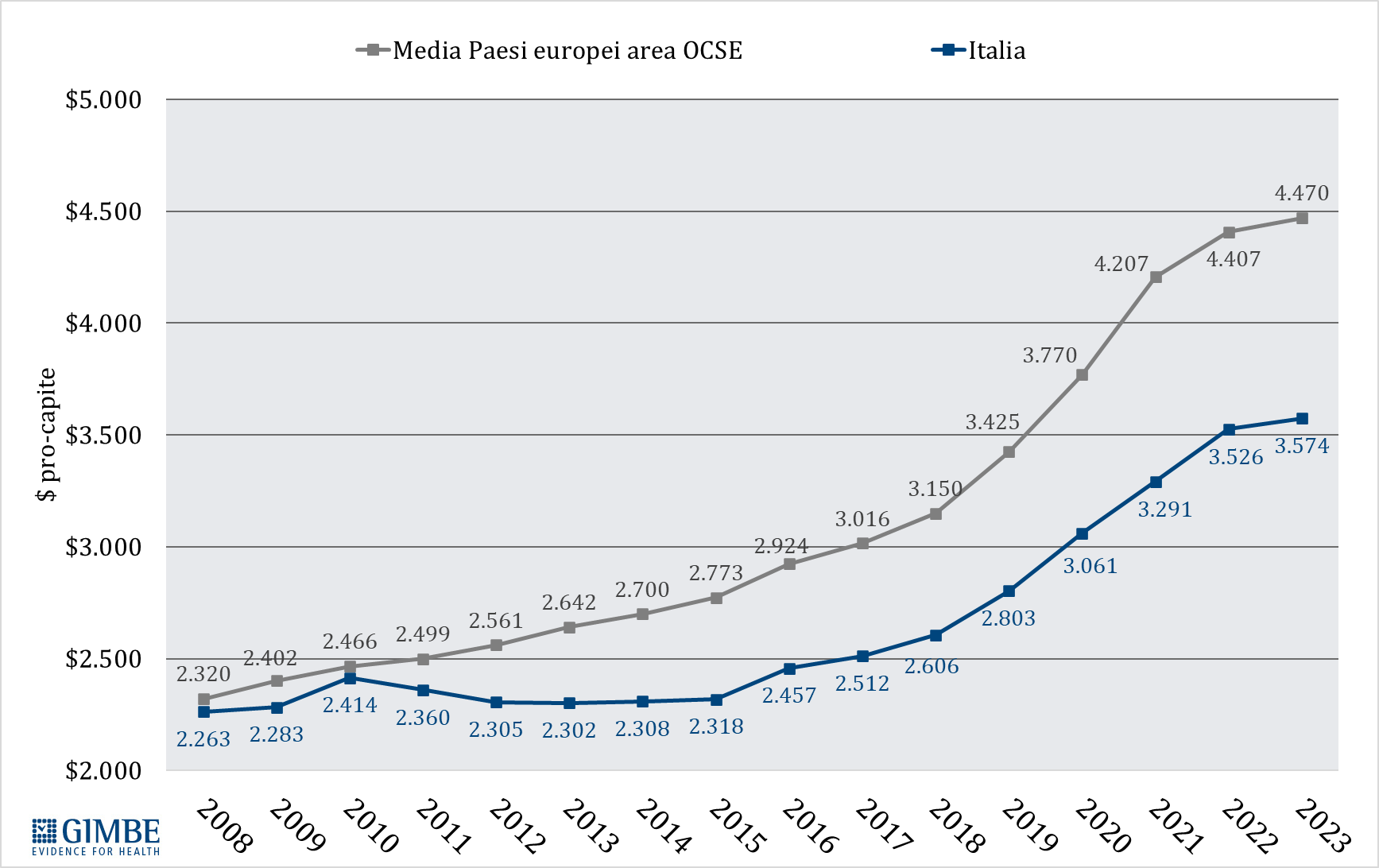
Spesa sanitaria pubblica pro-capite: confronto con i paesi del G7. «Il trend della spesa sanitaria pubblica pro-capite 2008-2023 – commenta Cartabellotta – restituisce un quadro impietoso: l’Italia è stata sempre ultima tra i paesi del G7; ma se nel 2008 le differenze con gli altri paesi erano modeste, con il costante definanziamento degli ultimi 15 anni sono divenute ormai incolmabili» (figura 4). Infatti, già nel 2008, quando tutti i Paesi del G7 avevano una spesa pubblica pro-capite compresa tra $ 2.250 e $ 3.500, l’Italia era fanalino di coda insieme al Giappone; nel 2023, mentre l’Italia rimane ultima con una spesa pro-capite di $ 3.574, la Germania l’ha più che doppiata raggiungendo i $ 7.253. Inoltre, commenta il Presidente «anche tra il 2019 e il 2023, quando tutti i Paesi del G7 hanno aumentato la spesa pubblica pro-capite per fronteggiare la pandemia, l’Italia ha investito molto meno, rimanendo penultima poco sopra il Giappone». Infatti, nel 2023 rispetto al 2019, la spesa sanitaria pubblica pro-capite italiana è cresciuta di soli $ 772 rispetto ai $ 1.280 della Francia, ai $ 1.329 del Regno Unito ed ai $ 1.511 della Germania (tabella 1). «Numeri – chiosa Cartabellotta – che rendono imbarazzante il confronto con gli altri paesi che siederanno al G7 Salute in programma ad Ancona, occasione irripetibile per avviare politiche più coraggiose per rilanciare la sanità pubblica. Ripartendo proprio dal divario attuale con i paesi europei e quelli del G7, conseguenza di 15 anni di tagli e investimenti insufficienti, che non hanno tenuto conto che il grado di salute e benessere della popolazione condiziona anche la crescita del PIL. Ovvero che la sanità pubblica è una priorità su cui investire continuamente e non un costo da tagliare ripetutamente».
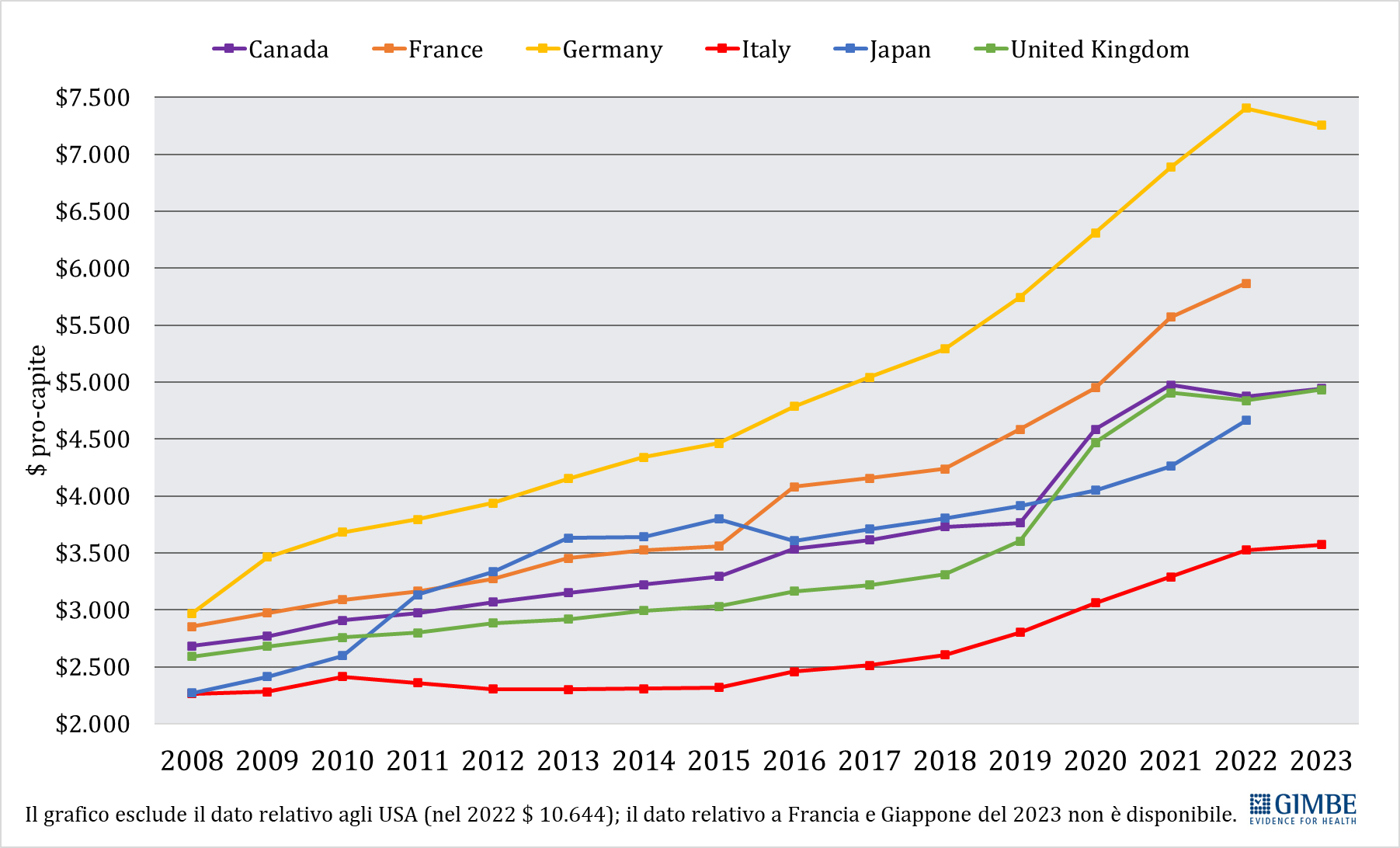
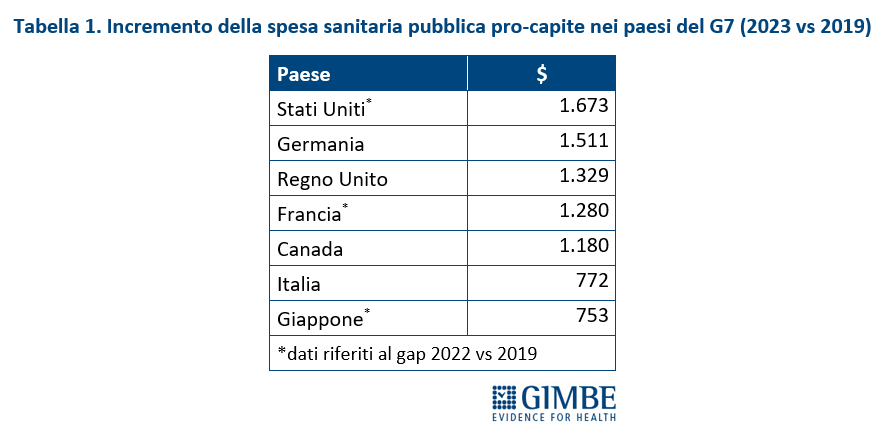
«Considerato che dati, narrative e indagini di popolazione – conclude Cartabellotta – documentano all’unisono che oggi la sanità pubblica è la vera emergenza del Paese, la Fondazione GIMBE chiede all’Esecutivo un progressivo e consistente rilancio del finanziamento pubblico per la sanità, oltre che coraggiose riforme di sistema per garantire a tutti la tutela della salute, un diritto costituzionale fondamentale e inalienabile. La politica deve avere ben chiaro che la perdita di un SSN pubblico, finanziato dalla fiscalità generale e fondato su princìpi di universalità, eguaglianza ed equità, determinerebbe un disastro sanitario, economico e sociale senza precedenti. E senza una rapida inversione di rotta, da tracciare nella Legge di Bilancio 2025, siamo destinati a rinunciare silenziosamente al diritto alla tutela della salute, già compromesso per le fasce socio-economiche più deboli, per anziani fragili e nel Mezzogiorno. E scivoleremo inesorabilmente da un Servizio Sanitario Nazionale fondato per garantire un diritto costituzionale a tutte le persone, a 21 Sistemi Sanitari Regionali regolati dalle leggi del libero mercato, dove le prestazioni saranno accessibili solo a chi potrà pagare di tasca propria o avrà sottoscritto costose polizze assicurative».
Download comunicato
25 2024
PNRR Missione Salute, al 2° trimestre 2024 raggiunta l’unica scadenza europea: 2.700 borse di studio per i MMG. Ma senza dati impossibile sapere se siano realmente aggiuntive rispetto alle borse ordinarie. Slitta il target nazionale sul Fascicolo Sanitario Elettronico
«Al 30 giugno 2024 – dichiara Nino Cartabellotta, Presidente della Fondazione GIMBE – l’unica scadenza europea della missione Salute del PNRR, che condiziona il pagamento delle rate, è stata rispettata». Continua l’attività di monitoraggio indipendente dello status di avanzamento delle riforme dell’Osservatorio GIMBE sul Servizio Sanitario Nazionale, che mira a fornire un quadro oggettivo sui risultati raggiunti, di informare i cittadini ed evitare strumentalizzazioni politiche.
Il monitoraggio, oltre allo status di avanzamento, analizza le criticità conseguenti alla rimodulazione delle scadenze e all’esecuzione delle attività previste.
STATO DI AVANZAMENTO AL 30 GIUGNO 2024. Secondo i dati resi pubblici il 23 luglio 2024 sul portale del Ministero della Salute che monitora lo stato di attuazione della Missione Salute del PNRR:
- Milestone e target europei: al 30 giugno 2024 è stata raggiunta l’unica scadenza prevista, relativa all’assegnazione di 2.700 borse di studio aggiuntive per corsi specifici di medicina generale, che garantiranno il completamento di tre cicli di apprendimento triennali.
- Milestone e target nazionali: «Anche se non condizionano l’erogazione dei fondi del PNRR – spiega Cartabellotta – questi step intermedi richiedono un attento monitoraggio perché potrebbero compromettere le correlate scadenze europee». Al 30 giugno 2024 sono stati raggiunti tutti i target previsti nel 2021, 2022 e 2023, ad eccezione del target “Stipula di un contratto per gli strumenti di intelligenza artificiale a supporto dell’assistenza primaria” che era già stato differito dal 30 giugno 2023 al 31 dicembre 2024 (+ 18 mesi). Relativamente al 2024, il target “Realizzazione, implementazione e messa in funzione delle componenti architetturali che garantiscono l’interoperabilità nazionale di documenti e dati sanitari all’interno del Fascicolo sanitario elettronico” è slittato dal 30 giugno al 31 dicembre 2024 (+ 6 mesi). È stato invece stato raggiunto con un anticipo di 6 mesi il target “Pubblicazione di una procedura di selezione biennale per l'assegnazione di voucher per progetti PoC (Proof of Concept) e stipula di convenzioni, progetti di ricerca su tumori e malattie rare e progetti di ricerca ad alto impatto sulla salute” fissato al 31 dicembre 2024.
CRITICITÀ. «Sul raggiungimento del target europeo per l’assegnazione di 2.700 borse di studio aggiuntive per la medicina generale – segnala il Presidente – se è certo che 900 borse annuali finanziate dal PNRR sono state assegnate raggiungendo così il target, in assenza di una rendicontazione pubblica del totale delle borse di studio ordinarie è impossibile verificare se le borse PNRR siano realmente “aggiuntive”».
«Formalmente – conclude Cartabellotta – al 30 giugno 2024 le scadenze europee sul PNRR che condizionano il pagamento delle rate sono state tutte rispettate. Tuttavia, commenta il Presidente «effettuata la “messa a terra” della Missione Salute, il rispetto delle scadenze successive sarà condizionato soprattutto dalle criticità di attuazione del DM 77 nei 21 servizi sanitari regionali, legate sia alle figure chiave del personale sanitario coinvolte nella riorganizzazione dell’assistenza territoriale, sia alle rilevanti differenze regionali di partenza. In tal senso, il primo banco di prova è al 31 dicembre 2024 quando dovranno essere “pienamente funzionanti” almeno 480 Centrali Operative Territoriali».
Download comunicato
18 2024
Cure essenziali 2022, le pagelle del Ministero della Salute: promosse solo 13 regioni. Emilia-Romagna in vetta, al sud passano solo Puglia e Basilicata. Peggiorano le performance in 10 regioni e aumentano i divari tra nord e sud del Paese. La legge sull’autonomia differenziata compromette l’uguaglianza in sanità
Nel 2022 solo 13 Regioni rispettano gli standard essenziali di cura, con un ulteriore aumento del divario Nord-Sud: la Puglia e la Basilicata uniche promosse al Sud, ma in posizioni di coda. In 10 Regioni le performance peggiorano rispetto al 2021.
Sono i dati del Ministero della Salute che, come ogni anno, valuta l’erogazione dei Livelli Essenziali di Assistenza (LEA), ovvero delle prestazioni sanitarie che tutte le Regioni e Province Autonome devono garantire gratuitamente o previo il pagamento del ticket. «Si tratta di una vera e propria “pagella” per i servizi sanitari regionali – afferma Nino Cartabellotta, Presidente della Fondazione GIMBE– che identifica quali Regioni sono promosse (adempienti), pertanto meritevoli di accedere alla quota di finanziamento premiale, e quali bocciate (inadempienti)». Le Regioni inadempienti vengono sottoposte ai Piani di rientro, uno specifico affiancamento da parte del Ministero della Salute che nelle situazioni più critiche può arrivare sino al commissariamento della Regione.
Dal 2020 la “Griglia LEA” è stata sostituita da 22 indicatori CORE del Nuovo Sistema di Garanzia (NSG), suddivisi in tre aree: prevenzione collettiva e sanità pubblica, assistenza distrettuale e assistenza ospedaliera. In ogni area le Regioni possono ottenere un punteggio tra 0 e 100 e vengono considerate adempienti se raggiungono almeno 60 punti in tutte le tre aree; invece, se il punteggio è inferiore a 60 anche in una sola area, la Regione risulta inadempiente. «Se nel 2020 e nel 2021, segnati dall’emergenza pandemica, il monitoraggio ha avuto solo un ruolo informativo – precisa il Presidente – nel 2022 per la prima volta i risultati degli indicatori CORE vengono utilizzati a scopo valutativo».
A seguito della recente pubblicazione della Relazione 2022 del “Monitoraggio dei LEA attraverso il Nuovo Sistema di Garanzia” da parte del Ministero della Salute, «la Fondazione GIMBE – spiega il Presidente – ha effettuato alcune analisi per stimare l’entità dell’attuale frattura Nord-Sud nel garantire il diritto costituzionale alla tutela della salute anche alla luce della recente approvazione della legge sull’autonomia differenziata».
Adempimenti LEA 2022. Rispetto al 2021 le Regioni adempienti nel 2022 scendono da 14 a 13: Basilicata, Emilia-Romagna, Friuli Venezia Giulia, Lazio, Liguria, Lombardia, Marche, Provincia Autonoma di Trento, Piemonte, Puglia, Toscana, Umbria e Veneto. In particolare, dal 2021 al 2022 nessuna Regione passa da inadempiente ad adempiente, mentre l’Abruzzo diventa inadempiente per il punteggio insufficiente nell’area della prevenzione. Rimangono inadempienti 7 Regioni: Campania, Molise, Provincia Autonoma di Bolzano con un punteggio insufficiente in una sola area; Calabria, Sardegna e Sicilia con un punteggio insufficiente in due aree; Valle D’Aosta insufficiente in tutte le tre aree (tabella 1).
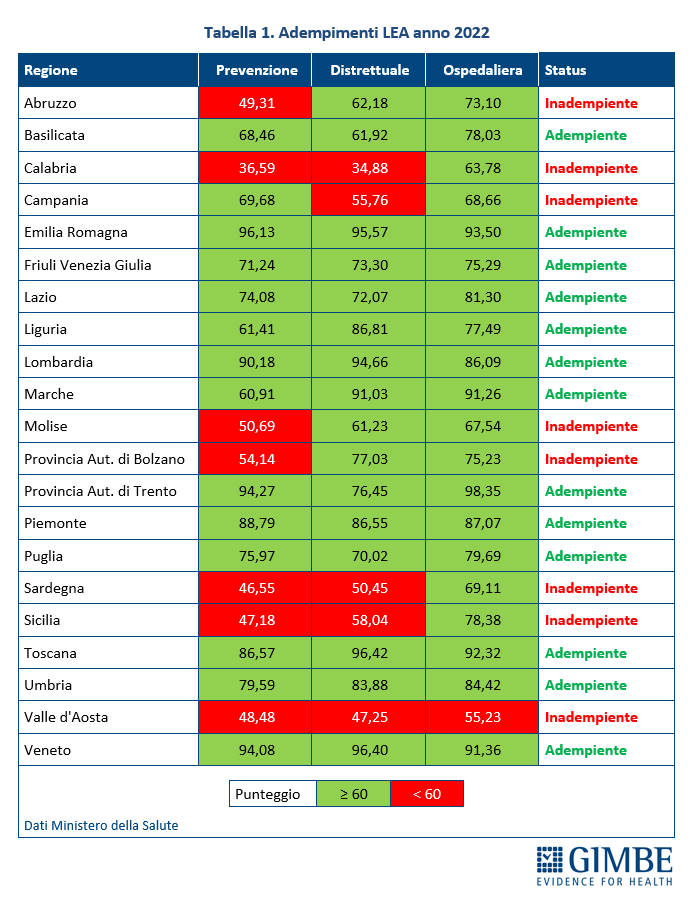
«Nel 2022 – commenta il Presidente – aumenta il gap Nord-Sud, visto che solo Puglia e Basilicata si trovano tra le 13 Regioni adempienti, collocandosi rispettivamente in terzultima e in ultima posizione tra quelle “promosse”».
Considerato che il Ministero della Salute non sintetizza in un punteggio unico la valutazione degli adempimenti LEA, la Fondazione GIMBE ha elaborato una classifica di Regioni e Province Autonome sommando gli score ottenuti nelle tre aree; i risultati sono riportati in ordine decrescente di punteggio totale e suddivisi in quartili.
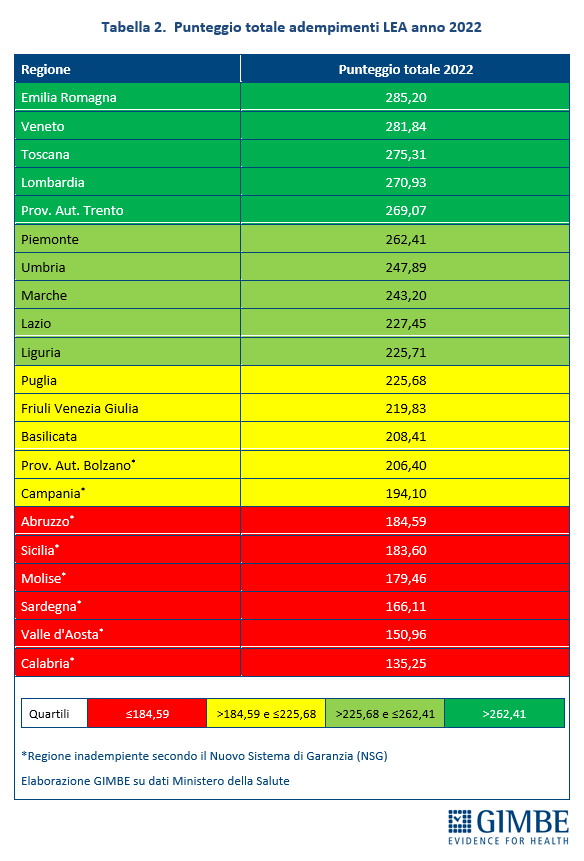
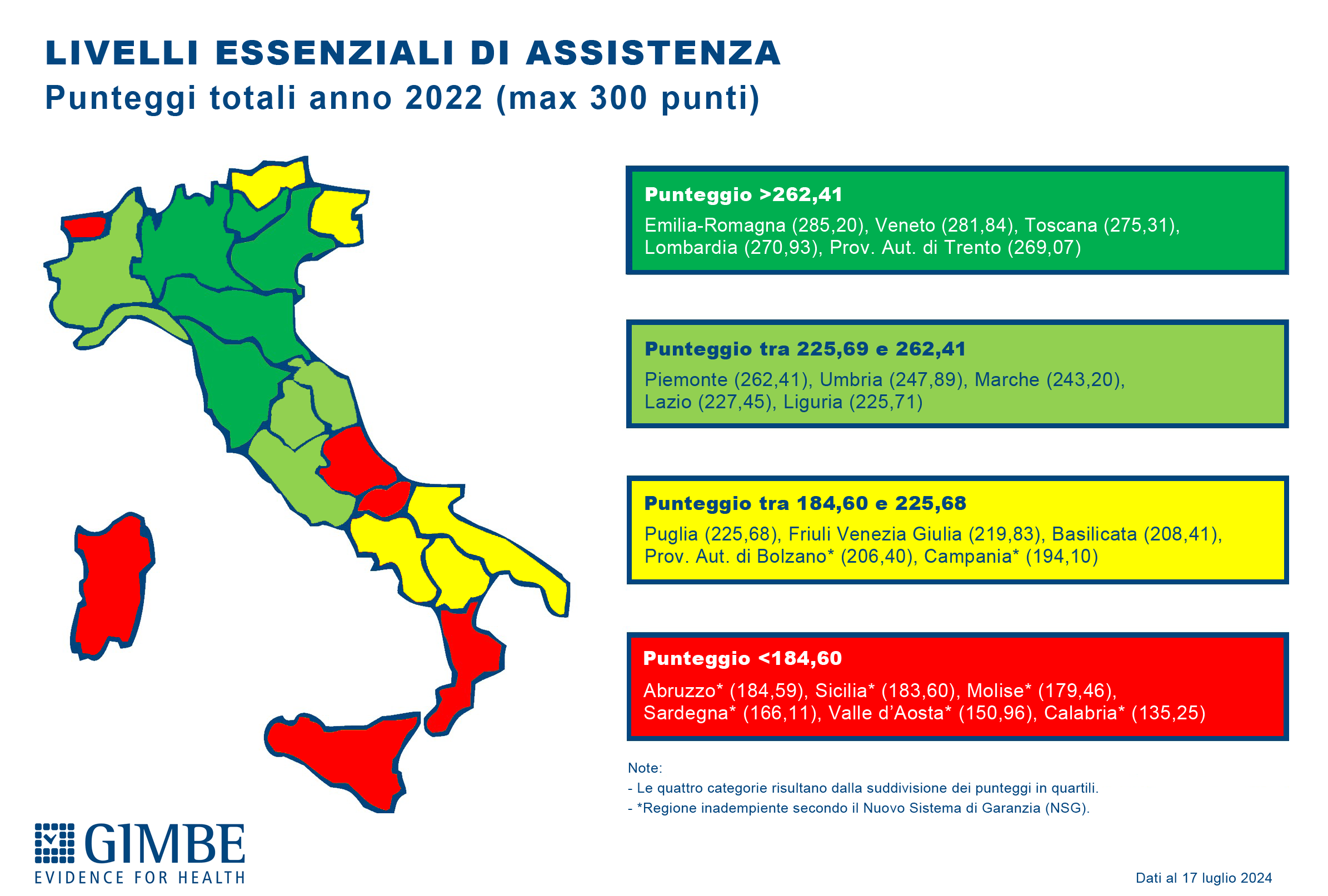
«Rispetto al semplice status di adempiente o inadempiente – commenta Cartabellotta – il punteggio totale mostra ancora più chiaramente l’entità del gap Nord-Sud: infatti, ai primi 10 posti si trovano 6 Regioni del Nord, 4 del Centro e nessuna del Sud, mentre nelle ultime 7 posizioni – fatta eccezione per la Valle D’Aosta – si collocano solo Regioni del Mezzogiorno».
Variazioni 2021-2022. La Fondazione GIMBE ha analizzato le differenze tra gli adempimenti 2021 e quelli 2022, misurando i punteggi totali delle Regioni e le performance nazionali sui tre macro-livelli assistenziali. Nel 2022 quasi la metà delle Regioni ha performance inferiori al 2021, seppure con gap di entità notevolmente diversa: Umbria (-0,03), Sardegna (-3,57), Campania (-4,47), Liguria (-6,86), Lazio (-8,06), Marche (-14,7), Molise (-17,48), Friuli Venezia Giulia (-23,13), Calabria (-24,74), Abruzzo (-30,86).
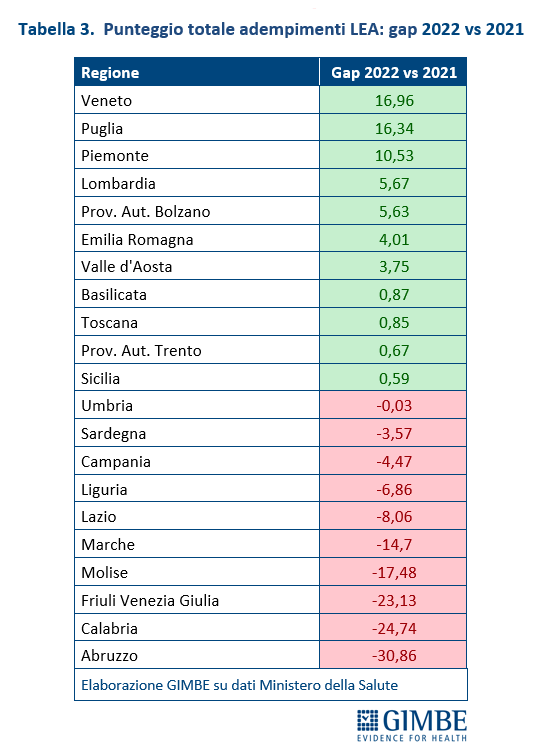
«Anche questo dato – commenta il Presidente – conferma l’aumento del divario Nord-Sud: infatti, fatta eccezione per Liguria e Friuli-Venezia Giulia, tutte le Regioni in cui si rilevano riduzioni dei punteggi totali si trovano al Centro o al Sud del Paese».
Nel 2022 a livello nazionale si rileva un miglioramento nell’area ospedaliera (+90 punti), un lieve peggioramento per l’area distrettuale (-12 punti) e un netto peggioramento nell’area della prevenzione (-146 punti); complessivamente le tre aree perdono 68 punti rispetto al 2021.
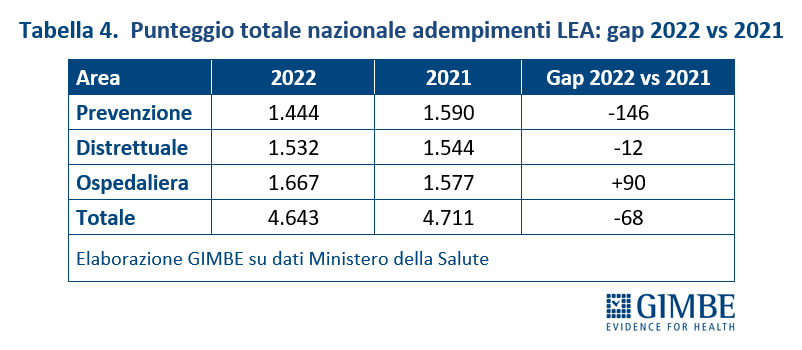
«Gli indicatori più critici dell’area prevenzione – spiega il Presidente – riguardano gli screening oncologici, in particolare nelle Regioni del Sud, e le coperture vaccinali in età pediatrica su cui potrebbe aver inciso il passaggio alla fonte informativa dell’Anagrafe Vaccinale Nazionale».
«Il monitoraggio del Ministero della Salute 2022 sulle cure essenziali – conclude Cartabellotta – conferma che la frattura strutturale tra Nord e Sud del Paese non solo non accenna a ridursi, ma addirittura si amplia sia con l’Abruzzo che diventa inadempiente, sia per riduzione dei punteggi LEA nella maggior parte delle Regioni del Mezzogiorno. Proprio nel momento in cui entra in vigore la legge sull’autonomia differenziata che in materia di salute non ha ritenuto necessario definire i livelli essenziali delle prestazioni (LEP) in quanto esistono già i LEA. Considerato che i dati sull’esigibilità dei LEA, oltre a segnare un peggioramento complessivo rispetto al 2021, confermano anche per l’anno 2022 un enorme gap Nord-Sud, è evidente che senza definire, finanziare e garantire i LEP anche in sanità, le maggiori autonomie in sanità legittimeranno normativamente questa frattura, compromettendo l’uguaglianza dei cittadini di fronte al diritto costituzionale alla tutela della salute».
Download comunicato
25 giugno 2024
Decreto Legge sulle liste d’attesa: nessun finanziamento aggiuntivo e tempi di realizzazione incerti. Ulteriore sovraccarico per il personale sanitario e nessuna misura per ridurre gli esami inutili. Audizione della Fondazione Gimbe al Senato.
«Il decreto legge sulle liste di attesa – dichiara Nino Cartabellotta, Presidente della Fondazione GIMBE – non prevede risorse aggiuntive e potrà essere pienamente operativo solo previa approvazione di almeno sette decreti attuativi con scadenze non sempre definite e tempi di attuazione che rischiano di diventare biblici. Ancora, non include misure per ridurre la domanda inappropriata di esami diagnostici e visite specialistiche e punta, oltre che su attività ispettive e sanzioni, sul potenziamento dell’offerta di prestazioni sanitarie con ulteriore sovraccarico dei professionisti sanitari che hanno carichi di lavoro già inaccettabili». Queste le principali criticità emerse dall’analisi GIMBE del provvedimento dell’Esecutivo per la riduzione dei tempi d’attesa che, insieme ad azioni propositive, saranno illustrate in audizione oggi alle ore 14.30 presso la 10a Commissione del Senato.
CRITICITÀ RELATIVE ALL’IMPIANTO GENERALE DEL DL
Misure previste. I tempi di attesa aumentano a causa dello squilibrio tra l’offerta e la domanda di prestazioni sanitarie, di cui non tutte soddisfano reali bisogni di salute. Ovvero una quota di esami diagnostici e visite specialistiche è inappropriata: la loro esecuzione non apporta alcun beneficio in termini di salute e contribuisce ad “ingolfare” il sistema, lasciando indietro pazienti più gravi. «Tuttavia le misure previste dal DL – commenta Cartabellotta – prevedono solo di inseguire la domanda aumentando l’offerta, una strategia perdente: come dimostrano numerosi studi, infatti, una volta esaurito il cosiddetto “effetto spugna” nel breve periodo, l’incremento dell’offerta induce sempre un ulteriore aumento della domanda». In tal senso, è indispensabile definire criteri di appropriatezza di esami e visite specialistiche e un piano di formazione sui professionisti e d’informazione sui pazienti, al fine di arginare la domanda inappropriata di prestazioni.
Decreti attuativi e tempi di attuazione. Il DL prevede almeno sette decreti attuativi e per quattro di loro (uno relativo alle “Disposizioni per l’implementazione del sistema di prenotazione delle prestazioni sanitarie” e tre al “Superamento del tetto di spesa per l’assunzione di personale sanitario”) non sono nemmeno definiti i termini di pubblicazione. «Un numero così elevato di decreti attuativi – commenta Cartabellotta – oltre che in contrasto con il carattere di urgenza del provvedimento, lascia molte perplessità sui tempi di attuazione delle misure. Infatti, nonostante le rassicurazioni del Ministro Schillaci sul rispetto dei tempi, la storia insegna che, tra valutazioni tecniche, attriti politici e passaggi tra Camere e Ministeri, dei decreti attuativi si perdono spesso le tracce con la conseguente impossibilità di applicare le misure previste».
Aspetti finanziari. Il DL è frutto di un prolungato braccio di ferro tra il Ministero della Salute e il Ministero dell’Economia e delle Finanze e tutte le misure previste sono senza maggiori oneri per la finanza pubblica, in quanto utilizzano risorse già stanziate, sottraendole ad altri capitoli di spesa. «È evidente – commenta Cartabellotta – che la versione definitiva del DL risente dell’impossibilità da parte del Governo di investire ulteriori risorse in sanità e che la scure del MEF ha fortemente ridimensionato gli obiettivi del Ministero della Salute, generando un provvedimento tanto perentorio nei termini e sovrabbondante nella forma, quanto povero di contenuti realmente efficaci per risolvere i problemi strutturali del SSN che generano il problema delle liste di attesa. D’altronde per superare il tetto di spesa per il personale sanitario sono necessarie risorse da investire e professionisti da assumere: le prime sono pari a zero e i secondi sono sempre meno. Anche se il DL pone le basi per conoscere meglio il fenomeno e prevede l’implementazione di varie misure, in larga parte già esistenti, la loro attuazione richiede tempo e soprattutto una stretta collaborazione di Regioni e Aziende sanitarie».
CRITICITÀ RELATIVE ALLE SINGOLE MISURE
Entrando nel merito delle misure previste dal DL, indubbiamente la Piattaforma Nazionale per le Liste d’Attesa permetterà di realizzare un monitoraggio rigoroso e analitico per le varie prestazioni sanitarie in tutte le Regioni con le stesse modalità. «Tale strumento – spiega Cartabellotta – rappresenta l’unica vera novità del DL, anche se la sua implementazione richiederà tempi medio-lunghi considerata l’estrema eterogeneità e la limitata trasparenza di numerosi sistemi informativi regionali sulle liste di attesa. Inoltre, al di là di una puntuale conoscenza di vari aspetti del fenomeno, il suo potenziale impatto sui tempi di attesa è difficilmente prevedibile, anche in considerazione dei poteri esclusivi delle Regioni sulla programmazione ed erogazione dei servizi sanitari».
«Lascia molto perplessi – continua il Presidente – l’istituzione di un Organismo di verifica e controllo sull'assistenza sanitaria con l’obiettivo di rafforzare le attività del già esistente Sistema nazionale di verifica e controllo sull’assistenza sanitaria (SIVeAS), a cui si aggiungono solo funzioni di polizia amministrativa e giudiziaria che riconoscono all’Organismo la qualifica di agente di pubblica sicurezza». Tali perplessità derivano da almeno tre ragioni. Innanzitutto scientifiche: utilizzare strategie ispettive e sanzionatorie prevalenti rispetto a quelle premianti aumenta il rischio di effetto boomerang, come documentato dalla letteratura internazionale. In secondo luogo giuridiche: non è chiaro come applicare direttamente sanzioni e premialità nei confronti dei Direttori generali degli Assessorati regionali e delle Aziende sanitarie, viste le competenze esclusive delle Regioni in materia. Infine operative, visto che il volume delle segnalazioni di cittadini, enti locali e associazioni di categoria sarà indubbiamente enorme e i tempi di chiarimenti richiesti alle Regioni molto stretti. «Peraltro – chiosa Cartabellotta – tale Organismo avrà un costo di oltre € 2,65 milioni l’anno a carico del bilancio del Ministero della Salute».
«Potenzialmente molto rilevante – continua Cartabellotta – l’implementazione del sistema di prenotazione delle prestazioni sanitarie, visto che ad oggi non è nota la reale disponibilità di prestazioni sanitarie delle strutture pubbliche e private accreditate nelle singole Regioni. Si tratta, comunque, in larga parte di misure già previste da normative vigenti e mai implementate in maniera adeguata».
Il potenziamento dell’offerta di visite diagnostiche e specialistiche tramite l’estensione delle attività a sabato e domenica e prolungando le fasce orarie trova il principale ostacolo nella carenza di professionisti sanitari. «In particolare – chiosa il Presidente – se i professionisti sono sempre gli stessi e con carichi di lavoro già inaccettabili, come potranno mai erogare le prestazioni anche il sabato e la domenica, senza violare la direttiva UE sugli orari di riposo che prevede, oltre alle 11 ore al giorno, almeno un giorno intero (24 ore) di riposo a settimana?». Va peraltro ribadito che tale misura dispone di una copertura finanziaria solo per l’anno 2024, come previsto dall’ultima Legge di Bilancio.
Per incentivare tali attività viene introdotta un’aliquota unica al 15% sulle prestazioni aggiuntive del personale sanitario, ma è doveroso segnalare che tale defiscalizzazione viene interamente “scaricata” sul fabbisogno sanitario nazionale. «In particolare – precisa Cartabellotta – nel 2024 gli € 80 milioni necessari saranno recuperati dal fondo per i danneggiati da trasfusioni e vaccinazioni e da altri obiettivi nazionali. Dal 2025 gli oltre € 160 milioni verranno dalla corrispondente riduzione della spesa destinata al perseguimento degli obiettivi sanitari di carattere prioritario e di rilievo nazionale previsti dalla Legge di Bilancio 2024».
Il superamento del tetto di spesa per l’assunzione di personale sanitario viene rinviato al 2025 dopo la definizione da parte delle Regioni del fabbisogno di personale, secondo la nuova metodologia messa a punto da Agenas. «Peraltro il DL – precisa Cartabellotta – prevede almeno tre decreti attuativi senza definire alcuna scadenza temporale. Un accidentato percorso burocratico che rischia di generare ulteriori ritardi sulla priorità più urgente del SSN». Il DL salvaguarda comunque la retribuzione accessoria del personale sanitario preservando gli effetti del Decreto Calabria fino alla piena operatività della nuova metodologia di calcolo del fabbisogno.
Le misure per il potenziamento dell’offerta assistenziale e il rafforzamento dei Dipartimenti di salute mentale fanno riferimento a norme e finanziamenti già esistenti, ovvero quelli del Programma Nazionale Equità in Salute (PNES) che riguardano le Regioni del Mezzogiorno.
«Le interminabili liste d’attesa, fonte di grande disagio per cittadini e pazienti – conclude Cartabellotta –rappresentano il sintomo di un indebolimento organizzativo e soprattutto professionale che richiederebbero consistenti investimenti e coraggiose riforme. In tal senso, ricondurre tutti i problemi del SSN alle liste di attesa è estremamente semplicistico perché si continua a guardare al dito e non alla luna. Una sorta di “riduzione prestazionistica” del SSN dove l’importante è esigere/erogare una prestazione sanitaria in tempi brevi, e non importa se l’erogatore sia pubblico o privato. Dimenticando che quello che abbiamo perduto è la capacità del SSN di prendere in carico i pazienti, soprattutto quelli cronici, in primis quelli oncologici. Pazienti oggi costretti, come novelli Ulisse, a peregrinare tra diversi CUP, tra vari ospedali sino a Regioni diverse, nel disperato tentativo di prenotare una visita o un esame diagnostico, attività di cui un tempo si occupava il SSN seguendo il percorso diagnostico-terapeutico del malato. Ecco perché bisogna investire sul personale sanitario aumentando gli organici, e non stremare ulteriormente quello già in servizio, con il rischio di alimentare la fuga dei professionisti dal SSN».
Download comunicato
Pagina aggiornata il 03/02/2026





